Chị Ngô Thị Luyến (Bắc Ninh) cho biết: "Những năm gần đây tôi sinh sống và làm việc tại Đài Loan. Lần mang thai thứ 3 này, khi làm xét nghiệm sàng lọc dị tật ở tuần 18, bác sĩ thông báo thai có nguy cơ cao mắc hội chứng Down và tư vấn chọc ối để xét nghiệm nhiễm sắc thể. Tuy nhiên, kết quả ở tuần 22 cho thấy thai bình thường nên tôi yên tâm dưỡng thai. Đến tuần 25, tôi bắt đầu thấy tức bụng, mỏi mệt, hơi khó thở. Siêu âm cho kết quả thai có dấu hiệu bất thường, bác sĩ khuyên tôi làm xét nghiệm chuyên sâu hơn. Kết quả lần này cho thấy thai bị phù, không thể giữ được nữa."
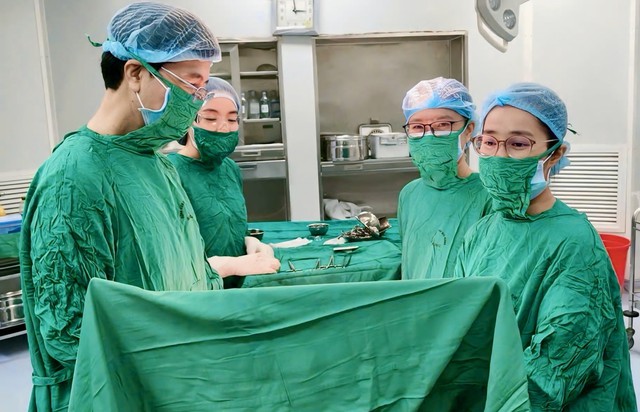
Kíp bác sĩ phẫu thuật cho bệnh nhân. Ảnh BVCC
Vì thủ tục đình chỉ thai tại Đài Loan rất phức tạp, chị Luyến quyết định về Việt Nam điều trị. Nhưng chỉ một ngày sau khi về nước, sức khỏe chị suy giảm nhanh: toàn thân phù, khó thở. Chị Luyến đã đến Trung tâm Chẩn đoán trước sinh của một cơ sở y tế ở Hà Nội siêu âm, xét nghiệm và được kết luận sau khi hội chẩn là thai 26 tuần 5 ngày bị phù, bất thường tim thai, theo dõi hội chứng Ebstein, theo dõi thiếu máu thai nhi, thiểu ối và có chỉ định đình chỉ thai nghén. Do phải về quê để giải quyết công việc gia đình, khi chuẩn bị trở lại Hà Nội chị đột ngột khó thở, mệt lả, nên người nhà đã đưa chị Luyến vào cấp cứu tại Bệnh viện Sản Nhi Bắc Ninh Số 1.
Tại đây, bệnh nhân được khám lâm sàng, cận lâm sàng và làm các xét nghiệm cần thiết. Nhận thấy kết quả siêu âm và X-quang bất thường, bác sĩ đã mời TTƯT.BSCKII Lê Công Tước – Giám đốc Bệnh viện chủ trì hội chẩn.
Thời điểm đó, sản phụ Luyến trong tình trạng nguy kịch: khó thở, toàn thân phù to, tràn dịch màng phổi hai bên, dịch tự do trong ổ bụng, huyết áp cao, nhịp thở nhanh. Ho khi thay đổi tư thế. Phổi có hội chứng 3 giảm vùng hai đáy phổi, có ran ẩm vừa hạt. Siêu âm cho thấy thai 27 tuần phù thai rau, rau bám mặt trước xuống thấp đến lỗ trong cổ tử cung. Siêu âm mẹ có dịch tự do trong ổ bụng, tràn dịch màng phổi 2 bên. Kết quả chụp X-quang tim phổi thấy hình ảnh tràn dịch màng phổi 2 bên, rải rác các nốt mờ 2 trường phổi (phù mô kẽ). Kết quả xét nghiệm protein niệu âm tính; xét nghiệm huyết học, sinh hoá trong giới hạn bình thường.
Hội đồng chuyên môn kết luận: thai 27 tuần bị phù thai rau trên nền mẹ mắc hội chứng gương – Mirror Syndrome, một bệnh lý sản khoa cực hiếm và nguy hiểm, có thể dẫn đến phù phổi cấp, suy tim cấp, tử vong nếu không can thiệp kịp thời.
TTƯT.BSCKII Lê Công Tước - Giám đốc Bệnh viện Sản Nhi Bắc Ninh Số 1 (thứ 2 từ phải sang) thăm hỏi sức khoẻ bệnh nhân Luyến khi điều trị tại Khoa Sản II. Ảnh: BVCC.
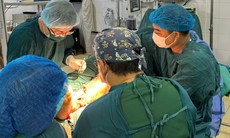
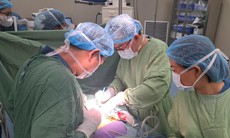
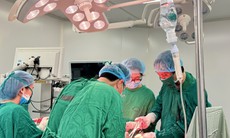
Nhận định tình trạng rất nặng, các bác sĩ quyết định mổ cấp cứu. Ca mổ diễn ra an toàn. Bệnh nhân không bị biến chứng phù phổi cấp, không mất máu nhiều.
Sau phẫu thuật, bệnh nhân tiếp tục được hồi sức tích cực vì xuất hiện suy hô hấp, vô niệu, giảm Albumin máu. Các bác sĩ đã kiểm soát tốt tình trạng bằng thở oxy, lợi tiểu, bù máu, huyết tương và Albumin. Sau 4 ngày, chị Luyến qua cơn nguy kịch; một tuần sau mổ, chị tỉnh táo, hết khó thở và có thể vận động nhẹ nhàng.
Theo TTƯT.BSCKII Lê Công Tước, hội chứng gương là bệnh lý sản khoa hiếm gặp, khi người mẹ xuất hiện các triệu chứng giống thai nhi bị phù: tràn dịch đa màng, phù toàn thân, suy hô hấp. Bệnh dễ bị nhầm với tiền sản giật do đều có biểu hiện phù và tăng huyết áp, dẫn đến chẩn đoán sai và bỏ sót nguy cơ phù phổi cấp, suy tim cấp.
Cấp cứu thành công ca bệnh hiếm gặp và đặc biệt nguy hiểm - hội chứng gương (Mirror Syndrome) tại Bệnh viện Sản Nhi Bắc Ninh Số 1. Video: BV cung cấp.
TTƯT.BSCKII Lê Công Tước - Giám đốc Bệnh viện Sản Nhi Bắc Ninh Số 1 khuyến cáo:
Đối với thai phụ: Trong thai kỳ, người mẹ cần được siêu âm hình thái thai nhi định kỳ, kết hợp làm các xét nghiệm sàng lọc trước sinh không xâm lấn như NIPT. Khi cần thiết nên thực hiện thêm các xét nghiệm chuyên sâu như chọc ối, xét nghiệm miễn dịch, virus, vi khuẩn để phát hiện, chẩn đoán bệnh lý phù thai. Nếu phát hiện phù thai thì thai phụ phải được theo dõi chặt chẽ và làm thêm các xét nghiệm, chẩn đoán hình ảnh cần thiết để phát hiện Hội chứng Gương, từ đó can thiệp sớm, tránh biến chứng nguy hiểm cho người mẹ.
Đối với các cơ sở y tế tuyến dưới: Hội chứng gương hiếm gặp và rất nguy hiểm, do đó khi phát hiện trường hợp phù thai có biến chứng nghi ngờ hội chứng gương, tùy theo điều kiện trang thiết bị và nhân lực cần xác định chuyển tuyến phù hợp, đặc biệt đối với các bệnh nhân đã có biến chứng suy hô hấp do hội chứng gương. Việc chuyển tuyến cũng cần được thực hiện càng sớm càng tốt và đảm bảo an toàn sức khoẻ tối đa cho người bệnh trên đường di chuyển.