Đặc biệt, ở ca bệnh này có sự phối hợp nhịp nhàng giữa nhiều chuyên khoa sâu và vai trò cấp cứu ban đầu vô cùng tốt của y tế cơ sở đã góp phần không nhỏ cứu sống bệnh nhân.
90 phút ngừng tim, bác sĩ tuyến dưới "toát mồ hôi" cứu chữa
20h ngày 22/11/2018, Bệnh viện Bạch Mai tiếp nhận bệnh nhân Trần Đắc H., nam 57 tuổi, một bác sĩ ở Bệnh viện Gang Thép Thái Nguyên, có tiền sử tăng huyết áp nhiều nằm, đã mổ thay van tim cơ học từ 15 năm trước phải duy trì thuốc chống đông máu thường xuyên.
Trước đó, vào lúc 16h cùng ngày, bệnh nhân đau ngực trái dữ dội, điện tim có biến đổi, được khám tại bệnh viện Gang Thép Thái Nguyên với chẩn đoán nhồi máu cơ tim cấp. Bệnh nhân được hội chẩn, chuyển đến bệnh viện Bạch Mai, trong lúc chuẩn bị chuyển viện bệnh nhân xuất hiện ngừng tim, rung thất. Tại bệnh viện Gang Thép Thái Nguyên, các bác sĩ và điều dưỡng đã thực hiện cấp cứu ngừng tuần hoàn, sốc điện nhiều lần. Sau 90 phút tim bệnh nhân đã đập trở lại, nhưng người bệnh đi vào hôn mê sâu phải thở hoàn toàn theo máy, tim đập rất yếu mặc dù phải sử dụng đến 3 loại thuốc trợ tim. Ngay sau đó, bệnh nhân được hồi sức ban đầu như thở máy, sử dụng thuốc chống đông máu và duy trì thuốc trợ tim để chuyển đến bệnh viện Bạch Mai.
Bệnh nhân được chuyển đến Bệnh viện Bạch Mai trong tình trạng hôn mê, thở máy, suy tuần hoàn phải duy trì 3 thuốc trợ tim, chảy máu dạ dày, suy hô hấp nặng (PaO2 54 mmHg, với oxy 100%,) thiếu oxy tổ chức nặng, suy thận, rối loạn đông máu. Sau khi được hội chẩn các chuyên khoa Tim mạch, Tiêu hóa, bệnh nhân đã được chẩn đoán: nhồi máu cơ tim cấp có biến chứng ngừng tuần hoàn, suy đa tạng, xuất huyết tiêu hóa và hướng điều trị là chụp và đặt stent mạch vành.
Tuy nhiên do tình trạng quá nặng, đặc biệt là xuất huyết tiêu hóa nên bệnh nhân đã được chuyển lên khoa Hồi sức tích cực ngày 23/11/2018 trong tình trạng an thần, thở hoàn toàn theo máy, huyết áp 80/50 mmHg mặc dù được duy trì 3 thuốc trợ tim, có ít máu qua sonde dạ dày. Bệnh nhân được vận chuyển đi nội soi dạ dày cấp cứu thấy có ít máu đen trong dạ dày. Các bác sĩ khoa Hồi sức tích cực đã xin ý kiến lãnh đạo khoa và hội chẩn với lãnh đạo Viện Tim mạch Quốc gia thống nhất chẩn đoán: nhồi máu cơ tim cấp có biến chứng ngừng tuần hoàn, suy đa tạng, xuất huyết tiêu hóa/ van tim nhân tạo, tăng huyết áp.
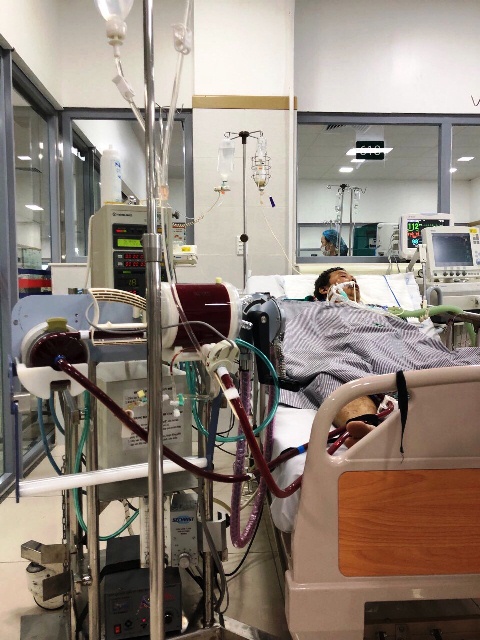
ECMO tại khoa Hồi sức tích cực.
 Vận chuyển cả bệnh nhân đang ECMO đi can thiệp mạch vành.
Vận chuyển cả bệnh nhân đang ECMO đi can thiệp mạch vành.
Mở mạch máu tại giường, đặt tim phổi nhân tạo
Theo PGS.TS Đào Xuân Cơ, hướng xử trí lúc này là tiến hành kỹ thuật tim phổi nhân tạo (ECMO) sau đó chuyển đi can thiệp mạch vành để tránh nguy cơ ngừng tuần hoàn trong quá trình can thiệp. Khoa Hồi sức tích cực đã phối hợp với đơn vị Phẫu thuật tim mạch tiến hành phẫu thuật mở mạch máu tại giường, đặt hệ thống ECMO.
Sau khi tiến hành ECMO, huyết áp bệnh nhân duy trì mức ổn định, giảm thuốc trợ tim, tiếp đó bệnh nhân được đưa chuyển xuống phòng can thiệp mạch vành, chụp thấy tắc hoàn toàn động mạch vành trái, hẹp động mạch vành phải, đặt 2 stent.
Trong thời gian từ ngày 24/11 – 03/12, Bệnh nhân được tiếp tục ECMO, lọc máu liên tục, thở máy, kháng sinh phổ rộng, duy trì thuốc chống đông liên tục tránh tắc stent và van cơ học, truyền chế phẩm máu, kiểm soát nhiễm khuẩn, ngừng thuốc an thần bệnh nhân tỉnh hoàn toàn, hằng giờ các nhân viên theo dõi các chỉ số sinh tồn, siêu âm tim hằng ngày. Tình trạng lâm sàng cải thiện từng ngày sau khi được hồi sức tích cực.
Ngày 03/12, bệnh nhân tỉnh, xuất hiện tình trạng sốc: huyết áp không đo được, nhịp tim nhanh, suy hô hấp tăng với nhiều máu chảy ra từ phổi, siêu âm tim thấy hình ảnh kẹt van cơ học do huyết khối bám van tim. Ban giám đốc Bệnh viện đã tổ chức hội chẩn toàn viện gồm các chuyên gia đầu ngành quyết định tiêu sợi huyết trước, nếu không cải thiện thì phẫu thuật. Bệnh nhân được tiến hành tiêu sợi huyết, tiếp tục ECMO, lọc máu liên tục và các biện pháp hồi sức tích cực khác.
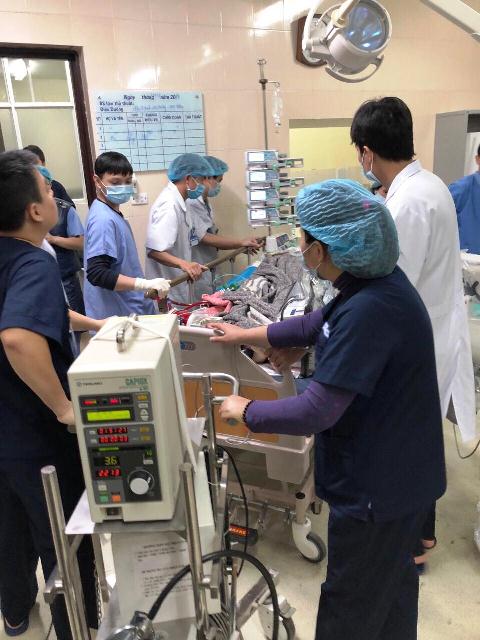
 Vận chuyển bệnh nhân có ECMO đi mổ thay van tim.
Vận chuyển bệnh nhân có ECMO đi mổ thay van tim.
Bệnh nhân rơi vào nguy kịch, tiếp tục mổ thay van hai lá sinh học
Sau 04 ngày đánh giá lại, tình trạng kẹt van không cải thiện. Lãnh đạo khoa Hồi sức tích cực xin ý kiến Ban Giám đốc Bệnh viện hội chẩn toàn viện lần 2. Hội đồng chuyên môn thống nhất chẩn đoán: sốc tim do kẹt van hai lá, nhồi máu cơ tim cấp biến chứng ngừng tuần hoàn, suy đa tạng/ đã thay van tim nhân tạo – tăng huyết áp… tiên lượng rất nặng, nếu không mổ người bệnh chắc chắn sẽ tử vong, hướng xử trí mổ thay van hai lá sinh học. Trong quá trình mổ, các bác sĩ thấy tình trạng tim đã cải thiện nên ngừng ECMO, rút các dẫn lưu.
Sau mổ, tại khoa Hồi sức tích cực, bệnh nhân được áp dụng các biện pháp hồi sức hiện đại như: lọc máu liên tục, thay huyết tương, thở máy, chăm sóc tích cực.....
PGS.TS Đào Xuân Cơ cho hay, tình trạng bệnh nhân tiến triển tốt dần lên đến ngày 10/12, bệnh nhân tỉnh, hồi phục tốt nên đã được rút ống nội khí quản, rút hết các dẫn lưu, không cần lọc máu. Bệnh nhân tiếp tục được điều trị hồi sức, kiểm soát nhiễm khuẩn và phục hồi chức năng.
Hiện tại, bệnh nhân hồi phục hoàn toàn, chức năng gan, thận trở về bình thường, vận động bình thường, siêu âm tim bình thường.
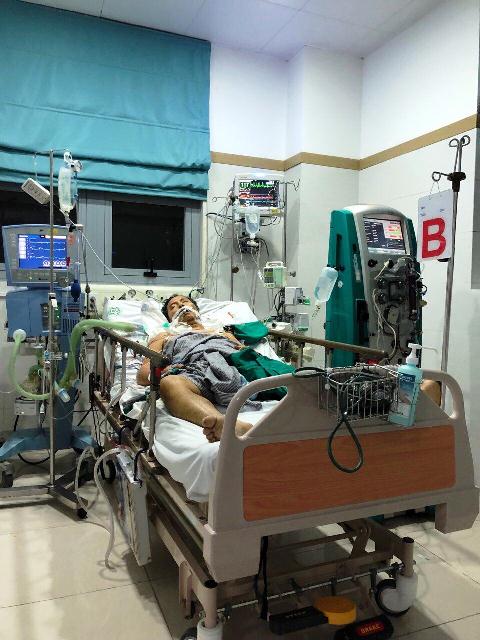
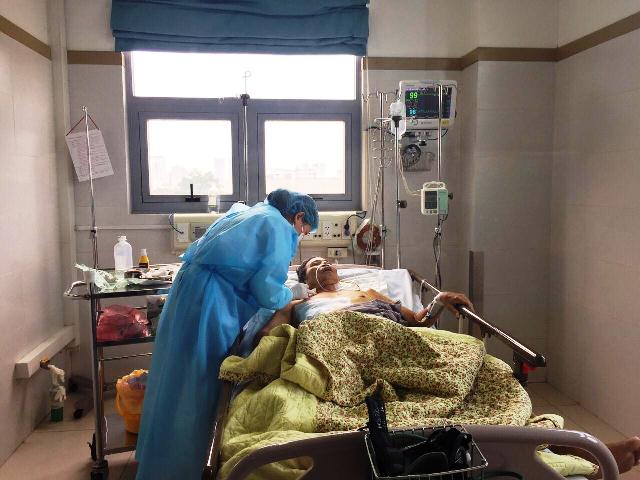 Sau mổ thay van tim, tiếp tục lọc máu.
Sau mổ thay van tim, tiếp tục lọc máu.
Theo đánh giá của các bác sĩ, thành công của ca bệnh này là nhờ sự chỉ đạo sát sao và quyết liệt của Ban giám đốc Bệnh viện Bạch Mai, cùng sự phối hợp rất tốt giữa các viện, khoa phòng trong bệnh viện và quá trình điều trị hồi sức tích cực của các thầy thuốc khoa Hồi sức tích cực trong thời gian hơn một tháng, đã đưa bệnh nhân "từ cõi chết trở về", hồi phục hoàn toàn.
Bên cạnh đó, Bệnh viện Gang Thép Thái Nguyên là một trong 26 bệnh viện vệ tinh của Bệnh viện Bạch Mai, đã được Bệnh viện Bạch Mai chuyển giao nhiều kỹ thuật trong đó có cấp cứu ngừng tuần hoàn... Nhờ đó đã tiến hành cấp cứu ban đầu tốt, hội chẩn liên tục với các chuyên gia của Bệnh viện Bạch Mai trong quá trình cấp cứu và vận chuyển để chuyển bệnh nhân đến đúng cơ sở y tế chuyên sâu để có cơ hội cứu chữa tiếp.