Sự phối hợp chặt chẽ giữa Y học Bào thai - Huyết học - Sản khoa - Gây mê hồi sức - Sơ sinh đã kịp thời xử trí suy thai cấp tuần 31 của thai kỳ, giúp bé trai 1.500g chào đời khỏe mạnh.
3 lần truyền máu trong tử cung – Giữ lại sự sống cho thai nhi bất đồng Rh nặng
Trường hợp của sản phụ N.T.H được các chuyên gia đánh giá là một trong những thai kỳ bất đồng nhóm máu mẹ - con phức tạp bậc nhất. Mang nhóm máu Rh- – tỷ lệ chỉ dưới 0,1% dân số Việt Nam cùng với hiệu giá kháng thể Anti-D ở mức 1:1024, có thể tấn công chính hồng cầu của thai nhi. Hệ quả gây tan máu ồ ạt, thiếu máu nặng, phù thai và đe dọa tính mạng thai nhi bất cứ lúc nào. Ngoài ra, thai nhi còn mang gen tăng đông, u xơ tử cung, giảm hormone tuyến giáp dẫn đến thai kỳ nguy cơ rất cao.
Theo dõi thai nhi đến tuần thai 25, TS. BS Nguyễn Thị Sim - Giám đốc Trung tâm Y học Bào thai thực hiện siêu âm Doppler động mạch não giữa cho thấy thai nhi đã rơi vào tình trạng thiếu máu nghiêm trọng. Ở thời điểm tuổi thai còn quá non tháng, chưa có khả năng sống sót khi ra ngoài môi trường nên TS. BS Nguyễn Thị Sim đã quyết định lựa chọn phương án khó nhất nhưng cũng là cơ hội duy nhất: truyền máu trực tiếp vào tĩnh mạch rốn khi thai 25 tuần 4 ngày.
TS. BS Nguyễn Thị Sim nhận định: "Truyền máu trong tử cung là kỹ thuật can thiệp bào thai tiên tiến giúp kéo dài sự sống cho thai nhi thiếu máu nặng do bất đồng Rh. Kỹ thuật này đòi hỏi độ chính xác tuyệt đối cao; chỉ một sai lệch nhỏ cũng có thể gây biến chứng nghiêm trọng. Vì vậy, mỗi ca can thiệp đều được hội chẩn đa chuyên khoa, dự phòng sẵn mọi kịch bản dự phòng các tình huống bất thường."
Lần đầu tiên truyền máu thành công, thai nhi tiếp tục phát triển thêm 3 tuần, không có biến chứng. Đến tuần 28, thai nhi tiếp tục được truyền máu, giúp huyết động ổn định, các dấu hiệu tràn dịch màng tim, màng phổi được cải thiện rõ rệt.
Đến tuần 31, ca truyền máu thứ ba được thực hiện. Ngay sau can thiệp, suy thai cấp bất ngờ xảy ra. Quy trình báo động đỏ liên chuyên khoa lập tức được kích hoạt. Em bé nặng 1.500g được mổ lấy thai khẩn cấp và hồi sức ngay tại phòng mổ. Sau khi được hồi sức sơ sinh, em bé hồng hào trở lại, các chỉ số sinh tồn ổn định, được chuyển về Khoa Sơ sinh tiếp tục theo dõi.

Bé trai hiện đã được 5 tháng tuổi, khỏe mạnh trong vòng tay ba mẹ.
Theo TS. BS Nguyễn Thị Sim, thành công không chỉ nằm ở ba lần truyền máu kỹ thuật cao, mà ở cả quá trình quản lý thai kỳ chặt chẽ: từ sàng lọc nguy cơ, theo dõi hiệu giá kháng thể, phát hiện sớm thiếu máu thai đến chuẩn bị sẵn phương án sinh và hồi sức sơ sinh. Điều quyết định là sự phối hợp đồng bộ giữa các chuyên khoa. Khi mọi mắt xích vận hành chính xác và kịp thời, cơ hội sống của thai nhi sẽ được đẩy lên mức cao nhất.
Trung tâm Y học Bào thai PhenikaaMec: Quản lý thai kỳ nguy cơ cao phối hợp liên chuyên khoa cá thể hóa theo tiêu chuẩn quốc tế
Thành công của ca bệnh là minh chứng rõ nét cho sức mạnh của mô hình điều trị liên chuyên khoa tại PhenikaaMec, nơi mỗi chuyên khoa đều góp phần quan trọng trong hành trình bảo vệ sự sống ngay từ trong bụng mẹ.
1. Trung tâm Y học Bào thai: Theo dõi thai kỳ kết hợp can thiệp bào thai
Y học Bào thai hiện đại không chỉ đơn thuần là theo dõi, chẩn đoán thai kỳ mà còn mang đến chiến lược can thiệp bào thai kịp thời điều trị cho thai nhi ngay từ trong bụng mẹ. TS. BS Nguyễn Thị Sim - chuyên gia Y học Bào thai đã trực tiếp siêu âm Doppler động mạch não giữa chuyên sâu nhằm phát hiện sớm dấu hiệu thiếu máu thai và xác định "thời điểm vàng" can thiệp chính xác đảm bảo "giữ" thai nhi trong bụng mẹ lâu nhất. Ngay sau đó, TS. BS Nguyễn Thị Sim cũng đội ngũ chuyên gia đã thực hiện kỹ thuật truyền máu thai nhi qua dây rốn phức tạp được thực hiện bởi đội ngũ chuyên gia, đưa kim chính xác vào mạch rốn dưới hướng dẫn của siêu âm, đảm bảo tốc độ truyền, thể tích và huyết động thai nhi luôn trong ngưỡng an toàn.
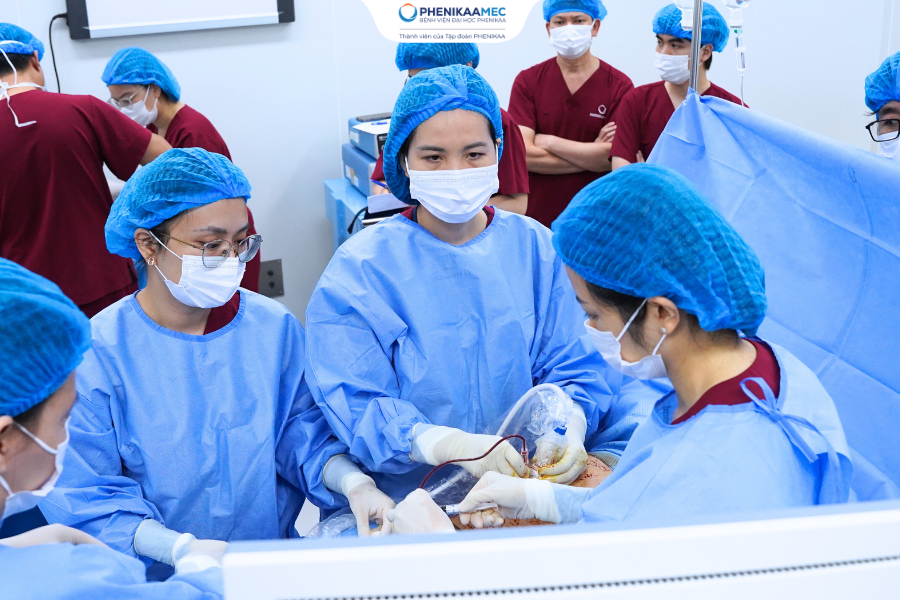
Kỹ thuật truyền máu cuống rốn thai nhi được thực hiện dưới hướng dẫn của máy siêu âm
2. Khoa Hóa sinh - Huyết học: Dự phòng máu cho thai nhi
Đội ngũ bác sĩ Khoa Hóa sinh - Huyết học chính là nền tảng đảm bảo an toàn sinh học cho mỗi đơn vị máu truyền vào thai nhi. Các chuyên gia tiến hành định danh kháng thể bất thường, theo dõi chặt chẽ hiệu giá Anti-D và đánh giá tốc độ gia tăng kháng thể qua từng giai đoạn thai kỳ.
Việc chuẩn bị nguồn máu không chỉ dừng ở tương thích nhóm máu, mà còn phải đạt tiêu chuẩn cao về lọc bạch cầu, chiếu xạ và xử lý theo quy trình nghiêm ngặt nhằm hạn chế tối đa nguy cơ miễn dịch và nhiễm trùng. Mỗi lần truyền máu là một chuỗi kiểm soát theo tiêu chuẩn, giúp tối ưu hiệu quả điều trị và giảm thiểu biến chứng.
3. Khoa Sản: Sẵn sàng mổ lấy thai trong tình huống bất thường
Sản phụ N.T.H mang nhiều bệnh lý nền như u xơ tử cung, gen tăng đông hay rối loạn nội tiết, vai trò của Sản khoa trở nên đặc biệt quan trọng. Đội ngũ bác sĩ không chỉ theo dõi sự phát triển của thai, mà còn kiểm soát chặt chẽ tình trạng đông máu, nguy cơ băng huyết và các biến chứng sản khoa tiềm ẩn. Các bác sĩ Khoa Sản cũng chịu trách nhiệm đưa ra quyết định can thiệp cuối cùng - bao gồm thời điểm chấm dứt thai kỳ khi xuất hiện suy thai cấp. Quyết định ấy đòi hỏi sự cân nhắc giữa lợi ích và nguy cơ, nhằm bảo vệ tối đa cả mẹ và con.
4. Gây mê hồi sức – Ổn định huyết động, đảm bảo chỉ số sinh tồn cho mẹ và bé
Mỗi ca can thiệp xâm lấn hay phẫu thuật khẩn cấp đều cần sự chuẩn bị kỹ lưỡng từ đội ngũ Gây mê hồi sức. Bác sĩ Gây mê hồi sức trực tiếp kiểm soát huyết động, duy trì ổn định tim mạch – hô hấp và sẵn sàng xử trí các tình huống bất ngờ giúp bảo đảm an toàn tối đa cho sản phụ trong quá trình can thiệp và phẫu thuật mổ lấy thai.
5. Khoa Sơ sinh: Hỗ trợ chăm sóc bé non tháng
Khi thai nhi buộc phải chào đời sớm, đội ngũ Sơ sinh lập tức tiếp nhận vai trò bảo vệ sự sống ở môi trường ngoài tử cung. Các phương án hồi sức, hỗ trợ hô hấp và theo dõi chuyên sâu được chuẩn bị sẵn ngay tại phòng mổ. Các bác sĩ Sơ sinh trực tiếp đón bé và chăm sóc đặc biệt tại khoa Sơ sinh, giúp em bé ổn định sức khỏe trước khi xuất viện.

Em bé được chăm sóc đặc biệt theo tiêu chuẩn quốc tế của WHO/UNICEF, bảo đảm đánh giá toàn diện ngay từ những phút đầu sau sinh.
Điểm khác biệt của PhenikaaMec không chỉ nằm ở khả năng thực hiện thành công các ca can thiệp bào thai khó, mà ở mô hình điều trị tích hợp xuyên suốt ba giai đoạn: trước sinh – trong sinh – sau sinh. Mọi chuyên khoa không hoạt động rời rạc mà vận hành như một hệ sinh thái thống nhất, nơi mỗi quyết định được đưa ra nhanh chóng, đồng bộ và đặt lợi ích của mẹ và bé làm trung tâm.
Để được quản lý thai kỳ cùng chuyên gia, mẹ bầu hãy liên hệ ngay:
Bệnh viện Đại học PhenikaaMec
- Địa chỉ: Tổ 5, Hòe Thị, Phường Xuân Phương, Hà Nội
- Hotline: 1900 886648
- Website: https://phenikaamec.com/
Bệnh viện Đại học PhenikaaMec

