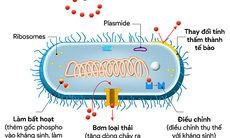
Kháng kháng sinh đang trở thành một vấn đề nghiêm trọng trên toàn cầu, ảnh hưởng đến hiệu quả điều trị. Gần đây, Tổ chức Y tế Thế giới (WHO) đã công bố một phân tích toàn diện về cuộc khủng hoảng kháng thuốc kháng sinh (AMR). Nếu bạn đã trải qua quá trình điều trị mà không thấy cải thiện, rất có thể cơ thể bạn đã phát triển tình trạng kháng kháng sinh.
Báo cáo Giám sát Kháng kháng sinh Toàn cầu năm 2025, do Hệ thống Giám sát Kháng kháng sinh và Sử dụng Kháng kháng sinh Toàn cầu (GLASS) của WHO biên soạn, dựa trên phân tích hơn 23 triệu ca nhiễm trùng được xác nhận bằng vi khuẩn học tại 104 quốc gia. Kết quả cho thấy tình trạng kháng thuốc cứu sống đang "cực kỳ cao và ngày càng gia tăng", đặc biệt trong bối cảnh nguồn lực y tế hạn chế.
Điều này đồng nghĩa với việc nhiều phương pháp điều trị thông thường cho các bệnh phổ biến như nhiễm trùng đường tiết niệu (UTI) hay bệnh đường tiêu hóa có thể không còn hiệu quả như trước.
Báo cáo cho biết: "Kháng thuốc kháng sinh (AMR) là một trong 10 mối đe dọa sức khỏe toàn cầu hàng đầu, làm suy yếu hiệu quả của các phương pháp điều trị thiết yếu và khiến hàng triệu người có nguy cơ mắc các bệnh nhiễm trùng không thể chữa khỏi".
Những phát hiện chính trong báo cáo của WHO về tình trạng kháng kháng sinh:
1. Kháng kháng sinh cao là thực tế toàn cầu
Báo cáo của WHO khẳng định mức độ kháng kháng sinh đang lan rộng trên toàn cầu và phân bố không đồng đều giữa các khu vực. Cứ sáu ca nhiễm khuẩn được xác nhận trong phòng thí nghiệm trên toàn thế giới thì có một ca là do vi khuẩn kháng kháng sinh vào năm 2023.
Nhiễm trùng đường tiết niệu (UTI) dễ bị tổn thương nhất: Tỷ lệ kháng kháng sinh trung bình cao nhất được ghi nhận ở các ca UTI, ảnh hưởng đến khoảng 1/3 bệnh nhân.
Nhiễm trùng huyết (BSI) là mối lo ngại lớn: Cứ sáu trường hợp nhiễm trùng huyết thì có khoảng một trường hợp kháng kháng sinh. Hiệu quả của các phương pháp điều trị ưu tiên đối với các bệnh nhiễm trùng huyết, đường tiết niệu và đường tiêu hóa thông thường đang ngày càng suy giảm.
Mối đe dọa từ vi khuẩn Gram âm: Báo cáo chỉ ra xu hướng kháng kháng sinh ngày càng tăng ở các tác nhân gây bệnh là vi khuẩn Gram âm, điển hình như E. coli và Klebsiella pneumoniae. Những chủng vi khuẩn này đang trở thành mối đe dọa nghiêm trọng đối với sức khỏe cộng đồng toàn cầu.

WHO cho biết kháng thuốc kháng sinh (AMR) là một trong 10 mối đe dọa sức khỏe toàn cầu hàng đầu.
2. Gánh nặng không cân xứng cho những người dễ bị tổn thương nhất
Theo báo cáo của WHO, cuộc khủng hoảng kháng thuốc không ảnh hưởng đến tất cả các quốc gia theo cùng một cách. Một số nước đang chịu tác động nghiêm trọng hơn, trong khi một số khác đã có thể giảm thiểu được hậu quả của kháng thuốc. Thực tế này đã tạo ra một "đại dịch kháng thuốc và hệ thống y tế yếu kém", gây ảnh hưởng không cân xứng đến những nhóm dân số dễ bị tổn thương nhất.
Tác động đến nhóm thu nhập thấp: Gánh nặng của tình trạng kháng kháng sinh được ghi nhận là cao nhất ở các quốc gia có thu nhập thấp và trung bình (LMIC), nơi hệ thống y tế còn yếu. Sự bất bình đẳng này cho thấy nhu cầu cấp thiết phải đầu tư vào y tế, đặc biệt trong công tác phòng ngừa nhiễm trùng, tăng cường khả năng tiếp cận chẩn đoán cũng như điều trị kịp thời và chất lượng.
Nghịch lý trong giám sát: Báo cáo cũng phát hiện rằng các quốc gia có năng lực giám sát y tế hạn chế thường báo cáo tỷ lệ kháng kháng sinh cao hơn. Tuy nhiên, điều này phần lớn là do sai lệch mẫu, khi dữ liệu chủ yếu được thu thập từ các bệnh viện tuyến cuối – nơi tiếp nhận các trường hợp nặng nhất hoặc bệnh nhân đã thất bại trong điều trị ban đầu – dẫn đến việc đánh giá quá cao tác động thực sự của tình trạng kháng thuốc (AMR).
3. Giám sát toàn cầu tăng lên, nhưng vẫn còn nhiều khoảng cách
Nỗ lực toàn cầu trong việc theo dõi cuộc khủng hoảng kháng kháng sinh đang được mở rộng, song vẫn tồn tại những khoảng trống đáng kể giữa các khu vực. Theo WHO, số lượng quốc gia tham gia Hệ thống Giám sát Kháng kháng sinh và Sử dụng Kháng kháng sinh Toàn cầu (GLASS) đã tăng gấp bốn lần kể từ năm 2016. Đến năm 2023, đã có 104 quốc gia đóng góp dữ liệu — con số này tăng hơn 300% so với năm đầu tiên hệ thống được triển khai.
Báo cáo cho biết, tình trạng kháng kháng sinh "phổ biến nhất ở khu vực Đông Nam Á và Đông Địa Trung Hải (gần 1/3 ca nhiễm), tiếp theo là khu vực châu Phi (1/5), tất cả đều cao hơn mức trung bình toàn cầu. Tình trạng kháng thuốc ít phổ biến hơn ở khu vực châu Âu (1/10) và thấp nhất ở khu vực Tây Thái Bình Dương (1/11), phản ánh sự chênh lệch lớn giữa các khu vực."
Từ năm 2016 đến năm 2023, phạm vi giám sát kháng kháng sinh ở cấp quốc gia đã được mở rộng đáng kể trên toàn thế giới, bao gồm các bệnh nhiễm trùng máu, đường tiết niệu và đường tiêu hóa. Hệ thống này theo dõi số ca nhiễm trùng có kết quả xét nghiệm nhạy cảm với kháng sinh (AST) được báo cáo trên một triệu dân, giúp cung cấp bức tranh rõ hơn về xu hướng kháng thuốc.
Tuy nhiên, khoảng cách giữa các khu vực vẫn còn đáng kể. Tỷ lệ tham gia thấp nhất vẫn được ghi nhận ở khu vực châu Mỹ và Tây Thái Bình Dương. Hơn một nửa số quốc gia báo cáo vẫn thiếu cơ sở hạ tầng cơ bản, như hệ thống đảm bảo chất lượng và tuân thủ các tiêu chuẩn AST quốc tế — yếu tố cần thiết để tạo ra dữ liệu AMR đáng tin cậy và toàn diện.
WHO đã kêu gọi các quốc gia tăng cường nỗ lực nhằm đạt được các mục tiêu toàn cầu, trong đó bao gồm việc đảm bảo ít nhất 70% lượng kháng sinh được sử dụng ở người thuộc nhóm "Access" (Tiếp cận, Theo dõi, Dự trữ) của WHO vào năm 2030 — mục tiêu được đề ra trong Tuyên bố chính trị về AMR của Đại hội đồng Liên Hợp Quốc năm 2024.
Mời độc giả xem thêm: