Tháng 2/2020, bà Donna Gustafson nhập viện cấp cứu tại Australia vì nghi ngờ bị mất nước sau một chuyến bay dài. Tuy nhiên, các bác sĩ phát hiện bà mắc ung thư tuyến tụy.
Chỉ 9 ngày sau khi trở về Mỹ, bà đã trải qua cuộc phẫu thuật để cắt bỏ khối u. Tuy nhiên, ngay trước ngày bắt đầu hóa trị theo phác đồ thông thường, các bác sĩ đề nghị bà tham gia một chương trình thử nghiệm lâm sàng hoàn toàn mới: tiêm vaccine mRNA cá nhân hóa.
Thời điểm đó là vài tháng trước khi thế giới biết đến vaccine mRNA qua đại dịch Covid-19, và bà Gustafson chính là bệnh nhân đầu tiên được tiêm loại vaccine này để chống lại ung thư tụy. "Đó là một quyết định không cần phải đắn đo", bà chia sẻ với tờ NBC. "Tôi biết rằng về mặt thống kê, cơ hội sống sót của mình là rất thấp".
Vậy mà kể từ lần tiêm mũi vaccine mRNA đầu tiên đến nay đã 6 năm, tế bào ung thư vẫn chưa quay trở lại. Năm ngoái, bà Gustafson thậm chí đã leo núi Etna ở Sicily để kỷ niệm 50 năm ngày cưới.

6 năm kể từ thời điểm được tiêm liều vaccine mRNA đầu tiên, tế bào ung thư vẫn chưa quay trở lại với bà Donna Gustafson. Ảnh: Donna Gustafson
"Tôi không gặp bất kỳ giới hạn nào trong sinh hoạt. Với tôi, đây thực sự là một phép màu", bà phấn khởi cho biết.
Kẻ thù thầm lặng và nguy hiểm
Ung thư tụy bị xem là một trong những loại ung thư tàn khốc nhất trong y học và là một "kẻ thù thầm lặng" thường chỉ được phát hiện ở giai đoạn muộn. Chưa đầy 13% bệnh nhân được chẩn đoán có thể sống sót sau 5 năm.
Đây là loại ung thư có số người tử vong nhiều thứ ba tại Mỹ, với tỷ lệ mắc bệnh ngày càng tăng. Khác với nội soi đại tràng hay chụp nhũ ảnh, hiện chưa có xét nghiệm tầm soát định kỳ nào để phát hiện sớm căn bệnh này.
Các triệu chứng của ung thư tụy thường chỉ xuất hiện khi bệnh đã ở giai đoạn tiến triển. Chỉ khoảng 20% trường hợp có khả năng phẫu thuật, và phẫu thuật cũng là điều kiện bắt buộc để có thể tham gia thử nghiệm vaccine này.
"Đây là loại ung thư mà hầu như chưa có phương pháp nào thực sự hiệu quả", Tiến sĩ Vinod Balachandran, Giám đốc Trung tâm Vaccine Ung thư Olayan tại Trung tâm Ung thư Memorial Sloan Kettering (Mỹ), chia sẻ với CNN. "Hóa trị, xạ trị, liệu pháp trúng đích và cả các liệu pháp miễn dịch hiện có đa số đều thất bại. Chúng tôi đang thực sự cần những hướng tiếp cận mới".
Kết quả đột phá từ thử nghiệm lâm sàng
Cuộc thử nghiệm giai đoạn 1 của vaccine mRNA trên các bệnh nhân ung thư tụy bao gồm 16 người.
Dữ liệu theo dõi sau 3,2 năm được công bố trên tạp chí Nature năm ngoái cho thấy, nhóm đáp ứng có tỷ lệ tái phát thấp hơn đáng kể so với nhóm không đáp ứng. Song mới đây, dữ liệu theo dõi kéo dài tới 6 năm được trình bày tại hội nghị thường niên của Hiệp hội Nghiên cứu Ung thư Mỹ (AACR) tại thành phố San Diego, cho thấy một khoảng cách kinh ngạc giữa hai nhóm.
Trong số 8 bệnh nhân có phản ứng với vaccine, có tới 7 người (chiếm 87,5%) vẫn còn sống. Ngược lại, trong nhóm 8 bệnh nhân không đáp ứng, chỉ có 2 người (chiếm 25%) sống sót, với thời gian sống trung bình là 3,4 năm.
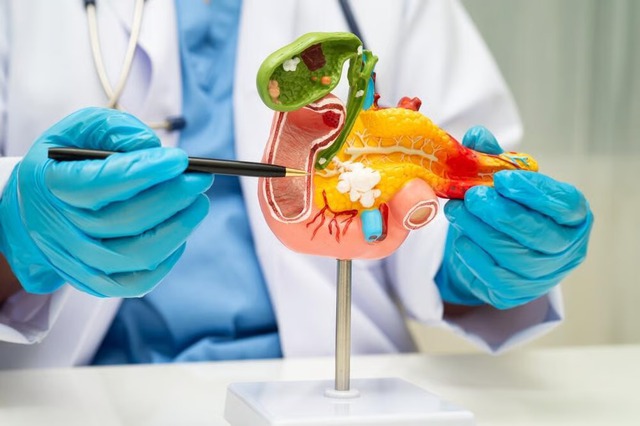
Các triệu chứng của ung thư tụy thường chỉ xuất hiện khi bệnh đã ở giai đoạn tiến triển. Ảnh minh họa: Shutterstock
Cần phải nhấn mạnh rằng, đây không phải là một nghiên cứu mới hoàn toàn, mà là kết quả cập nhật từ quá trình theo dõi dài hạn của cùng một cuộc thử nghiệm quy mô nhỏ trước đó. Dù vậy, việc chứng minh được phản ứng miễn dịch có thể kéo dài suốt 6 năm và bệnh nhân vẫn tiếp tục duy trì sự sống đã là một phát hiện vô cùng quan trọng.
Giáo sư Irit Ben-Aharon, Giám đốc Trung tâm Ung thư Fishman thuộc Cơ sở Y tế Rambam (Israel), đồng thời là trưởng khoa ung thư tiêu hóa tại đây, nhận định nghiên cứu này mang tính đột phá trên nhiều phương diện.
"Điểm ưu việt đầu tiên nằm ở thời điểm đưa phương pháp này vào lộ trình điều trị, đó là giai đoạn 'hỗ trợ' - khi bệnh vẫn còn khu trú, ngay sau phẫu thuật và đợt hóa trị kế tiếp", bà cho biết. "Đây chính là 'thời điểm vàng' để nâng cao khả năng chữa khỏi và giảm thiểu nguy cơ tái phát - vốn là một trong những thách thức lớn nhất đối với ung thư tuyến tụy".
Theo Giáo sư Ben-Aharon, tỷ lệ tái phát, hay tình trạng bệnh quay trở lại sau phẫu thuật, là rất cao. Do đó, việc điều trị các ổ bệnh siêu nhỏ có thể giúp tận diệt "mầm mống tai họa" - tức những tế bào ung thư còn sót lại trong cơ thể vốn là nguyên nhân khiến bệnh tái phát.
Khía cạnh thứ hai chính là cơ chế tác động - vaccine được thiết kế dựa trên đặc điểm khối u gốc của từng bệnh nhân. Nói cách khác, vaccine không được sản xuất đại trà cho một loại kháng nguyên chung nào đó, mà được đặc chế riêng cho các kháng nguyên từ chính khối u của người bệnh.
"Huấn luyện viên" của hệ miễn dịch
Vaccine này không nhằm mục đích tiêu diệt các khối u hiện hữu mà để loại bỏ các tế bào ung thư còn sót lại sau phẫu thuật. Sau khi khối u được cắt bỏ, mẫu bệnh phẩm sẽ được gửi sang Đức để phân tích di truyền.
Dựa trên kết quả đó, một loại vaccine cá nhân hóa sẽ được chế tạo riêng cho mỗi bệnh nhân, nhắm vào tối đa 20 đột biến đặc thù tìm thấy trong khối u của chính họ. Những đột biến này tạo ra các protein lạ được gọi là "tân kháng nguyên", giúp các tế bào miễn dịch có thể nhận diện chúng như một mối đe dọa cần tiêu diệt.
Vì ung thư vốn phát triển từ chính các mô của cơ thể nên hệ miễn dịch thường không xem chúng là kẻ thù. Vaccine mRNA, do đó, sẽ đóng vai trò "huấn luyện" hệ miễn dịch làm điều mà nó vốn dĩ không tự làm được với ung thư.
Nghiên cứu cho thấy vaccine đã tạo ra các tế bào miễn dịch có độ bền phi thường. Tuổi thọ trung bình của chúng ước tính khoảng 7,7 năm và khoảng 20% dự kiến sẽ tồn tại hơn một thập kỷ trong cơ thể bệnh nhân.
Dù kết quả rất khả quan, các chuyên gia vẫn khuyến cáo không nên quá lạc quan tát yếu. Bác sĩ William Freed-Pastor từ Viện Ung thư Dana-Farber lưu ý rằng kết quả này đến từ một nhóm bệnh nhân rất nhỏ.
Tiến sĩ Robert Vonderheide, Chủ tịch AACR, cũng bổ sung rằng luôn có một nhóm nhỏ bệnh nhân ung thư tuyến tụy tự thân có thể sống sót trên 5 năm, và có thể còn những yếu tố khác giúp họ đáp ứng tốt với vaccine.
"Con đường để đưa phương pháp này vào phác đồ điều trị chuẩn còn rất dài. Chúng ta cần các nghiên cứu ở giai đoạn tiến triển hơn trên quần thể lớn hơn để học cách lựa chọn đúng những bệnh nhân phù hợp nhất với phương pháp này", Giáo sư Ben-Aharon nhấn mạnh
Tương lai của vaccine ung thư
Hiện tại, BioNTech và Genentech đã triển khai thử nghiệm giai đoạn 2 trên toàn cầu với khoảng 260 bệnh nhân để so sánh hiệu quả của vaccine với hóa trị tiêu chuẩn.
Bên cạnh đó, các hướng đi khác cũng đang được triển khai. Chẳng hạn, một nhóm nghiên cứu tại Trung tâm Ung thư Memorial Sloan Kettering đang tìm cách tự sản xuất vaccine mRNA để mở rộng khả năng tiếp cận và giảm sự phụ thuộc vào các công ty dược phẩm.
Một nhóm nghiên cứu khác của trung tâm cũng đang phát triển loại vaccine không cá nhân hóa, nhắm vào protein KRAS - vốn xuất hiện trong 90% các ca ung thư tuyến tụy. Thử nghiệm giai đoạn 2 cho hướng đi này dự kiến bắt đầu trong năm nay.
Với khoản kinh phí 200 triệu USD mới được Viện Ung thư Quốc gia Mỹ công bố cho các loại vaccine ung thư cải tiến, cộng đồng nghiên cứu đang có một động lực rất lớn. Như bác sĩ Balachandran đã nói: "Chúng tôi tin tưởng rằng có thể điều trị căn bệnh này bằng cách huấn luyện chính hệ miễn dịch của bệnh nhân".