Một bệnh nhân nam 25 tuổi đến gặp bác sĩ Nam khoa với lý do sưng đau bìu trái lần thứ 4. Bệnh nhân kể khoảng 2 tháng nay, bệnh nhân tự nhiên xuất hiện sưng đau vùng bìu trái, đi khám ở 1 phòng khám tư nhân và hai bệnh viện, đều chẩn đoán là viêm tinh hoàn trái, và được kê đơn thuốc điều trị kháng sinh và giảm viêm. Tình trạng có đỡ nhưng không hết hoàn toàn.
Lần nay bác sĩ nam khoa tiếp nhận bệnh nhân, khám phát hiện thấy tinh hoàn trái sưng, nắn chắc, đau ít, và có tình trạng áp xe.
Khi hút lấy dịch mủ làm xét nghiệm, kết quả trả lời có vi khuẩn lao trong dịch mủ. Như vậy, nguyên nhân gây bệnh ở đây là một vi khuẩn đặc biệt, nên chắc chắn các phác đồ điều trị viêm tinh hoàn thông thường không thể khỏi được.
1. Lao tinh hoàn là gì?
Lao là một bệnh phổ biến và nguy hiểm trong thế kỷ 18 và 19, và gần đây có dấu hiệu quay trở lại. Hiện nay, người ta ước tính có khoảng 10 triệu ca mắc lao mới mỗi năm trên thế giới, và khoảng 1,6-3 triệu người chết vì lao mỗi năm.
Vi khuẩn lao (Mycobacterium tuberculosis), một loại trực khuẩn gram dương hiếu khí kháng acid. Do tốc độ sinh sản chậm, dẫn đến biểu hiện lâm sàng rất âm thầm. Mặt khác vi khuẩn lao có thể không hoạt động và không tạo ra các triệu chứng trong một thời gian dài.
Con đường chính lây truyền của vi khuẩn lao là qua đường hô hấp. Từ phổi, trực khuẩn lao có thể lây lan qua đường máu đến bất kỳ cơ quan nào trong cơ thể, trong đó có hệ sinh dục. Lao tinh hoàn - mào tinh hoàn chiếm khoảng 7% lao nói chung.
2. Các biểu hiện của lao tinh hoàn
Các biểu hiện của lao tinh hoàn gồm:
- Sưng đau bìu
- Dày da bìu
- Tràn dịch màng tinh hoàn
- Lỗ rò vùng bìu
Như vậy, với những bệnh nhân được chẩn đoán viêm tinh hoàn, đã được kê đơn thuốc điều trị theo chuẩn, nhưng có tình trạng tái phát nhiều lần, thì rất nên tìm kỹ các nguyên nhân khác, đặc biệt là vi khuẩn lao.
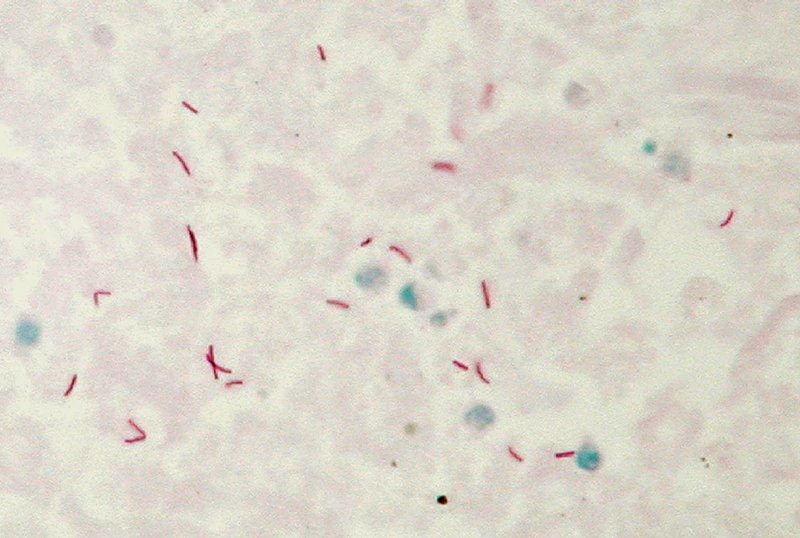
Khi hút lấy dịch mủ làm xét nghiệm, kết quả cho thấy có vi khuẩn lao trong dịch mủ.
3. Con đường lây truyền lao tinh hoàn và các xét nghiệm tầm soát
Do tốc độ sinh sản của vi khuẩn lao chậm, dẫn đến biểu hiện lâm sàng rất âm thầm. Mặt khác vi khuẩn lao có thể không hoạt động và không tạo ra các triệu chứng trong một thời gian dài, vì vậy nhiều người không hề biết mình nhiễm vi khuẩn lao.
* Vi khuẩn lao có thể xâm nhập vào cơ thể người thông qua những con đường sau:
- Qua đường hô hấp (phổ biến nhất): qua những giọt bắn của những người lao phổi do Mycobacterium tuberculosis đang hoạt động.
- Qua đường tiêu hóa: sử dụng sữa có nhiễm Mycobacterium bovis.
- Qua đường tình dục: phụ nữ quan hệ tình dục bằng miệng với những người đàn ông mắc lao sinh dục (có vi khuẩn lao trong tinh dịch), hoặc lây qua vị trí xây sát đường sinh dục khi 1 trong hai người mắc lao sinh dục.
- Các phương thức lây truyền bẩm sinh và sơ sinh được công nhận bao gồm truyền nhau thai qua máu hoặc bạch huyết từ người mẹ bị lao hoặc uống nước ối nhiễm Mycobacterium tuberculosis trong khi sinh.
- Có thể nhiễm lao sau khi tiêm phòng bằng vaccine BCG sống cho những người bị nhiễm HIV và bị ức chế miễn dịch; hoặc sau khi sử dụng BCG trong điều trị ung thư bàng quang nông.
Sau khi lây nhiễm ban đầu, trực khuẩn lao nhân lên cục bộ trong các mô và tạo ra một loạt các phản ứng miễn dịch phức tạp, dẫn đến hầu hết các trường hợp bị loại bỏ hoặc ngăn chặn dưới dạng nhiễm trùng lao tiềm ẩn (LTBI). Lao tinh hoàn - mào tinh hoàn thường là tái hoạt của trực khuẩn lao tiềm ẩn trong tinh hoàn - mào tinh hoàn trước đó.

Bác sĩ thăm khám cho bệnh nhân tại Khoa Nam học và Y học giới tính, BV Đại học Y Hà Nội.
* Để phát hiện ra lao tinh hoàn - mào tinh hoàn, có thể sử dụng các xét nghiệm:
- Soi phết kính hiển vi: Sử dụng các mẫu bệnh phẩm dịch niệu đạo, nước tiểu, mủ qua lỗ rò, dịch tuyến tiền liệt, mô sinh thiết để soi phết kính tìm Mycobacteria Tuberculosis.
- Nuôi cấy định danh vi khuẩn: Nuôi cấy bệnh phẩm để tìm Mycobacteria Tuberculosis là tiêu chuẩn vàng để chẩn đoán lao hoạt động; độ nhạy và độ đặc hiệu của nuôi cấy là 65% và 100%.
- Xét nghiệm GeneXpert MTB/RIF: Xét nghiệm này là một xét nghiệm PCR định lượng để khuếch đại DNA củaMycobacteria Tuberculosis và một phần của gen rpoB mã hóa tính kháng rifampicin trên các mẫu bệnh phẩm lâm sàng. Việc phát hiện kịp thời tình trạng kháng rifampicin ở người lớn và trẻ em nhiễm HIV tạo điều kiện cho việc bắt đầu điều trị lao đa kháng thuốc sớm hơn.
- Mô bệnh học: Đối với các tổn thương nghi ngờ lao tinh hoàn và mào tinh hoàn (khối lạ, hoặc viêm tái phát nhiều lần), có thể chọc sinh thiết lấy tổ chức để làm những xét nghiệm cận lâm sàng phù hợp. Mô bệnh học có thể phát hiện đặc điểm của u hạt do lao. Ở một số bệnh nhân lâm sàng nghi ngờ ung thư tinh hoàn và mào tinh hoàn, kết quả mô học ngẫu nhiên phát hiện bệnh lao. Có tới 1/5 số bệnh nhân, viêm tinh hoàn do lao chỉ được chẩn đoán sau khi cắt bỏ tinh hoàn và xét nghiệm mô học.
4. Chẩn đoán và điều trị lao tinh hoàn
4.1 Chẩn đoán lao tinh hoàn - mào tinh hoàn
Tiêu chuẩn vàng để chẩn đoánlao tinh hoàn - mào tinh hoàn là xác định sự hiện diện của Mycobacteria Tuberculosis từ mẫu bệnh phẩm lâm sàng liên quan đến tinh hoàn và mào tinh hoàn (nước tiểu, tinh dịch, mủ, dịch tuyến tiền liệt, dịch niệu đạo, mô bị cắt bỏ).
Tuy nhiên trong thực tế rất hiếm khi có những bệnh phẩm lâm sàng thuận tiện cho xét nghiệm tìm lao (dịch mủ lỗ rò từ ổ viêm, dịch mủ niệu đạo), việc xét nghiệm nước tiểu tìm vi khuẩn lao không có hiệu quả cao. Do đó, cần kết hợp tiền sử, lâm sàng, chẩn đoán hình ảnh và các xét nghiệm vi sinh, phân tử và mô bệnh học để tăng xác suất tìm thấy lao tinh hoàn - mào tinh hoàn.
Việc tầm soát các tổn thương kèm theo trong hệ sinh dục - tiết niệu, bụng - ngực cũng như các biến chứng của chúng là rất quan trọng trong việc tiên lượng điều trị, lên kế hoạch điều trị phù hợp (có thể kết hợp cả điều trị nội khoa và ngoại khoa).
4.2 Ảnh hưởng của lao tinh hoàn - mào tinh hoàn đến khả năng sinh sản
Do tính chất phá hủy của vi khuẩn lao và hậu quả là xơ hóa tổ chức, vô sinh do bệnh lao ở cơ quan sinh dục do nhiều yếu tố gây ra và có thể tồn tại ngay cả sau khi hóa trị thành công.
Khoảng 10% bệnh nhân có lao sinh dục có thể bị vô sinh và khoảng 4% đến 9,1% nam giới bị vô sinh không tinh trùng tắc nghẽn có nguyên nhân do lao. Khi lao xâm nhập gây vào mào tinh và ống dẫn tinh sẽ dẫn đến hậu quả là tắc nghẽn đường dẫn.
4.3 Điều trị lao tinh hoàn - mào tinh hoàn
* Đối với lao nhạy cảm với thuốc: Trong 2 tháng đầu sử dụng phối hợp 4 loại thuốc rifampicin, isoniazid, pyrazinamide and ethambutot. 4 tháng tiếp theo sử dụng hai loại thuốc rifampicin và isoniazid.
* Đối với lao kháng thuốc: Điều trị lao đa kháng thuốc rất phức tạp và có thời gian kéo dài đến hai năm. Chỉ có 50-70% tổng số ca bệnh lao đa kháng thuốc được điều trị thành công.
Các thuốc chính được sử dụng (dạng tiêm): amikacin, kanamycin hoặc capreomycin; fluoroquinolon (levofloxacin, moxifloxacin hoặc gatifloxacin ); ethionamide hoặc prothionamide; cycloserine; axit para-aminosalicylic.