Thông tin trên được các chuyên gia nhấn mạnh tại hội thảo về hiệu quả của sữa mẹ hiến tặng thanh trùng trong dinh dưỡng điều trị trẻ sinh non, nhẹ cân và khuyến nghị bổ sung quyền lợi trong Luật Bảo hiểm y tế (BHYT) sửa đổi do Bộ Y tế tổ chức mới đây.
Nhiều quốc gia quy định về sữa mẹ hiến tặng thanh trùng vào danh mục chi trả của BHYT
Theo BS Phan Văn Toàn, Phó Vụ trưởng Vụ BHYT, Bộ Y tế, trên thế giới ước tính cứ 10 trẻ thì có 1 trẻ sinh non. Đây là nguyên nhân gây tử vong hàng đầu ở trẻ em dưới 5 tuổi.
Ông Toàn nhấn mạnh việc nuôi con bằng sữa mẹ là giải pháp tối ưu trong việc cung cấp dinh dưỡng cho trẻ sơ sinh và trẻ nhỏ, đồng thời là can thiệp hiệu quả nhất trong việc phòng ngừa tử vong và bệnh tật trẻ em. Tuy vậy, vẫn còn nhiều trẻ sinh non, nhẹ cân không được tiếp cận sữa mẹ đẻ trong những ngày đầu đời.
"Lý do trẻ phải điều trị trong đơn vị hồi sức dài ngày và bà mẹ thường quá căng thẳng khó tạo đủ sữa"- BS Toàn cho biết.

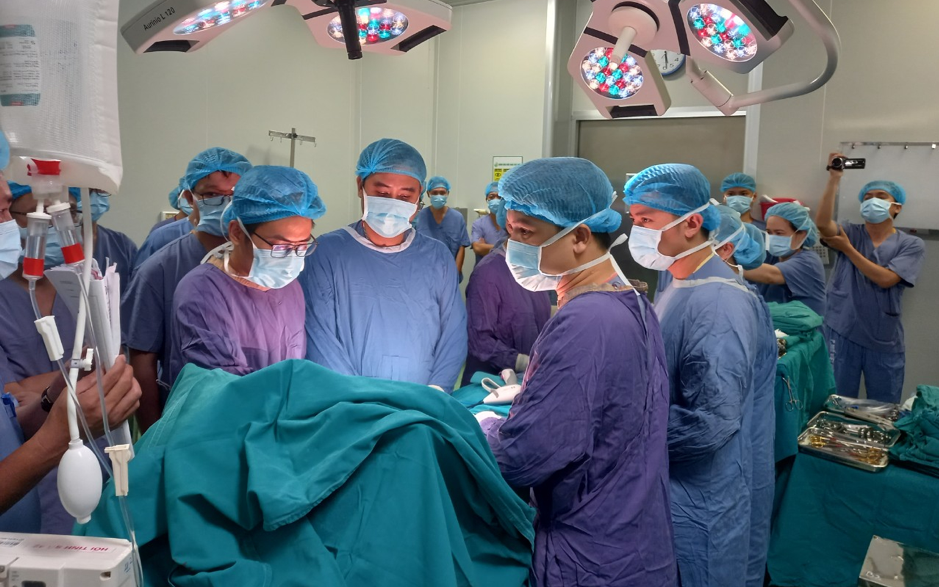
BS Phan Văn Toàn - Phó Vụ trưởng Vụ BHYT (bộ Y tế) phát biểu tại hội nghị.
Đại diện Vụ Sức khỏe Bà mẹ và Trẻ em, Bộ Y tế, cho biết, theo khuyến cáo về thứ tự dinh dưỡng cho trẻ sinh non, nhẹ cân, bệnh lý của Tổ chức Y tế Thế giới, ưu tiên số 1 là sữa mẹ đẻ, sau đó là sữa hiến tặng, sữa công thức non tháng và sữa công thức thông thường.
Từ năm 2017, Bộ Y tế đã thiết lập ngân hàng sữa mẹ đầu tiên tại BV Phụ sản - Nhi Đà Nẵng để cung cấp sữa mẹ thanh trùng cho những trẻ sơ sinh không có cơ hội được bú mẹ do phải điều trị hoặc mẹ có vấn đề về sức khỏe. Ngân hàng sữa mẹ sẽ thực hiện sàng lọc và thanh trùng nguồn sữa từ các mẹ hiến tặng, từ đó không chỉ cung cấp dinh dưỡng để nuôi sống mà còn có mang lại kết quả điều trị rất khả quan cho trẻ.
Theo BS Trần Thị Hoàng, Phó Giám đốc BV Phụ sản – Nhi Đà Nẵng, sữa mẹ hiến tặng thanh trùng giúp giảm nguy cơ xuất huyết não nặng, viêm ruột hoại tử, nhiễm trùng huyết sơ sinh, giảm nguy cơ loạn sản phế quản phổi, bệnh võng mạc mắt và bảo vệ não bộ của trẻ sinh non.
Hiện nay đã có 20 quốc gia và vùng lãnh thổ có quy định về sữa mẹ hiến tặng thanh trùng hoặc đã đưa sản phẩm vào trong danh mục chi trả của BHYT. Tại khu vực Đông Nam Á, hiện đã có Myanmar, Singapore và Thái Lan áp dụng quy định này.
Theo khuyến cáo của Tổ chức Y tế Thế giới WHO, khi trẻ không được ăn sữa mẹ đẻ thì sữa mẹ hiến tặng là lựa chọn thứ hai, bởi dinh dưỡng và kháng thể từ sữa mẹ góp phần thiết yếu vào quá trình điều trị và giảm tỷ lệ tử vong ở trẻ sơ sinh. Sữa mẹ thanh trùng đã được chứng minh giúp giảm viêm ruột hoại tử, nhiễm trùng huyết sơ sinh, loạn sản phế quản phổi và bệnh võng mạc mắt, giảm chi phí điều trị cho trẻ sinh non, nhẹ cân.
BHYT chi trả cho sữa mẹ thanh trùng tạo điều kiện để mạng lưới ngân hàng sữa mẹ được vận hành
Theo báo cáo tình hình sức khỏe trẻ em của Bộ Y tế, trong khoảng 41.000 trẻ đẻ non và 54.000 trẻ nhẹ cân sinh ra mỗi năm, ước tính khoảng 35.000 trẻ cần sử dụng sữa mẹ hiến tặng thanh trùng, với nhu cầu khoảng 100 lít mỗi ngày. Nếu vận hành tối đa công suất, các ngân hàng sữa mẹ có thể thanh trùng 102 lít sữa/ngày, đảm bảo khả năng cung cấp đủ sữa mẹ thanh trùng cho trẻ có nguy cơ trên toàn quốc.
Tuy nhiên, giá thành của một lít sữa mẹ thanh trùng đang ở mức 1.400.000đ/lít, được tính toán dựa trên chi phí để duy trì vận hành ngân hàng sữa mẹ trên thực tế. Theo số liệu từ ngân hàng sữa mẹ Đà Nẵng, mỗi đợt điều trị cho một trẻ cần trung bình 0,63 lít sữa mẹ hiến tặng thanh trùng, với chi phí khoảng 882.000đ. Khoản tiền này có thể trở thành gánh nặng với các gia đình có thu nhập thấp hoặc gia đình có trẻ sơ sinh bệnh lý phải điều trị dài ngày tại bệnh viện.
Chuẩn bị bảo quản sữa tại ngân hàng sữa mẹ tại Bệnh viện Nhi Trung ương
BHYT chi trả cho sữa mẹ thanh trùng sẽ tạo điều kiện để mạng lưới ngân hàng sữa mẹ được vận hành tối đa công suất. Mọi trẻ sinh non, bệnh lý chưa có sữa mẹ đẻ sẽ được tiếp cận sữa mẹ hiến tặng thanh trùng, góp phần giảm chi phí gánh nặng bệnh tật với trẻ và quỹ BHYT.
Trả lời câu hỏi về nguy cơ lạm dụng sữa mẹ hiến tặng thanh trùng, từ đó có thể tác động tiêu cực tới quỹ BHYT nếu được chi trả, đại diện của các ngân hàng sữa mẹ cho biết, một nguyên tắc quan trọng trong hoạt động của ngân hàng sữa mẹ là không nhằm thay thế sữa mẹ ruột. Sữa mẹ hiến tặng thanh trùng chỉ được sử dụng khi có chỉ định của bác sĩ, và dựa trên một thứ tự ưu tiên nghiêm ngặt để điều trị cho các trường hợp trẻ sinh non, nhẹ cân, bệnh lý hoặc mẹ có vấn đề sức khỏe chưa thể cho con bú.
Nhờ đó khi trẻ và mẹ hồi phục, thực hành nuôi con bằng sữa mẹ sẽ tiếp tục được củng cố và duy trì, do trẻ đã được tiếp cận với sữa mẹ từ trước mà không phải "tập ăn sữa mẹ từ đầu" như những trẻ phải dùng sữa công thức.