1. Các nguyên nhân và dấu hiệu của Hội chứng tiêu hóa Mallory-Weiss (MW)
Tất cả các nguyên nhân làm tăng áp lực trong dạ dày, nôn và nấc kéo dài, đều có thể gây ra hội chứng Mallory-Weiss.
Bệnh nhân nghiện rượu hoặc trước đó có uống rượu với số lượng lớn đi đến bệnh viện cấp cứu vì triệu chứng nôn ra máu.
Ngoài việc lạm dụng rượu, nguyên nhân gây ra hội chứng này cũng có thể do các bệnh lý khác gây ra nôn, nấc kéo dài như: viêm dạ dày - ruột, rối loạn nhu động ruột; viêm gan, sỏi mật; suy thận; các nguyên nhân làm tăng áp lực nội sọ; nhiễm toan xê tôn trong bệnh đái tháo đường; hoặc do tác dụng phụ khi dùng thuốc như aspirin…
Tất cả các nguyên nhân làm tăng áp lực trong dạ dày, nôn và nấc kéo dài, đều có thể gây ra hội chứng Mallory-Weiss.
Biểu hiện kinh điển là:
- Nôn ra máu sau nôn, nấc kéo dài.
- Đi ngoài ra phân đen, đau bụng vùng thượng vị.
Các biến chứng liên quan có thể gặp như:
- Nôn nhiều dẫn tới rối loạn điện giải đặc biệt là tình trạng hạ kali máu;
- Viêm phổi do trào ngược;
- Thiếu máu cơ tim;
- Thủng thực quản;
- Chảy máu nặng dẫn tới sốc giảm thể tích;
- Nặng hơn dẫn đến sốc mất máu, thậm chí tử vong.
2. Phát hiện và xử trí khi bị hội chứng MW
Nếu có các dấu hiệu nêu trên bệnh nhân cần được chỉ định nội soi thực quản dạ dày sớm để phát hiện và xử trí kịp thời. Thương tổn thường gặp trên nội soi thường là các vết rách đơn độc, chiều dài từ 0.5 - 4 cm, ở vị trí thực quản gần tâm vị hoặc dưới tâm vị phía bờ cong nhỏ, có thể đang chảy máu hoặc có cục máu đông bám trên bề mặt, thậm chí có trường hợp có thể thấy máu đọng trong dạ dày mà không tìm thấy tổn thương.
Cần quan sát và tìm các thương tổn phối hợp thường gặp khác gặp trong hội chứng MW như loét, viêm dạ dày…
Các xét nghiệm khác cần làm để đánh giá mức độ mất máu và các bệnh lý phối hợp: như công thức máu, nhóm máu, xét nghiệm đông máu cơ bản, chức năng thận, điện giải đồ…
Cần làm điện tâm đồ và các men tim, đặc biệt khi thiếu máu nhiều và nghi ngờ thiếu máu cơ tim.
Chụp X-quang có thuốc cản quang thường không được áp dụng thường qui do giá trị chẩn đoán thấp.
3. Các biện pháp điều trị và phòng ngừa
Việc đầu tiên là xác định tình trạng nặng nhẹ để có thái độ xử trí phù hợp. Cần căn cứ vào mức độ mất máu, đánh giá nguy cơ chảy máu lại, biến chứng và các bệnh phối hợp.
Các biện pháp điều trị bao gồm, ổn định chức năng sống, bù dịch và điện giải, truyền máu nếu thiếu máu nhiều. Chảy máu có thể tự cầm, nếu máu chảy cần can thiệp điều trị qua nội soi. Nội soi không những hữu ích cho chẩn đoán mà còn giúp can thiệp hiệu quả.
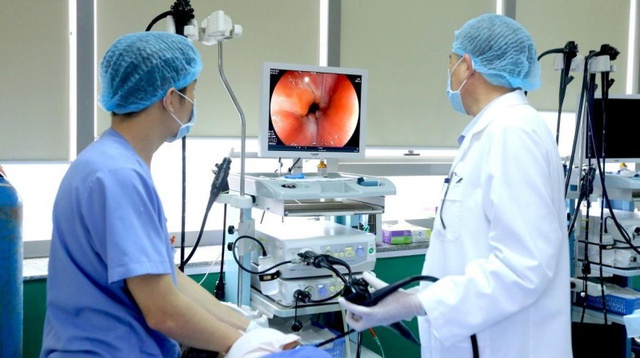
Nội soi điều trị Hội chứng tiêu hóa Mallory-Weiss.
Có nhiều phương pháp can thiệp điều trị thương tổn do hội chứng MW, tuy vậy lựa chọn phương pháp nào phụ thuộc vào phương tiện và kinh nghiệm của bác sĩ nội soi. Có thể dùng các phương pháp như: đốt nhiệt; tiêm cầm máu bằng dung dịch epinephrine.
Sau tiêm epinephrine cần chú ý theo dõi các biến chứng tim mạch, đặc biệt chú ý cân nhắc sử dụng phương pháp này ở người có bệnh tim mạch.
Tiêm xơ bằng cồn tuyệt đối hay polidocanol cũng là phương pháp được lựa chọn, cần chú ý biến chứng hoại tử và thủng. Ngoài ra có thể sử dụng kẹp clip, laser…
Điều trị nội khoa cần chú ý điều trị dùng thuốc ức chế tiết acid, thuốc bảo vệ niêm mạc với mục tiêu hàn gắn thương tổn, thường chỉ định từ 1 – 2 tuần; thuốc bảo vệ niêm mạc nên dùng nhóm sucrafate do tác dụng kháng acid, pepsin và muối mật. Điều trị chống nôn giúp kiểm soát yếu tố khởi phát, nên dùng nhóm prochlorperazine.
Điều trị ngoại khoa cần cân nhắc khi chảy máu nhiều, tái phát hoặc sau điều trị nội soi thất bại.
Như trên đã nói, lạm dụng rượu là nguyên nhân hàng đầu gây ra hội chứng MW, vì vậy việc phòng bệnh cần chú ý đến việc tiết chế uống rượu, đồng thời phát hiện và chữa trị sớm các bệnh lý phối hợp.
Xem thêm video được quan tâm
Những nguyên nhân dẫn tới suy nhược thần kinh