Từ hơn ba thập niên qua, đã có một công trình đầu tiên, được coi là cách mạng ở vào thời điểm đó, đưa ra một khái niệm là nhiều loại mô liên kết có thể bắt nguồn từ một tế bào đầu dòng chung hay một tế bào gốc mà vẫn có mặt trong tủy xương sau sinh. Các TBGTM liên tục phân chia (tự đổi mới) và biệt hóa thành các kiểu hình cuối cùng như các nguyên bào xương, các tế bào sụn, các nguyên bào cơ có thể ứng dụng vào lĩnh vực điều trị.
Các tế bào gốc trung mô là gì?
Sau khi tế bào trứng thụ tinh, các tế bào sinh sản rất mạnh, đến cuối tuần lễ thứ 2 của phôi kỳ thì đĩa phôi lúc đó mới chỉ có 2 lớp là nguyên ngoại bì và nguyên nội bì. Tiếp theo xuất hiện một lớp thứ 3 chen vào giữa là nguyên trung bì. Nguyên trung bì sẽ biệt hóa thành các tế bào trung mô, họp thành mô liên kết ở trạng thái chưa biệt hóa gồm những tế bào non có thể sinh ra mọi loại mô liên kết trưởng thành như mô sợi, sụn, xương, cơ xương, mô mạch máu, ngà răng…
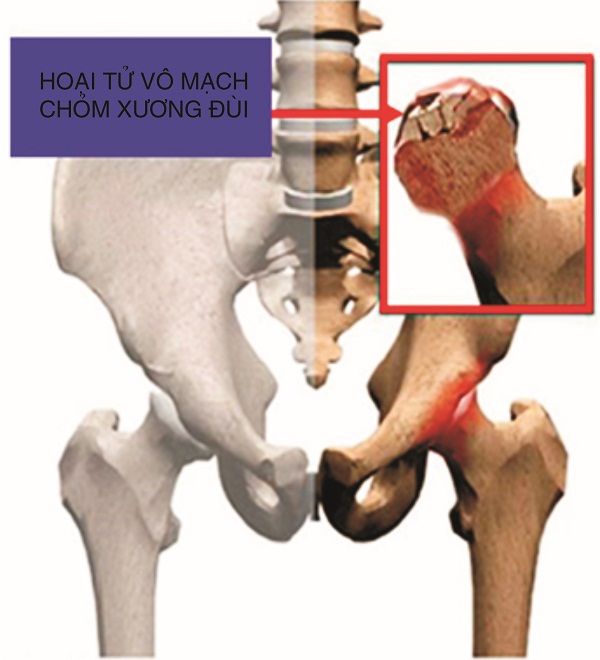
Các tế bào gốc trung mô của người lần đầu tiên được phân lập bởi Friedenstein và cộng sự, năm 1974. Đó là một quần thể các tế bào gốc của người lớn biệt hóa từ trung bì phôi, không thuộc dòng tạo máu. Các TBGTM này hiện nay được sử dụng nhiều nhất về điều trị tế bào trong lâm sàng khoảng 10 năm nay, nhất là trong các tổn thương mô và các rối loạn miễn dịch. Chúng khởi đầu được lấy từ tủy xương người, nay được phân lập từ nhiều loại mô trưởng thành, có những đặc điểm của các tế bào gốc phôi như là những tế bào gốc đa năng có giới hạn, điều tiết miễn dịch và có khả năng biệt hóa thành nhiều loại tế bào đầu dòng không phải của chỉ trung bì phôi (như tế bào sụn, tế bào xương, tế bào mỡ, tế bào tim, tế bào cơ xương) mà của cả ngoại bì phôi (như tế bào thần kinh các loại) và nội bì phôi (như tế bào gan, tế bào b tiểu đảo tụy) lại có xu hướng kết dính với giàn chất dẻo trong điều kiện nuôi cấy chuẩn nên là cơ sở cho việc ứng dụng vào điều trị nhiều loại bệnh ở người như các bệnh xương-khớp, các bệnh thoái hóa thần kinh, các bệnh tự miễn, các bệnh tim-mạch và dùng trong ghép thận… Nói cách khác, các nhà khoa học đã dùng các TBGTM thay thế cho các tế bào gốc phôi trong nghiên cứu và trong điều trị người bệnh.
Ngoài tủy xương, TBGTM cũng hiện diện ở đa số các mô người trưởng thành bao gồm: máu dây rốn, hoạt mạc, gan, mô mỡ, phổi, dịch ối, các gân, nhau thai, da, và sữa mẹ. Đặc biệt là việc phát hiện các quần thể TBGTM từ các mô khác nhau của răng người trong mấy thập niên qua, hiện có tới 8 quần thể các loại TBGTM của các mô răng đã được phân lập với các đặc điểm riêng biệt.Nhau thai và răng là hai nơi dễ lấy và thuận tiện nên được sử dụng nhiều nhất. Ngoài ra, các tế bào lấy từ răng là các tế bào gốc trưởng thành nên không có liên quan đến các quy định về đạo đức.
Các TBGTM có thể phát triển hiệu quả trong phòng thí nghiệm tạo điều kiện cho các nghiên cứu lâm sàng tiến mạnh trong nhiều lĩnh vực như: điều trị phục hồi mô, điều trị các rối loạn miễn dịch, ghép TBGTM, sản xuất các yếu tố tăng trưởng… Đặc biệt là các nghiên cứu ứng dụng TBGTM trên lâm sàng không sợ liên quan đến các vấn đề đạo đức hay tạo ra u quái như trong một số trường hợp sử dụng tế bào gốc phôi hay các tế bào gốc đa năng.
Điều trị gãy xương không lành
Xương là một loại mô kỳ diệu, sau khi bị gãy xu hướng tự nhiên sẽ tự tạo ra các tế bào xương để làm lành xương. Tuy nhiên, có nhiều nguyên nhân làm cho xương không thể lành hoặc chỉ tạo được mô sợi không chắc chắn. Nếu không lành xương do mất đoạn xương lớn như trong ung thư hay chấn thương thì phương pháp điều trị thường là ghép xương để kích thích sự lành xương. Ghép xương có thể được xem là tiêu chuẩn vàng cho các trường hợp không lành xương. Tuy nhiên, kỹ thuật ghép xương tự thân có các nhược điểm như: thêm vào một vị trí phẫu thuật khác, không phải bao giờ cũng lấy được đủ xương, bệnh nhân khó chịu lo lắng và đau đớn, hoặc nếu dùng ghép xương đồng loại thì có thể gây phản ứng miễn dịch hoặc thải loại mảnh ghép, tăng chi phí điều trị.
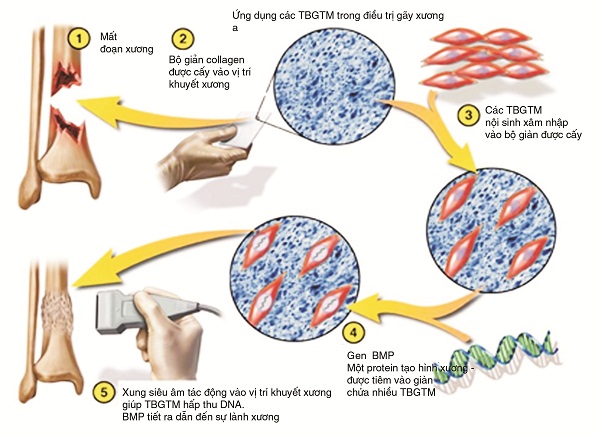
Một tiếp cách tiếp cận mới cho mất đoạn xương lớn là sử dụng các kỹ thuật tế bào gốc: tuyển chọn tế bào gốc đưa vào nơi xương gãy bằng sử dụng một bộ giàn collagen và sau đó là một gen tạo hình xương (gen BMP) đưa trực tiếp tới nơi tế bào gốc với sử dụng xung siêu âm.
Ở phòng thực nghiệm, một cách tiếp cận khác là làm biến đổi tế bào gốc có sẵn tại nơi xương gãy hoặc lấy từ các nơi khác. Phương án chuyển đổi này có khả năng tái sinh làm lành các mất đoạn xương và do đó làm giảm thời gian nằm viện, giảm thời gian phải nghỉ việc và giảm chi phí điều trị trong tương lai. Hơn nữa, điều trị can thiệp này có thể tiến hành vài ba lần khi cần thiết.
TBGTM là loại tế bào có khả năng tạo xương, chúng có xu hướng tạo mô xương khi được đặt trong môi trường thích hợp. Phương pháp sử dụng TBGTM, thường được lấy từ tủy xương vùng mào chậu và tiêm trực tiếp vào vị trí không lành xương. Phương pháp này đã được nhiều tác giả chứng minh là giúp kích thích sự lành xương. Các tế bào đơn nhân tủy xương bao gồm các tế bào đầu dòng và các tế bào gốc có khả năng tạo mạch máu và tạo xương. Các nghiên cứu đã kết luận rằng: “Sự kết hợp các tế bào đơn nhân tủy xương tự thân với mảnh ghép xương đồng loại có thể là một phương pháp hiệu quả trong điều trị khớp giả xương dài bằng cách tận dụng các đặc tính tốt của xương ghép tự thân và giảm thiểu được những nhược điểm của nó”. Vì vậy, tế bào gốc có khả năng kích thích sự lành xương trong các trường hợp không lành xương khi dùng đơn độc hoặc kết hợp.
(Còn tiếp)

