Kết quả thực hiện kỹ thuật này của nhóm nghiên cứu đã được Tạp chí Y khoa Annals of Medicine and Surgery đăng tải.
Người "già" nhất trong nhóm thầy thuốc trẻ, TS Nguyễn Ngọc Hùng – Trưởng Khoa Phẫu thuật Tiêu hóa Gan Mật Tụy. Các thầy thuốc thuộc thế hệ cuối 8X như ThS.BS Nguyễn Thành Khiêm, Phó trưởng khoa, ThS.BS Vũ Xuân Vinh, ThS.BS Đặng Kim Khuê. "Sức trẻ, sức sáng tạo ở Khoa luôn thường trực trong trái tim mỗi người thầy thuốc, luôn hướng tới sự hoàn thiện", TS Hùng nói.
"Khắc chế" những khiếm khuyết của kỹ thuật cũ
Chị D. T. L., 40 tuổi, TP Việt Trì, Phú Thọ nhập viện với chẩn đoán polyp ung thư đại tràng. Sau khi thực hiện các xét nghiệm cận lâm sàng, bệnh nhân được TS Nguyễn Ngọc Hùng tiến hành thực hiện phẫu thuật nội soi toàn bộ, cắt đoạn đại tràng trái, nạo vét hạch, đoạn ruột có khối u được lấy ra ngoài qua đường lỗ tự nhiên (âm đạo).
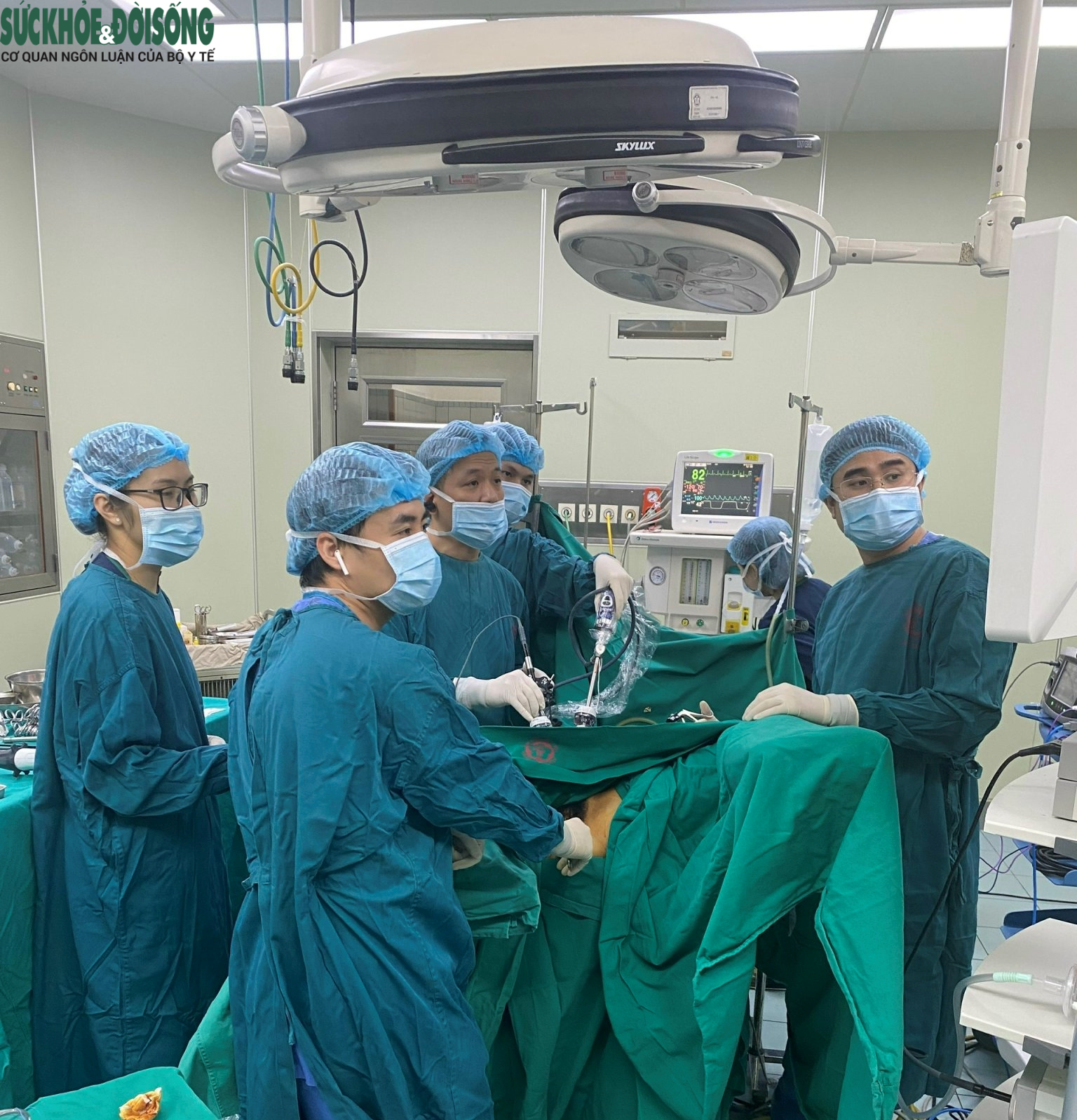
Hình ảnh ca phẫu thuật nội soi của Khoa Phẫu thuật tiêu hóa - Gan Mật Tụy, BV Bạch Mai
Theo các bác sĩ, với trường hợp bệnh nhân D.T.L phẫu thuật nội soi toàn bộ cắt đại tràng là lựa chọn tốt nhất với ưu điểm giúp người bệnh giảm đau, hồi phục nhanh. Ngay sau ca đại phẫu, bệnh nhân đã có thể tự vận động, ăn nhẹ và ra viện chỉ 4 ngày sau mổ, so với trước đây thời gian nằm viện ít nhất là 7-10 ngày.
Theo các thầy thuốc, đại trực tràng là đoạn ruột cuối của đường tiêu hóa bắt đầu từ hố chậu phải đến hết hậu môn có chiều dài 1,5-2m, tổn thương ung thư có thế xuất hiện ở bất kì vị trí nào của đại tràng. Trong khi đó, xác định vị trí tổn thương trong phẫu thuật nội soi là điều rất quan trọng để có quyết định chính xác đoạn đại tràng nào sẽ được cắt bỏ.
Đối với ung thư đại tràng giai đoạn sớm biểu hiện dạng polyp hoặc loét kích thước nhỏ nằm ở lớp niêm mạc rất khó xác định trong mổ khi quan sát cũng như bằng sờ nắn, đặc biệt là đối với phẫu thuật nội soi.
Vì vậy, có nhiều phương pháp xác định vị trí khối u trong mổ đã được thực hiện như đánh dấu bằng tiêm xanh methylen, mực Ấn Độ hoặc Indocyanine green (ICG), nội soi cặp clip tổn thương, nội soi đại tràng trong mổ.
Tuy nhiên, các phương pháp trên đều có những biến chứng trên bệnh nhân như tiêm xanh Methylen, thuốc màu không tồn tại ở vị trí đánh dấu được lâu và lan ra xung quanh lẫn vào các vị trí khác.
Phương pháp tiêm mực Ấn Độ có biến chứng nghiêm trọng như: viêm phúc mạc khu trú, u giả viêm, thủng ruột, nhồi máu ruột, dính ruột….
Trong khi đó, nội soi đại tràng trước phẫu thuật là kỹ thuật không phù hợp để xác định vị trí khối u trong hầu hết các trường hợp vì khả năng nhiều sai số do giải phẫu và chiều dài đại tràng thay đổi ở mỗi người.
Trong phẫu thuật, nội soi đại tràng có thể xác định chính xác vị trí khối u tuy nhiên phải có thêm kíp nội soi và dàn nội soi ống mềm trên phòng mổ. Kỹ thuật này thực hiện rất khó khăn do bệnh nhân ở tư thế không thuận lợi, thêm nữa, việc bơm hơi vào trong lòng đại tràng làm giãn to đại tràng gây khó khăn cho phẫu thuật, tất cả những yếu tố này sẽ làm kéo dài cuộc mổ, tăng thời gian gây mê, tăng lượng thuốc gây mê, đồng thời làm tăng nguy cơ tai biến.
Kỹ thuật mới an toàn cao, không biến chứng
Chính vì những lý do trên, việc đánh dấu bằng tiêm máu tự thân được tiến hành trong khoảng 24-48 giờ trước khi phẫu thuật nội soi sẽ cơ bản khắc phục được những khó khăn trong quá trình đại phẫu mà các kỹ thuật đánh dấu trước đó gây ra.
Bác sĩ nội soi tiêu hóa sẽ lấy 10ml máu tĩnh mạch của bệnh nhân (không có chất chống đông) làm chất đánh dấu ngay trước khi nội soi. Sau đó thông qua nội soi đại trực tràng ống mềm thực hiện thủ thuật tiêm vào lớp dưới niêm mạc đại tràng 5ml máu ở vị trí trên và dưới tổn thương.
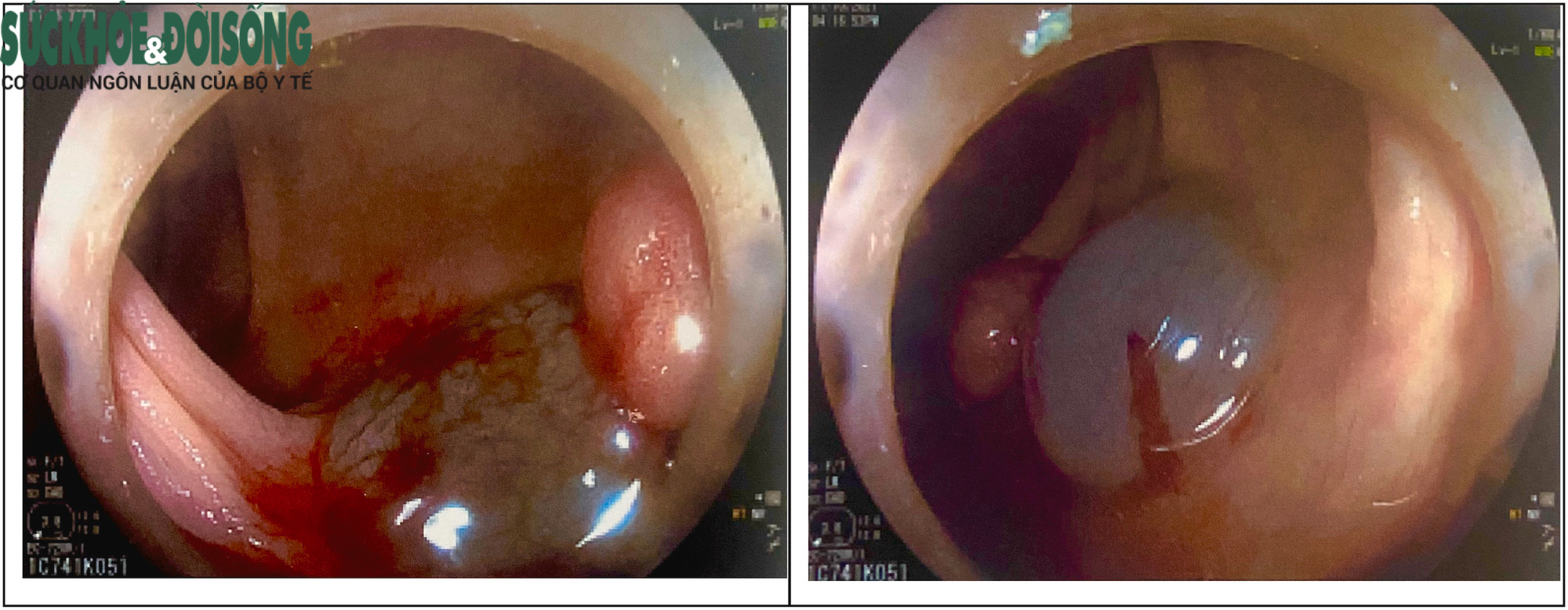
Hình ảnh điểm đánh dấu bằng kỹ thuật máu tự thân qua màn hình nội soi
Với lượng máu tiêm vào thành đại tràng như vậy trong khi mổ bác sĩ phẫu thuật sẽ quan sát được vùng tụ máu dưới thanh mạc từ đó định vị được vị trí khối u và xác định được đoạn đại tràng cần cắt bỏ. Ưu điểm của phương pháp này đó là không có biến chứng do thủng hay hoại tử đại tràng như tiêm xanh methylen hoặc mực Ấn Độ.
Đánh dấu bằng máu tự thân là phương pháp được thực hiện hiệu quả và an toàn, khắc phục được những nhược điểm của phương pháp nội soi ống mềm, cũng như hạn chế các biến chứng nguy hiểm khi sử dụng mực Ấn Độ và các loại thuốc nhuộm khác.
Đánh dấu khối u bằng tiêm máu tự thân đồng thời cho phép kéo dài thời gian tồn tại của máu tự thân khu trú trên thành đại tràng so với các phương pháp khác, có thể thực hiện trước phẫu thuật 1 ngày, do đó không ảnh hưởng tới thời gian, chất lượng cuộc mổ.
Hiện nay, kỹ thuật mới này đã được thực hiện thường quy tại Khoa Phẫu thuật Tiêu hóa - Gan Mật Tụy – BV Bạch Mai và mang lại kết quả rất tốt: 100% bệnh nhân tìm được vị trí điểm đánh dấu trong quá trình phẫu thuật nội soi, xác định chính xác đoạn đại tràng cần cắt bỏ để loại trừ toàn bộ tổn thương ung thư; 93,8% số ca có khoảng cách từ diện cắt trên đến khối u lớn hơn 5cm (với cả khối u đại tràng là 12 bệnh nhân và khối u trực tràng 4 bệnh nhân).
Khoảng cách từ đoạn dưới đến khối u của nhóm u đại tràng và nhóm u trực tràng lần lượt là: 5,5 ± 1,7 cm và 2,4 ± 1,1cm; 100% phần trên và phần dưới không có tế bào khối u (cắt bỏ triệt căn). Kỹ thuật được thực hiện với tỷ lệ an toàn rất cao, không có biến chứng.
Theo TS Nguyễn Ngọc Hùng: Bệnh lý ung thư đại tràng là bệnh lý phổ biến ở Việt Nam đứng hàng thứ 5 với khoảng hơn 16.000 ca mắc mới mỗi năm, hiện nay có nhiều chương trình tầm soát để phát hiện ung thư ở giai đoạn sớm từ đó điều trị bệnh nhân đạt hiệu quả cao, đạt tỉ lệ khỏi bệnh trên 90%.
Tại Khoa Phẫu thuật Tiêu hóa - Gan Mật Tụy, người bệnh ung thư phát hiện giai đoạn sớm được tiến hành phẫu thuật ít xâm lấn với đường rạch nhỏ 5 mm-10 mm (mổ mở truyền thống đường mổ dài 20-30 cm) giúp cho người bệnh loại bỏ nỗi ám ảnh về vết mổ và đau sau phẫu thuật.
Được biết, kỹ thuật tiêm máu tự thân định vị khối u này đóng vai trò rất quan trọng trong quá trình phẫu thuật nội soi ung thư đại trực tràng sớm, kết hợp với những tiến bộ kỹ thuật mới như thực hiện miệng nối trong cơ thể, lấy bệnh phẩm qua đường lỗ tự nhiên và những thay đổi cập nhật về chăm sóc chu phẫu (chương trình tăng cường phục hồi sau phẫu thuật - ERAS) được thực hiện tại khoa Phẫu thuật Tiêu hóa - Gan Mật Tụy, BV Bạch Mai .... là một bước tiến dài, cải thiện đáng kể chất lượng điều trị đem lại sự hài lòng an tâm cho người bệnh, đóng góp chung vào chiến lược phát hiện và điều trị sớm, ít xâm lấn bệnh ung thư.
Thuốc nhuộm được sử dụng phổ biến nhất là mực Ấn Độ. Tuy nhiên, đánh dấu bằng mực Ấn Độ hoặc xanh methylen cho thấy nhiều biến chứng và tác dụng phụ (viêm phúc mạc, hoại tử ruột, hình thành khối viêm giả u, áp xe ruột kết và dính ruột...), thuốc nhuộm không tồn tại đủ lâu tại vị trí đánh dấu, dễ lan ra xung quanh dẫn đến đánh giá không chính xác vị trí khối u.
Đánh dấu khối u với màu xanh lục indocyanin (ICG) trên màn hình huỳnh quang cũng đã được mô tả. Mặc dù kỹ thuật này được báo cáo là an toàn và hiệu quả, nhưng chi phí tăng thêm đáng kể do cần thêm thuốc ICG và ống soi, màn hình huỳnh quang.
Hiểu đúng về sức đề kháng và cách tăng sức đề kháng