1. Thuốc điều trị viêm mũi dị ứng
Hiện nay thuốc vẫn là phương pháp cơ bản nhất điều trị viêm mũi dị ứng. Sử dụng các thuốc nhằm ức chế tổng hợp, ức chế giải phóng, hoặc vô hiệu hóa các hóa chất trung gian gây nên những triệu chứng của viêm mũi dị ứng.
Trên lâm sàng thường sử dụng các nhóm thuốc sau:
- Kháng histamin H1 thế hệ hai: Đường uống hoặc xịt mũi.
- Corticoid: Đường uống hoặc xịt mũi.
- Thuốc kháng leucotrien.
- Các thuốc co mạch (cường giao cảm).
- Thuốc làm bền vững tế bào mastocyte: Chromon.
- Các thuốc đông y.
1.1. Thuốc Corticoid
1.1.1. Thuốc Corticoid xịt mũi (Intranasal steroid – INS)
Corticoid xịt mũi được coi như một thuốc đầu tay có hiệu quả cao và an toàn trong điều trị viêm mũi dị ứng.

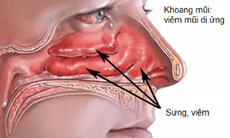
Viêm mũi dị ứng gây khó chịu cho người bệnh. Ảnh minh họa.
Tác dụng của corticoid xịt mũi:
- Giảm các triệu chứng ở mũi do giảm sự giải phóng các hóa chất trung gian, đặc biệt là histamin và cytokine.
- Ngăn chặn sự tụ tập bạch cầu ái toan, ái kiềm, bạch cầu đa nhân trung tính, mono trong dịch mũi.
- Giảm phản ứng đáp ứng quá mức của niêm mạc mũi xoang với dị nguyên.
3 tác dụng trên của INS khởi phát sau liều xịt đầu tiên từ 3 đến 36 giờ. Hiệu quả điều trị đạt được sau 1 tuần sử dụng. Đặc biệt nếu dùng duy trì INS có hiệu quả tốt hơn rất nhiều so với việc dùng ngắt quãng.
- Giảm các triệu chứng ở mắt như ngứa mắt, chảy nước mắt, đỏ mắt, sưng nề mắt.
- Cải thiện tình trạng hen phế quản ở những bệnh nhân vừa có VMDU vừa có hen phế quản.
Nếu sau 1 tuần sử dụng, không có sự cải thiện triệu chứng thì INS được đánh giá là không có hiệu quả trong trường hợp này.
Ưu điểm của INS là có hiệu quả hơn kháng histamin H1 đường uống trong việc kiểm soát triệu chứng ở mũi đặc biệt là ngạt mũi, có hiệu quả tương đương trong việc giảm các triệu chứng ở mắt. INS có hiệu quả hơn hẳn kháng leucotrien trong điều trị VMDU. Tuy nhiên khi so sánh với kháng histamin xịt mũi, INS có thời gian khởi phát tác dụng chậm hơn.
Ngoài ra, sử dụng INS cũng giúp tránh được các tác dụng toàn thân. Không gây ảnh hưởng đến sự phát triển ở trẻ em ngay cả khi dùng kéo dài.
Lưu ý khi sử dụng thuốc Corticoid xịt mũi (Intranasal steroid – INS):
Tác dụng phụ phổ biến nhất của INS là sự kích thích tại chỗ như gây khô, cảm giác bỏng rát, đau nhức, chảy máu mũi. Tỷ lệ chảy máu mũi khi sử dụng INS kéo dài có thể lên đến 20%. Có thể giảm thiểu tác dụng phụ này bằng dùng INS đúng cách, khi xịt mũi tránh tiếp xúc trực tiếp với vách ngăn.
Tác dụng ức chế trục dưới đồi tuyến yên hầu như không gặp, có một vài nghiên cứu ghi nhận tác dụng phụ này với betamethasone.
1.1.2. Thuốc Corticoid toàn thân điều trị viêm mũi dị ứng
Không có sự khác biệt khi so sánh với corticoid xịt mũi, vì vậy trên lâm sàng ít được sử dụng vì có thể gây ra các tác dụng toàn thân không mong muốn.
Sử dụng corticoid toàn thân trong thời gian ngắn (3 đến 7 ngày) có thể được chỉ định trong một số trường hợp bệnh nhân bị viêm mũi dị ứng nặng. Có tác dụng làm giảm triệu chứng ngạt mũi đặc biệt khi niêm mạc mũi phù nề, tắc nghẽn làm các thuốc xịt mũi không ngấm được vào niêm mạc để phát huy tác dụng.
1.2. Thuốc kháng histamin H1 thế hệ 2
1.2.1. Thuốc kháng histamin đường uống
Thuốc kháng histamin H1 được tìm ra đầu tiên vào những năm 1940. Thuốc có tác dụng ngăn chặn sự gắn của histamin vào thụ thể H1. Các thuốc kháng histamin H1 thế hệ 1 như chlorpheniramine, diphenhydramine, hydroxyzine tan trong mỡ và qua được hàng rào máu não và có tác dụng kháng muscarinic. Vì vậy có tác dụng an thần và khô niêm mạc gây khó chịu cho bệnh nhân khi sử dụng.
Các thuốc thế hệ 2 mới có tác dụng chọn lọc cao trên receptor H1. Ít có tác dụng trên hệ thần kinh trung ương nên được ưu tiên sử dụng để tránh được các tác dụng không mong muốn.
Các thuốc kháng histamin H1 thế hệ 2 hay dùng như certirizin, levocertirizin, loratadine, desloratadine, fexofenadine, rupatadine. Trong các thuốc thuộc nhóm này chỉ có certirizine và levocertirizine có tác dụng phụ an thần nhẹ không gặp ở các nhóm thuốc khác trong nhóm.

Thuốc vẫn là phương pháp cơ bản để điều trị bệnh viêm mũi dị ứng. Ảnh minh họa.
Mặc dù thuốc kháng histamin không hiệu quả bằng INS nhưng là lựa chọn phù hợp cho các trường hợp viêm mũi dị ứng nhẹ và trung bình. Ngoài ra thuốc còn có ưu điểm giá thành rẻ, khởi phát tác dụng nhanh và có hiệu quả cho viêm mũi dị ứng gián đoạn.
1.2.2. Thuốc kháng histamin xịt mũi
Chỉ có 2 thuốc kháng histamin xịt mũi được FDA chứng nhận sử dụng trong điều trị viêm mũi dị ứng là azelastine và olopatadine.
Thuốc này có ưu điểm là tránh các tác dụng phụ toàn thân không mong muốn của kháng histamin đường uống. Nó có tác dụng ngang bằng hoặc hơn hẳn các thuốc kháng histamin đường uống, đặc biệt là với triệu chứng ngạt tắc mũi, có tác dụng ngay cả khi bệnh nhân không đáp ứng với kháng histamin đường uống.
Thuốc khởi phát tác dụng (trong 15 đến 30 phút) nhanh hơn đường uống (trung bình 150 phút).
Lưu ý khi sử dụng thuốc kháng histamin xịt mũi:
Tác dụng không mong muốn là đắng miệng, gây đau đầu, buồn ngủ, cảm giác nóng rát ở mũi, chảy máu mũi. 2 – 18 % bệnh nhân có cảm giác đắng miệng khi sử dụng kháng histamin xịt mũi (trong khi chỉ có 0 – 0,2 % có cảm giác này khi dùng INS); 11% BN có cảm giác buồn ngủ, và thuốc cần được sử dụng với liều 2 lần/ngày. Chính những nhược điểm này sẽ giảm sự tuân thủ điều trị của bệnh nhân.
1.3. Thuốc kháng leucotriene
Mặc dù có nhiều thuốc kháng leucotriene nhưng montelukast là thuốc duy nhất được FDA phê duyệt được sử dụng trong điều trị viêm mũi dị ứng.
Thuốc có ưu điểm là dung nạp tốt, không gây ra các triệu chứng khó chịu như buồn ngủ, đau đầu hay chóng mặt. Có tác dụng tốt với các bệnh nhân vừa có viêm mũi dị ứng và hen phế quản kèm theo.
Tuy nhiên, thuốc có giá thành cao. Vì giá thành cao hơn và hiệu quả tác dụng ít hơn so với thuốc kháng histamin đường uống và INS nên thuốc không nên được coi như một thuốc cơ bản và đầu tay trong điều trị viêm mũi dị ứng.
2. Kết hợp các thuốc trong điều trị viêm mũi dị ứng
Khi bệnh nhân không đáp ứng với 1 nhóm thuốc điều trị viêm mũi dị ứng có thể chuyển sang các nhóm thuốc khác, hoặc kết hợp các thuốc với nhau để nâng cao hiệu quả điều trị. Việc kết hợp phụ thuộc vào loại bệnh, mức độ nghiêm trọng và các bệnh lý đi kèm để có thể phối hợp với các loại thuốc với nhau để đạt hiệu quả điều trị.
Việc lựa chọn thuốc điều trị viêm mũi dị ứng hay phối hợp thuốc trong các trường hợp nặng hoặc thất bại điều trị ban đầu phải do bác sĩ chuyên khoa tai mũi họng, nhi khoa, miễn dịch dị ứng... thực hiện, dựa trên các hướng dẫn và khuyên cáo điều trị.
Ví dụ: Khuyến cáo điều trị viêm mũi dị ứng theo AAO – HNSF, các thuốc nên kết hợp với nhau:
- Kháng histamin đường uống và thuốc co mạch đường uống .
- Corticoid xịt mũi và kháng histamin xịt mũi.
- Corticoid xịt mũi và co mạch xịt mũi.
Các trường hợp khác nên xin ý kiến của các bác sĩ.
3. Giảm mẫm cảm đặc hiệu (miễn dịch trị liệu)
Miễn dịch trị liệu đặc hiệu bằng dị nguyên là phương pháp cho chủ thể dị ứng hấp thụ với liều tăng dần dị nguyên (hoặc chất chiết của dị nguyên). Phương pháp này nhằm đạt được giải mẫn cảm, tức là giảm các triệu chứng khi phơi nhiễm tự nhiên trở lại với chính dị nguyên đó.
Trong khi các biện pháp điều trị bằng thuốc chỉ có tác dụng điều trị triệu chứng thì miễn dịch trị liệu đặc hiệu là phương pháp duy nhất điều trị tận gốc căn nguyên gây dị ứng. Đồng thời bệnh nhân không phải chịu tác dụng không mong muốn do thuốc gây ra (đặc biệt là Corticoid và các dẫn xuất của Ephedrin).
Sự an toàn của miễn dịch trị liệu được nhiều nghiên cứu chỉ ra. Theo thống kê của tổ chức dị ứng thế giới năm 2008 thì tỉ lệ tác dụng phụ là rất thấp 2,9/1000 liều, với chủ yếu là các biểu hiện nhẹ tại chỗ. Chính vì vậy miễn dịch trị liệu ngày càng được lựa chọn nhiều hơn để điều trị các bệnh dị ứng nhất là trị liệu miễn dịch và hen phế quản.

Trong khi các biện pháp điều trị bằng thuốc chỉ có tác dụng điều trị triệu chứng thì miễn dịch trị liệu đặc hiệu là phương pháp duy nhất điều trị tận gốc căn nguyên gây dị ứng. Ảnh minh họa.
Hiện nay, miễn dịch trị liệu đặc hiệu áp dụng chủ yếu với 2 đường đưa dị nguyên vào cơ thể là đường dưới da (SCIT) và dưới lưỡi (SLIT). Trị liệu miễn dịch đường dưới lưỡi hiệu quả điều trị không khác so với đường dưới da nhưng ít tác dụng phụ hơn. Nếu có thường là biểu hiện tại chỗ và nhẹ, đồng thời thuận tiện hơn đối với bệnh nhân. Vì vậy trị liệu miễn dịch đường dưới lưỡi có xu hướng được áp dụng rộng rãi hơn đường dưới da.
Miễn dịch trị liệu là phương pháp duy nhất có thể đem lại khả năng làm thuyên giảm lâu dài, vĩnh viễn phần lớn hoặc tất cả các triệu chứng dị ứng bằng cách tác động trực tiếp lên hệ miễn dịch. Hiện nay, hiệu quả miễn dịch trị liệu không phải kéo dài suốt cuộc đời nhưng 80-90% bệnh nhân điều trị đúng cách có thể ngừng miễn dịch trị liệu sau 3-5 năm mà vẫn duy trì được tình trạng ổn định.
4. Lưu ý khi điều trị bệnh viêm mũi dị ứng
Cơ sở của các phương pháp điều trị viêm mũi dị ứng là dựa trên cơ chế bệnh sinh của bệnh. Các biện pháp né tránh dị nguyên về mặt lý thuyết được coi là phương pháp điều trị hiệu quả. Tuy nhiên đây không phải là một biện pháp dễ thực hiện trên thực tế.
Nếu trên lâm sàng đã xác định được dị nguyên cụ thể gây ra viêm mũi dị ứng thì nên tránh tiếp xúc với dị nguyên đó.
Các dị nguyên trong nhà như lông chó mèo, bụi nhà, bụi bông… có thể phòng tránh bằng cách: Không nuôi súc vật, vệ sinh nhà cửa, hút bụi thảm trải nhà, giặt chăn màn hoặc dùng chăn màn sản xuất từ vật liệu chống bắt bụi, sử dụng máy lọc không khí.
Các dị nguyên ngoài trời như cỏ cây, phấn hoa, khói bụi, đặc biệt là các chất ô nhiễm môi trường rất khó kiểm soát và dường như sự né tránh dị nguyên là không thể. Một số trường hợp bệnh nhân thay đổi nơi sống bệnh thuyên giảm tuy nhiên đây không phải là biện pháp có thể áp dụng được với tất cả các bệnh nhân.
Trên thực tế lâm sàng, bệnh nhân có thể bị dị ứng với nhiều dị nguyên khác nhau nên việc xác định chính xác và tất cả các dị nguyên là điều khó khăn. Trong đa số các trường hợp không xác định được dị nguyên gây dị ứng thì biện pháp thay đổi môi trường sống chỉ có tác dụng bổ trợ cho việc điều trị, cần có biện pháp điều trị hiệu quả hơn.
Xem thêm bài viết được quan tâm: