1. Danh mục thuốc điều trị bệnh tiểu đường type 2
- 1. Danh mục thuốc điều trị bệnh tiểu đường type 2
- 2. Tác dụng của thuốc điều trị bệnh tiểu đường type 2
- 3. Tác dụng phụ của thuốc điều trị bệnh tiểu đường type 2
- 4. Chống chỉ định khi dùng thuốc điều trị tiểu đường type 2
- 5. Những lưu ý khi dùng thuốc điều trị tiểu đường type 2
- 6. Tai biến y khoa liên quan đến thuốc
Thuốc kê đơn
Sulfonylurea; Glinides; Metformin; Thiazolidinedione (TZD hay glitazone); Ức chế enzyme α-glucosidase; Thuốc có tác dụng Incretin; Thuốc ức chế kênh đồng vận chuyển Natri-glucose SGLT2 (Sodium Glucose Transporter 2); thuốc đồng vận thụ thể GLP-1; Insulin.
Thuốc bảo hiểm
- Các loại thuốc cơ bản: Hầu hết các nhóm thuốc đều được bảo hiểm chi trả.
- Thuốc tiêm insulin.
Đông y: Bên cạnh sử dụng các loại thuốc tây y đề điều trị thì một số thảo dược có thể hỗ trợ hạ đường huyết.

Khi được bác sĩ kê đơn thuốc điều trị tiểu đường người bệnh nên tuân thủ điều trị.
2. Tác dụng của thuốc điều trị bệnh tiểu đường type 2
- Sulfonylurea: Thuốc làm giảm HbA1c từ 1 – 1,5%. Cơ chế tác dụng chính của sulfonylurea là tăng tiết insulin ở tế bào beta tụy. Hiệu quả hạ glucose huyết tối ưu của thuốc đạt ở liều bằng nửa liều tối đa cho phép. Thuốc được dùng trước ăn 30 phút.
- Glinides: Thuốc làm giảm HbA1c từ 1 – 1,5%. Tác dụng chủ yếu của thuốc là giảm glucose huyết sau ăn. Thuốc được hấp thu nhanh ở ruột, chuyển hóa hoàn toàn ở gan và thải qua mật, do đó thời gian bán hủy ngắn dưới 1 giờ. Do thời gian bán hủy ngắn, thuốc có thể dùng ở người già, khi suy thận.
- Metformin: Là thuốc duy nhất trong nhóm biguanide còn được sử dụng hiện nay. Cơ chế tác dụng là giảm sản xuất glucose ở gan. Có tác dụng yếu trên tăng hiệu ứng incretin. Thuốc làm giảm HbA1c khoảng 1 – 1,5%. Thuốc có thể làm giảm nguy cơ tim mạch và nguy cơ ung thư, tuy nhiên bằng chứng chưa rõ ràng. Metformin thường được lựa chọn là thuốc khởi đầu điều trị ở bệnh nhân tiểu đường type 2.
- Thiazolidinedione (TZD hay glitazone): Cơ chế tác dụng: Hoạt hóa thụ thể PPARγ, tăng biểu lộ chất chuyên chở glucose loại 1-4 (GLUT1 và GLUT4) giảm nồng độ acid béo trong máu, giảm sản suất glucose tại gan, tăng adiponectin và giảm sự phóng thích resistin từ tế bào mỡ, tăng chuyển hóa tế bào mỡ kém biệt hóa (preadipocytes) thành tế bào mỡ trưởng thành.
Tóm lại thuốc làm tăng nhạy cảm với insulin ở tế bào cơ, mỡ và gan. Giảm HbA1c từ 0.5 – 1,4%. Nhóm TZD không gây hạ glucose huyết nếu dùng đơn độc.
- Ức chế enzyme α-glucosidase: Cơ chế tác dụng: thuốc cạnh tranh và ức chế tác dụng của enzyme thủy phân đường phức thành đường đơn, do đó làm chậm hấp thu carbohydrat từ ruột. Giảm HbA1c từ 0,5 – 0,8%. Thuốc chủ yếu giảm glucose huyết sau ăn, dùng đơn độc không gây hạ glucose huyết.
- Thuốc có tác dụng Incretin làm tăng tiết insulin tùy thuộc mức glucose và ít nguy cơ gây hạ glucose huyết. Ruột tiết ra nhiều loại incretin, hormon ở ruột có tác dụng tăng tiết insulin sau ăn bao gồm glucagon like peptide-1 (GLP-1) và glucose - dependent insulinotropic polypeptide (GIP). Dùng đơn độc không gây hạ glucose huyết, không làm thay đổi cân nặng. Thuốc giảm HbA1c khoảng 0,6-1,5%.
- Thuốc ức chế kênh đồng vận chuyển Natri-glucose SGLT2 (Sodium Glucose Transporter 2). Glucose được lọc qua cầu thận sau đó được tái hấp thu chủ yếu ở ống thận gần dưới tác dụng của kênh đồng vận chuyển Natri-glucose (Sodium Glucose coTransporters (SGLT). SGLT2 giúp tái hấp thu khoảng 90% glucose lọc qua cầu thận, do đó ức chế tác dụng kênh này ở bệnh nhân tiểu đường type 2 sẽ làm tăng thải glucose qua đường tiểu và giúp giảm glucose huyết.
- Thuốc đồng vận thụ thể GLP-1: Thuốc đồng vận thụ thể GLP-1 hoạt động thông qua tương tác đặc hiệu với các thụ thể GLP-1 trên tế bào beta tụy, kích thích sự tiết insulin và làm giảm sự tiết glucagon không thích hợp theo cách phụ thuộc glucose. GLP-1 RA làm chậm sự làm rỗng dạ dày, làm giảm cân nặng và khối lượng chất béo trong cơ thể qua cơ chế bao gồm làm giảm cảm giác đói và giảm năng lượng nạp vào.
Ngoài ra, thụ thể GLP-1 cũng có mặt tại một số vị trí cụ thể ở tim, hệ thống mạch máu, hệ thống miễn dịch và thận, ngăn ngừa tiến triển và giảm viêm mảng xơ vữa động mạch chủ.
- Insulin: Insulin làm giảm lượng đường trong máu bằng cách kích thích sự hấp thu glucose ở ngoại vi chủ yếu bởi các tế bào cơ xương và chất béo và bằng cách ức chế sự sản xuất và giải phóng glucose của gan.
Insulin ức chế quá trình phân giải lipid (phân hủy chất béo), phân hủy protein và tạo gluconeogenesis (sản xuất glucose). Nó cũng làm tăng tổng hợp protein và chuyển đổi glucose dư thừa thành chất béo.
Insulin được sử dụng để điều trị bệnh đái tháo đường có dược tính tương tự như hormone được sản xuất tự nhiên. Các chế phẩm insulin ngoại sinh thay thế insulin ở bệnh nhân đái tháo đường, làm tăng sự hấp thu glucose của tế bào và giảm hậu quả ngắn hạn và dài hạn của bệnh.

Sinh hà thủ ô (hà thủ ô sống).
- Đông y hỗ trợ chữa bệnh tiểu đường type 2
Phương pháp:
Đông y hỗ trợ chữa bệnh tiểu đường type 2 tập trung vào việc điều hòa cơ thể, cân bằng âm dương, và cải thiện chức năng của các cơ quan nội tạng. Các phương pháp chính bao gồm:
- Sử dụng thảo dược: Các loại thảo dược có tác dụng hạ đường huyết và cải thiện chức năng gan, thận, và tụy.
- Châm cứu: Kích thích các huyệt đạo để cải thiện tuần hoàn máu và năng lượng trong cơ thể.
- Xoa bóp: Giúp giảm căng thẳng và cải thiện lưu thông máu.
Bài thuốc:
- Khổ qua (mướp đắng): Uống nước ép hoặc trà từ khổ qua để giảm đường huyết.
- Nhân sâm: Dùng dưới dạng bột hoặc trà để cải thiện sức khỏe tổng thể và hỗ trợ chức năng tuyến tụy.
- Hạt methi: Uống nước ngâm hạt methi hoặc dùng bột methi để giảm mức đường huyết.
- Hà thủ ô: Sử dụng trong các bài thuốc để bổ gan, thận và hạ đường huyết.
3. Tác dụng phụ của thuốc điều trị bệnh tiểu đường type 2
- Tác dụng phụ của thuốc Sulfonylurea: Tác dụng phụ chính của thuốc là hạ glucose huyết và tăng cân. Cần chú ý khi dùng cho bệnh nhân lớn tuổi vì có nguy cơ hạ glucose huyết cao hơn do bệnh nhân dễ bỏ ăn, ăn kém và có chức năng thận suy giảm. Đa số các thuốc thải qua thận nên cần chú ý giảm liều hay ngưng thuốc khi bệnh nhân có suy thận. Nếu thuốc được chuyển hóa ở gan, cần ngưng khi có suy tế bào gan. Cần thận trọng khi dùng liều cao hơn vì có thể làm tăng tác dụng phụ.
- Tác dụng phụ của thuốc Glinides: Khi người bệnh sử dụng thuốc cũng làm tăng cân và có nguy cơ hạ glucose huyết tuy thấp hơn nhóm sulfonylurea.
- Tác dụng phụ của thuốc Metformin: Tác dụng phụ thường gặp khi dùng thuốc là buồn nôn, đau bụng, tiêu chảy, có thể hạn chế bằng cách dùng liều thấp tăng dần, uống sau bữa ăn hoặc dùng dạng phóng thích chậm.
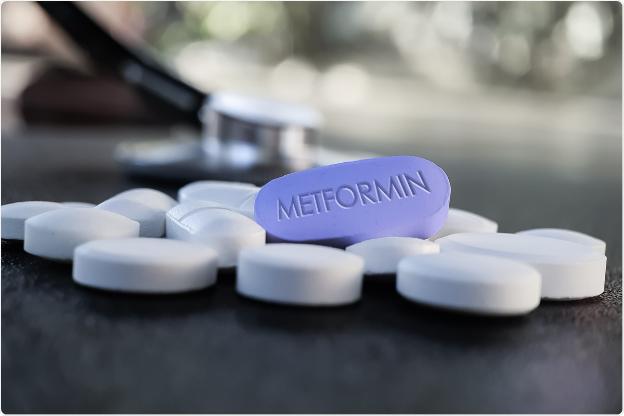
Metformin là loại thuốc đầu tiên được kê đơn cho hầu hết bệnh nhân mới mắc bệnh đái tháo đường type 2.
- Tác dụng phụ của thuốc Thiazolidinedione (TZD hay glitazone): Thuốc làm phù/tăng cân 3- 4%, khi dùng cùng với insulin, có thể tăng cân 10-15% so với mức nền và tăng nguy cơ suy tim. Thuốc cũng làm tăng nguy cơ gãy xương (ở phụ nữ), thiếu máu. Gần đây có mối lo ngại rằng pioglitazone có thể làm tăng nguy cơ ung thư bàng quang.
Hiện nay vẫn cho phép sử dụng pioglitazone, tuy nhiên khi sử dụng pioglitazone cần phải hỏi kỹ bệnh nhân về tiền sử ung thư, đặc biệt là ung thư bàng quang, kiểm tra nước tiểu tìm hồng cầu trong nước tiểu, nên dùng liều thấp và không nên dùng kéo dài.
- Tác dụng phụ của thuốc ức chế enzyme α-glucosidase: chủ yếu ở đường tiêu hóa do tăng lượng carbohydrat không được hấp thu ở ruột non đến đại tràng, bao gồm: sình bụng, đầy hơi, đi ngoài phân lỏng. Uống thuốc ngay trước ăn hoặc ngay sau miếng ăn đầu tiên. Bữa ăn phải có carbohydrat.
+ Hạ đường huyết: Là tình trạng đường huyết xảy ra khi dùng thuốc này kết hợp với các loại thuốc khác điều trị bệnh tiểu đường.
+ Rối loạn chức năng gan: Dùng thuốc có thể xuất hiện rối loạn chức năng gan, vàng da, vì vậy cần phải theo dõi cẩn thận và thực hiện kiểm tra chức năng gan thường xuyên.
- Tác dụng phụ có thể gặp khi dùng thuốc ức chế kênh đồng vận chuyển Natri-glucose SGLT2 (Sodium Glucose Transporter 2): Nhiễm nấm đường niệu dục, nhiễm trùng tiết niệu. Có thể gặp nhiễm ceton acid với mức glucose huyết bình thường (do đó không sử dụng thuốc này ở bệnh nhân tiểu đường type 1 và thận trọng nếu nghi ngờ bệnh nhân tiểu đường type 2 thiếu insulin trầm trọng).
- Tác dụng phụ của thuốc đồng vận thụ thể GLP-1: buồn nôn, nôn gặp khoảng 10% trường hợp, tiêu chảy. Có thể gặp viêm tụy cấp nhưng hiếm. Liraglutide nên được sử dụng thận trọng ở người có tiền sử cá nhân hoặc gia đình bị ung thư giáp dạng tủy hoặc bệnh đau tuyến nội tiết loại 2.
- Tác dụng phụ của insulin: Nhiều người mắc bệnh đái tháo đường phải dùng insulin để sống khỏe mạnh. Tuy nhiên, liệu pháp insulin có thể gây ra một loạt tác dụng phụ.
Các tác dụng phụ khi dùng insulin có thể gặp phải tùy thuộc vào loại insulin mà người bệnh đang dùng. Các tác dụng phụ thường gặp của insulin bao gồm:
- Tăng cân ban đầu khi các tế bào bắt đầu hấp thụ glucose.
- Lượng đường trong máu giảm quá thấp (hạ đường huyết).
- Phát ban, sưng tấy tại chỗ tiêm.
- Lo lắng hoặc trầm cảm.
- Ho khi dùng insulin dạng hít.
Tiêm insulin khiến các tế bào trong cơ thể hấp thụ nhiều glucose hơn từ máu. Do đó, dùng quá nhiều hoặc tiêm không đúng thời điểm có thể làm giảm lượng đường trong máu.
Nếu lượng đường trong máu giảm xuống quá thấp, người bệnh có thể gặp các triệu chứng:
- Chóng mặt.
- Khó nói.
- Mệt mỏi.
- Da nhợt nhạt.
- Đổ mồ hôi.
- Co giật cơ.
- Co giật.
- Mất ý thức.
4. Chống chỉ định khi dùng thuốc điều trị tiểu đường type 2
- Thuốc Sulfonylureas cũng có thể chống chỉ định trong một số trường hợp:
- Người bệnh thiếu hụt insulin với tình trạng đái tháo đường phụ thuộc insulin.
- Đối tượng trẻ vị thành niên.
- Nhiễm toan ceton hoặc tiền hôn mê.
- Hôn mê do đái tháo đường.
- Người bệnh bị suy thận.
- Người suy gan nặng.
Khi sử dụng thuốc Sulfonylureas có nguy cơ quá liều và hạ đường huyết. Bên cạnh đó, những người bệnh có rối loạn chuyển hóa porphyrin ở gan khi sử dụng thuốc Sulfonylureas có thể gặp nguy cơ đợt cấp tính. Ngoài ra, những người bệnh quá mẫn cảm với nhóm thuốc Sulfamid như hạ đường huyết hoặc kháng khuẩn hoặc lợi tiểu...).
- Chống chỉ định khi dùng Metformin: bệnh nhân suy thận (độ lọc cầu thận ước tính eGFR < 30 mL/phút, giảm liều khi độ lọc cầu thận ước tính trong khoảng 30-45 ml/phút), suy tim nặng, các tình huống giảm lượng máu đến tổ chức (mô) và/hoặc giảm oxy đến các tổ chức (mô) như choáng, bệnh phổi tắc nghẽn mạn tính.
- Chống chỉ định khi dùng thuốc Thiazolidinediones: Mẫn cảm với thuốc và các thành phần của thuốc, phụ nữ có thai và cho con bú, bệnh gan (enzyme ALT > 2,5 lần giới hạn cao của bình thường), suy tim.
- Chống chỉ định khi dùng thuốc đồng vận thụ thể GLP-1: mẫn cảm với thuốc và các thành phần của thuốc, tiểu đường type 1 hoặc tiểu đường nhiễm ceton. Tiền sử cá nhân hoặc gia đình bị ung thư biểu mô tuyến giáp thể tủy hoặc bệnh đa u tuyến nội tiết loại 2.
Người bệnh cần sử dụng đúng loại insulin và kim tiêm đúng.
- Chống chỉ định sử dụng insulin đối với những trường hợp:
+ Hạ đường huyết.
+ Ngoài ra, insulin là loại thuốc điều trị đái tháo đường có thể sử dụng cho phụ nữ có thai và cho con bú mắc đái tháo đường thai kỳ. Trong thai kỳ, khi mắc đái tháo đường cần kiểm soát đường huyết chặt chẽ nhằm hạn chế nguy cơ xảy ra các biến chứng trên thai nhi.
5. Những lưu ý khi dùng thuốc điều trị tiểu đường type 2
- Tuân thủ liều lượng: Uống, tiêm thuốc đúng liều, đúng giờ theo chỉ định của bác sĩ.
- Bảo quản thuốc tốt, tránh hư hỏng.
- Bệnh nhân cần tìm hiểu về nguy cơ tác dụng phụ có thể xuất hiện khi sử dụng thuốc hoặc khi kết hợp với các loại thuốc khác. Thông báo với bác sĩ về các loại thuốc đang sử dụng để tránh tương tác thuốc.
- Bệnh nhân cần học cách tự kiểm tra đường huyết hằng ngày và hiểu rõ cách xử trí khi có biểu hiện tăng hoặc giảm đường huyết.
- Bệnh nhân cần học cách tự kiểm tra đường huyết hằng ngày và hiểu rõ cách xử trí khi có biểu hiện tăng hoặc giảm đường huyết.
- Ăn uống hợp lý: Kết hợp chế độ ăn uống lành mạnh, tránh ăn nhiều đường và tinh bột.
- Tập thể dục: Duy trì hoạt động thể chất đều đặn.
- Thông báo bác sĩ: Báo cho bác sĩ biết nếu có bất kỳ triệu chứng lạ hoặc tác dụng phụ nào xuất hiện.
- Tái khám định kỳ.
- Các loại lá, cây thuốc nam hỗ trợ chữa bệnh tiểu đường chỉ nhằm mục đích hỗ trợ ổn định đường huyết, giúp bệnh nhân kiểm soát bệnh tốt hơn. Tuy nhiên, bệnh nhân nên tham khảo ý kiến bác sĩ để biết được chắc chắn việc dùng thuốc nam hỗ trợ chữa tiểu đường có thích hợp với tình trạng cụ thể của bản thân hay không.
6. Tai biến y khoa liên quan đến thuốc
- Hạ glucose huyết: Thường gặp khi dùng sulfonylureas hoặc insulin. Triệu chứng sớm của hạ glucose huyết: đói, bồn chồn, hoa mắt, vã mồ hôi, tay chân lạnh. Khi glucose huyết xuống đến khoảng 54 mg/dL (3 mmol/L) bệnh nhân thường có các triệu chứng cường giao cảm (tim đập nhanh, hồi hộp, đổ mồ hôi, lạnh run) và đối giao cảm (buồn nôn, đói).
Nếu các triệu chứng này không được nhận biết và xử trí kịp thời, glucose huyết giảm xuống dưới 50 mg/dL (2,8 mmol/L) sẽ xuất hiện các triệu chứng thần kinh như bứt rứt, lú lẫn, nhìn mờ, mệt mỏi, nhức đầu, nói khó. Glucose huyết giảm hơn nữa có thể dẫn đến hôn mê, kinh giật. Khi có biểu hiện thần kinh tự chủ, cần đo glucose huyết mao mạch ngay (nếu có máy) và ăn 1-2 viên đường (hoặc 1 miếng bánh ngọt hoặc 1 ly sữa...).
- Acid lactic tăng: Liên quan đến metformin, đặc biệt ở những người có bệnh lý thận hoặc gan.
- Phù, suy tim: Liên quan đến thiazolidinediones.
- Viêm tụy: Nguy cơ với GLP-1 receptor agonists và DPP-4 inhibitors.
- Nhiễm trùng tiểu: Liên quan đến SGLT2 inhibitors.