Trong xu thế hội nhập với thế giới và sự phát triển như vũ bão hiện nay của khoa học công nghệ nói chung và của ngành y - dược nói riêng, tại Việt Nam ngày càng có nhiều các sản phẩm thuốc mới (bao gồm: thuốc tân dược, vaccin, thuốc y học cổ truyền, chế phẩm sinh học sử dụng cho điều trị) và trang thiết bị mới được đưa vào nghiên cứu thử nghiệm lâm sàng (thử nghiệm trên con người) do các nhà sản xuất, các hãng bào chế nước ngoài và trong nước đề nghị thử nghiệm.
Bộ Y tế mà đầu mối là Vụ Khoa học và Đào tạo đã và đang là cầu nối giữa nhà quản lý, nhà sản xuất và các nhà nghiên cứu đối với nghiên cứu thử nghiệm lâm sàng với mục tiêu tạo hành lang pháp lý, ban hành các tiêu chuẩn kỹ thuật cho việc nghiên cứu, phát triển, ứng dụng những sản phẩm mới bảo đảm an toàn, hiệu quả, bảo vệ quyền lợi và sức khỏe cho người tham gia vào nghiên cứu, tạo điều kiện cho người dân được tiếp cận với những thành quả của sự phát triển khoa học kỹ thuật nói chung và những sản phẩm là thuốc nói riêng.
 Thử nghiệm thuốc trên người bệnh phải được thực hiện tại bệnh viện có uy tín và phải được Bộ Y tế phê chuẩn. |
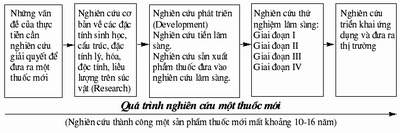
Thử nghiệm lâm sàng thuốc là quá trình nghiên cứu phức tạp đòi hỏi sự đầu tư thích đáng, lâu dài về thời gian, công sức và kinh phí. Trung bình đối với một nghiên cứu thuốc mới, thời gian nghiên cứu lâm sàng kéo dài từ 5 - 10 năm và trải qua 4 giai đoạn (phase):
- Giai đoạn 1: là giai đoạn lần đầu tiên thử sản phẩm thuốc mới trên người.
Mục đích của giai đoạn này là thiết lập sự đánh giá sơ bộ về tính an toàn, dược lực học và dược động học của thuốc trên đối tượng là con người.
Giai đoạn 1 có thể có một số bằng chứng sớm về tính hiệu quả.
Tổng số đối tượng ở giai đoạn 1 có thể từ 20 đến 80 đối tượng.
- Giai đoạn 2:
Là giai đoạn thử nghiệm được tiến hành trên số lượng đối tượng hạn chế, nhưng với số lượng lớn hơn giai đoạn 1 có thể từ một đến vài trăm đối tượng.
Mục đích nghiên cứu giai đoạn 2 nhằm đánh giá tác dụng trị liệu, tính an toàn của thuốc trên các bệnh nhân có bệnh, xác định liều lượng, cách dùng thích hợp để đưa ra trị liệu tối ưu cho TNLS.
Nghiên cứu thiết kế so sánh ngẫu nhiên, có đối chứng.
- Giai đoạn 3:
Là giai đoạn TNLS được tiến hành trên nhóm đối tượng lớn hơn giai đoạn 2, số lượng đối tượng có thể từ vài trăm đến vài ngàn đối tượng.
Mục đích nghiên cứu giai đoạn 3 nhằm xác định độ ổn định của thuốc, độ ổn định của công thức thuốc, tính an toàn, hiệu quả ngắn hạn và dài hạn của thuốc, đánh giá giá trị trị liệu ở mức tổng thể, nghiên cứu các phản ứng bất lợi thường xuyên xảy ra, phát hiện các đặc điểm đặc biệt của sản phẩm nghiên cứu.
Nghiên cứu được thiết kế ngẫu nhiên đơn hoặc kép.
Các điều kiện TNLS trong giai đoạn này được tiến hành gần với điều kiện sử dụng thực tế.
TNLS giai đoạn 3 cung cấp cơ sở khoa học cuối cùng để có thể cấp giấy phép sản xuất đưa ra thị trường nếu kết quả TNLS là khả quan.
- Giai đoạn 4:
Bộ Y tế đã xây dựng Dự án phát triển và chuẩn hóa các đơn vị nghiên cứu thử nghiệm lâm sàng tốt theo tiêu chí về GCP. Trong thời gian tới, Bộ Y tế sẽ ban hành tiêu chuẩn đơn vị đủ điều kiện thực hành lâm sàng tốt làm cơ sở xem xét, thẩm định và công nhận các bệnh viện/viện nghiên cứu đủ điều kiện để triển khai nghiên cứu thử nghiệm lâm sàng thuốc mới. |
Là các nghiên cứu TNLS được tiến hành sau khi thuốc đã được đưa vào lưu hành.
TNLS giai đoạn này được tiến hành trên cơ sở các đặc tính của sản phẩm đã được phép lưu hành, thông thường dưới hình thức giám sát hậu mại hay đánh giá giá trị trị liệu hoặc đánh giá các chiến lược điều trị. Phương pháp nghiên cứu có thể khác nhau nhưng sử dụng các tiêu chuẩn khoa học và đạo đức giống với tiêu chuẩn trước khi thuốc lưu hành.
Giai đoạn 4 còn được áp dụng để thiết kế các TNLS nhằm đưa ra các chỉ dẫn mới về cách dùng thuốc, phương pháp dùng mới hoặc kết hợp mới, tương tự như những TNLS cho sản phẩm thuốc mới.
Tuy nhiên đối với các trường hợp TNLS nêu trên không bắt buộc phải quay lại từ giai đoạn 1 mà nó kế thừa các kết quả nghiên cứu ở các giai đoạn trên (nghiên cứu "bắc cầu").
Có thể tóm tắt quá trình nghiên cứu một thuốc mới theo một sơ đồ đơn giản (xem bảng cuối bài).
Cần lưu ý là không phải tất cả các nghiên cứu y học đều liên quan đến một sản phẩm thuốc nào đó và không phải tất cả các nghiên cứu sản phẩm thuốc đều có thể đi đến giai đoạn cuối cùng để đưa ra thị trường.
Số lượng các thuốc mới cần được thử nghiệm trên người đang tăng nhanh trong những năm gần đây. Tuy nhiên, vẫn còn không ít nhà khoa học chưa biết được đầy đủ các quy định cần tuân thủ khi tiến hành thử nghiệm.
Mặc dù chúng ta đã có những văn bản pháp lý hướng dẫn về đạo đức nghiên cứu và thử nghiệm lâm sàng thuốc nhưng trên thực tế, hiểu biết, thái độ và thực hành của các nhà khoa học trong nước, đặc biệt là các nhà khoa học trẻ, các bác sĩ làm lâm sàng và của cộng đồng nói chung đối với những vấn đề nêu trên còn rất hạn chế. Vừa qua, một cuộc điều tra về kiến thức, thái độ và thực hành về đạo đức nghiên cứu y sinh học và thực hành tốt thử nghiệm lâm sàng của cán bộ khoa học đã được thực hiện ở 6 trường ĐH và Bệnh viện lớn tại Hà Nội, Huế, TP. Hồ Chí Minh. Kết quả cho thấy có tới gần 54% cán bộ khoa học chưa hề được biết về thực hành tốt về thử nghiệm lâm sàng (GCP). Mặc dù hầu hết (90%) các cán bộ khoa học, người làm công tác nghiên cứu trực tiếp trên người và khám chữa bệnh có quan tâm đến GCP nhưng mới chỉ có 22% được tham dự lớp tập huấn và hội thảo về GCP.
 |
Với thực tế như vậy, trong giai đoạn 2008 - 2010, Bộ Y tế đã phối hợp cùng các tổ chức quốc tế, các nhà sản xuất để triển khai các khóa đào tạo, tập huấn về đạo đức trong nghiên cứu, thực hành tốt thử nghiệm trên lâm sàng cho các bác sĩ, các nghiên cứu viên của ngành y tế Việt Nam, những người sẽ trực tiếp tham gia vào các nghiên cứu thử nghiệm lâm sàng nhằm bảo đảm tuân thủ theo đúng tiêu chuẩn về GCP đối với tất cả các nghiên cứu thử nghiệm thuốc tại Việt Nam. Chỉ có các bác sĩ, các nghiên cứu viên đã qua các khóa đào tạo về GCP và được Bộ Y tế cấp chứng chỉ mới được tham gia trực tiếp vào các nghiên cứu thử nghiệm lâm sàng tại Việt Nam.
Bộ Y tế đã có các Quy định rất chặt chẽ về " Thử thuốc trên lâm sàng" cũng như Quyết định thành lập Hội đồng Đạo đức trong nghiên cứu y sinh học. Hội đồng có nhiệm vụ bảo đảm quyền lợi, sự an toàn và tình nguyện tham gia của những đối tượng tham gia nghiên cứu; bảo đảm sự công bằng đối với tất cả các bên tham gia nghiên cứu, bảo đảm tính khoa học, khả thi của nghiên cứu, sự an toàn cho nghiên cứu viên và cộng đồng. Đặc biệt, Hội đồng đảm nhiệm công việc kiểm tra, giám sát việc tuân thủ nghiên cứu theo tiêu chuẩn GCP. Bất cứ một nghiên cứu nào tiến hành trên người, mỗi một đối tượng (người bệnh) dự kiến nghiên cứu phải được cung cấp đầy đủ thông tin và hiểu rõ về mục tiêu, các phương pháp, các lợi ích cũng như các phản ứng không mong muốn có thể xảy ra trong quá trình nghiên cứu. Nhà nghiên cứu không được gây áp lực, đe dọa, xúi giục hoặc bắt buộc đối tượng tham gia nghiên cứu. Các đối tượng tham gia nghiên cứu cần biết: nếu không muốn tiếp tục tham gia, bản thân họ có quyền được rút khỏi nghiên cứu bất cứ lúc nào.
Để ngăn ngừa tình trạng các công ty dược phẩm nước ngoài lạm dụng việc thử nghiệm thuốc mới trên người Việt Nam, Bộ Y tế hiện chỉ cho những thuốc đã có các kết quả nghiên cứu trên người nước ngoài (bao gồm các kết quả nghiên cứu giai đoạn I, II: bảo đảm tính an toàn, hiệu quả và không có những dấu hiệu cũng như nguy cơ tổn thương) được phép đề xuất và triển khai tại Việt Nam. Tất cả các nghiên cứu thử nghiệm lâm sàng thuốc (bao gồm cả thuốc nước ngoài và sản phẩm thuốc trong nước) đều phải được xem xét, thẩm định và phê duyệt bởi Hội đồng đạo đức - Bộ Y tế trước khi cho phép triển khai nghiên cứu chính thức tại Việt nam.
Hội đồng Đạo đức trong nghiên cứu y sinh học - Bộ Y tế đang có các hoạt động kiểm tra, giám sát việc triển khai nghiên cứu thử nghiệm trên người các vaccin phòng các bệnh gây dịch: H5N1, sốt xuất huyết, sởi; vaccin phòng, chống một số bệnh hiểm nghèo: ung thư cổ tử cung, bệnh dại; một số thuốc mới trong điều trị ung thư. Đến thời điểm này, các nghiên cứu đang tiến hành tuân thủ tốt các yêu cầu về GCP. Các đối tượng tham gia thử nghiệm thuốc, vaccin mới đều được theo dõi sức khỏe và chưa ghi nhận các phản ứng bất lợi nào.

