Gần đây, với những tiến bộ trong phương pháp soi, hiển vi điện tử, đồng vị phóng xạ... người ta có thể xác định những biến đổi vi thể, siêu vi thể cấu trúc niêm mạc dạ dày, xác định nguồn gốc và bản chất những rối loạn chức năng trong quá trình thoái hóa để có phương pháp chẩn đoán sớm và điều trị thích hợp.
Có nhiều nguyên nhân dẫn đến thoái hóa niêm mạc dạ dày như tuổi cao, cơ thể chịu các tác nhân cơ học, hóa học, nhiệt học như thói quen ăn uống không tốt, nhiều đồ quá nóng quá lạnh, cứng, nhai không kỹ...; Việc sử dụng một số loại thuốc kháng sinh, sulfamide, iodosalicylate, indometacine, quinine... cũng là một nguyên nhân; Do sự lan truyền của các ổ viêm nhiễm như viêm hạch hạnh nhân, viêm xoang, viêm dạ dày, viêm túi mật; Do sự thay đổi kéo dài chức năng vận động và tiết dịch vị dạ dày vì rối loạn hoạt động thần kinh thực vật; Do rối loạn nội tiết như tăng hoạt động tuyến thượng thận, tăng hoạt động tuyến giáp trạng, bệnh myxoedeme; Do rối loạn chuyển hóa, dị ứng, thiếu oxy trong suy giảm tuần hoàn, thiếu vitamin, yếu tố tự miễn dịch... và cả vai trò của thần kinh cao cấp.
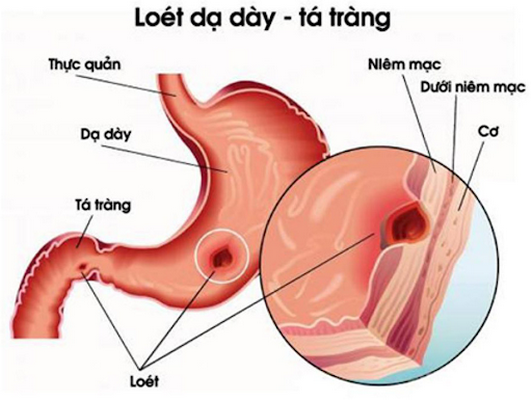
Hình ảnh loét dạ dày - tá tràng.
Phương pháp chẩn đoán
Chẩn đoán lâm sàng trường hợp thoái hóa niêm mạc dạ dày khá phức tạp vì thoái hóa niêm mạc dạ dày do nhiều nguyên nhân khác nhau. Vì vậy, khi chẩn đoán lâm sàng chỉ có thể dựa vào một số triệu chứng chung nhất như: có cảm giác nặng nề ở vùng bụng, đau vùng thượng vị, cơn đau lúc thì âm ỉ lúc thì dữ dội nhất là sau khi ăn hoặc uống chất kích thích; có triệu chứng nóng rát trong dạ dày, ợ hơi hoặc ợ chua, buồn nôn và nôn, đầy hơi, ăn mất ngon, bị táo bón hoặc tiêu chảy bất thường; hay hồi hộp, xúc động, có khi có dấu hiệu ngoại tâm thu; cơ thể gầy sút, thiếu máu...
Chẩn đoán cận lâm sàng được thực hiện bằng một số phương pháp lấy dịch vị ở những thời điểm khác nhau như lấy dịch vị khi còn đói, sau khi rửa dạ dày, sau bữa ăn có thực đơn đặc biệt, sau khi uống hoặc tiêm các chất kích thích tiết dịch vị như caffein, histamin, insulin...
Các phương pháp chụp phim Xquang kể cả phương pháp chụp với chất cản quang, bơm hơi phúc mạc chỉ có thể phát hiện một cách khái quát hình ảnh niêm mạc, những biến đổi về nhu động và trương lực dạ dày. Phương pháp chẩn đoán bằng đồng vị phóng xạ, phương pháp đánh dấu hồng cầu... cho phép xác định lượng hấp thụ vitamin B12, lượng yếu tố nội tại, dấu hiệu chảy máu niêm mạc dạ dày trong quá trình thoái hóa. Phương pháp xét nghiệm phân, chụp ảnh dạ dày, siêu âm, chẩn đoán tế bào học dịch vị cũng góp phần phát hiện được tổn thương niêm mạc dạ dày trong quá trình thoái hóa. Với sự phát triển của phương pháp nội soi với ống soi mềm, kỹ thuật sinh thiết phát hiện bệnh bằng kính hiển vi và kính hiển vi điện tử đã nâng cao chất lượng chẩn đoán.
Điều trị hiệu quả thoái hóa niêm mạc dạ dày
Trước hết cần dựa vào tình hình bệnh cảnh thực tiễn của từng bệnh nhân, kết hợp điều trị triệu chứng với điều trị căn nguyên, kết hợp y học hiện đại và y học dân tộc cổ truyền. Ở đây chỉ nêu hướng điều trị chung nhất.
Điều trị nội khoa cần dựa vào đặc điểm riêng của từng bệnh nhân. Bảo vệ niêm mạc dạ dày bằng muối bismuth như: bismuth subnitrat, bismuth aluminat, bismuth cacbonat. Bismuth subnitrat có hiệu quả tốt nhất nhưng thường gây nhức đầu và có thể có biến chứng nguy hiểm do tác dụng chuyển hóa nitrat thành nitrit của vi khuẩn đường ruột. Vì vậy, không được dùng liều cao và kéo dài nhiều ngày.
Hình thành sẹo, chống viêm, chống phù nề bằng vitamin C, vitamin A, vitamin U, vitamin nhóm B,...
Ngăn chặn rối loạn bài tiết và trung hòa dịch vị, ngoài việc tránh dùng các chất kích thích như: chè đặc, cà phê, rượu, thuốc lá...
Điều trị dự phòng: Phát hiện sớm tổn thương từ những giai đoạn đầu để kịp thời có biện pháp điều trị đúng, sinh hoạt điều độ, tránh làm việc quá sức, tránh căng thẳng thần kinh kéo dài, chế độ ăn uống thích hợp, vệ sinh, tránh thức ăn cứng nhiều xơ, quá nóng hoặc quá lạnh, không nên dùng rượu mạnh, chè đặc, thuốc lá, cà phê, thức ăn nhiều gia vị kích thích (nhất là khi đang đói), không ăn nhanh, vừa ăn vừa làm việc, hoặc lao động nặng ngay sau khi ăn, vận dụng và phối hợp với các liệu pháp thể dục, dưỡng sinh, xoa bóp,... để từng bước nâng cao sức khỏe toàn diện, điều trị kịp thời những ổ viêm nhiễm, nhất là những bộ phận có liên quan trực tiếp đến tiêu hóa như mũi, họng, răng, miệng, túi mật.

