1. Tăng huyết áp thai kỳ là gì?
Tăng huyết áp thai kỳ là tình trạng khá thường gặp, vớỉ lệ 10% phụ nữ mang thai lần đầu và khoảng 8% ở mọi lần mang thai.
Tăng huyết áp thai kỳ có 2 thể: Tăng huyết áp đơn thuần và tăng huyết áp mạn tính.
- Tăng huyết áp đơn thuần là tình trạng trước khi mang thai, thai phụ không có tăng huyết áp, chỉ phát hiện sau tuần thứ 20 của thai kỳ nhưng không có biểu hiện của tiền sản giật. Tình trạng này thai phụ có thể không cần dùng thuốc ngay, nhưng cần được theo dõi chặt chẽ để can thiệp kịp thời về việc dùng thuốc. Thông thường, thai phụ sau khi sinh con, hết giai đoạn mang thai thì huyết áp sẽ trở về trạng thái bình thường.
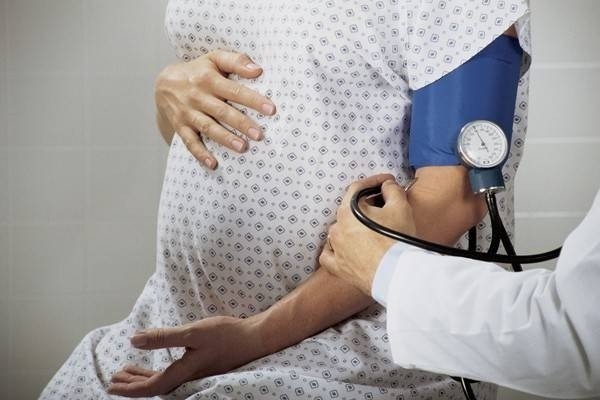
Phụ nữ mang thai cần được kiểm tra huyết áp thường xuyên.
- Tăng huyết áp mạn tính là tình trạng phụ nữ mang thai trước đó đã có tăng huyết áp (đã biết hoặc không biết và chỉ được phát hiện khi đi khám thai định kỳ).
Tình trạng này nếu không được điều trị kịp thời, có thể đe dọa tính mạng cả người mẹ và thai nhi. Bởi tăng huyết áp có thể dẫn đến tình trạng tiền sản giật chuyển sang cơn sản giật, thai phụ chuyển sang hôn mê do nhiễm độc máu tiến triển, gây biến chứng: Đau đầu, co giật, mờ mắt, đau gan... Đây là một tình trạng cấp cứu nguy hiểm và dễ dẫn đến tử vong.
2. Thuốc hạ huyết áp nào được sử dụng cho phụ nữ mang thai?
Phụ nữ mang thai cần tuân thủ chặt chẽ chỉ định của bác sĩ và tái khám đúng lịch, vì chỉ cần một sơ suất nhỏ hoặc không để ý đến tác dụng phụ của một số loại thuốc, có thể nguy hiểm cho cả mẹ và con.
Về phía bác sĩ, phụ nữ mang thai là đối tượng bệnh nhân đặc biệt, do đó phải lựa chọn thuốc an toàn, không gây tác dụng phụ nguy hiểm cho người mẹ và thai nhi.
- Methyldopa: Là thuốc tác động lên hệ thần kinh trung ương, được chỉ định điều trị tăng huyết áp thai kỳ, do thuốc không tác động tiêu cực lên sự phân bố mạch máu tử cung - nhau thai và phôi thai. Tuy nhiên, thuốc vẫn có một số tác dụng phụ khác, như: Buồn ngủ, chóng mặt và rối loạn chức năng gan. Do đó khi sử dụng, bệnh nhân cần chú ý đến các tác dụng phụ này để báo với bác sĩ nêu xảy ra.

Khi mắc tăng huyết áp thai kỳ, cần lựa chọn thuốc đúng để bảo đảm an toàn cho mẹ và thai nhi.
- Hydralazin: Thuốc có tác dụng giãn mạch và giảm sức cản ngoại vi, được ưu tiên sử dụng ở những thai phụ bị tăng huyết áp nặng và có tiền sản giật. Phụ nữ mang thai nên dùng thuốc hydralazin dưới dạng tiêm qua đường tĩnh mạch.
- Labetalol: Là thuốc điều trị tăng huyết áp vừa có tác dụng ức chế thụ thể alpha, vừa có tác dụng ức chế thụ thể beta giao cảm, giúp làm giảm sức cản ngoại vi. Thuốc ức chế tác động của một số hóa chất trung gian lên tim mạch và máu ngọai biên. Do đó, thuốc làm giảm nhịp tim, hạ huyết áp và làm giảm áp lực cho tim.
Đây là loại thuốc an toàn cho phụ nữ mang thai. Labetalol thường được bào chế ở dạng viên hoặc cũng có thể ở dạng thuốc tiêm.
3. Thuốc hạ huyết áp nào phụ nữ mang thai không được sử dụng?
Một số thuốc điều trị tăng huyết áp có thể đi qua nhau thai, có thể ảnh hưởng xấu đến thai nhi, do đó phụ nữ mang thai không được sử dụng. Đó là:
- Nhóm ức chế men chuyển
Bao gồm các thuốc captopril, lisinopril, enalapril.
Các thuốc trong nhóm này nếu sử dụng cho thai phụ ở 6 tháng cuối thai kỳ, sẽ gây ra tình trạng hạ huyết áp, tăng kali máu ở người mẹ, gây suy thận ở thai nhi. Tình trạng này dẫn đến các tình huống: Thai nhi chậm tăng trưởng trong tử cung; thai chết lưu; teo chân tay, giảm sản phổi dị dạng, giản sản sọ ở trẻ sơ sinh.
Do đó, nhóm thuốc này khuyến cáo không nên dùng ở bệnh nhân tăng huyết áp trong 6 tháng cuối thai kỳ.
Còn nếu vì lý do nào đó, bệnh nhân buộc phải dùng nhóm thuốc này thì cần được siêu âm định kỳ để đánh giá môi trường sống của thai nhi. Nếu phát hiện giảm nước ối (do tình trạng suy giảm chức năng thận của thai nhi) thì nên ngừng thuốc ngay, trừ trường hợp cấp cứu cần dùng thuốc để cứu sống tính mạng người mẹ.
Ngoài ra, một số nghiên cứu lâm sàng cũng chỉ ra bằng chứng: Việc sử dụng nhóm thuốc ức chế men chuyển điều trị tăng huyết áp cho phụ nữ mang thai trong 3 tháng đầu của thai kỳ, có thể làm tăng nguy cơ dị dạng tim mạch và hệ thần kinh trung ương của trẻ. Vì vậy, các bác sĩ cũng khuyến cáo nên tránh dùng nhóm thuốc này trong 3 tháng đầu của thai kỳ.
Như vậy, đối với nhóm ức chế men chuyển, nhìn chung là không nên được sử dụng cho phụ nữ mang thai, trừ trường hợp không có lựa chọn nào khác.
- Nhóm thuốc chẹn canxi
Bao gồm các thuốc nifedipin, amlodipine.
Các thuốc thuộc nhóm này có thể làm giảm huyết áp mạnh, dẫn tới giảm tưới máu tử cung, gây thiếu oxy cho thai nhi. Mặc dù việc sử dụng nhóm thuốc chẹn canxi gây tác dụng phụ vẫn chưa có nghiên cứu được kiểm chứng đầy đủ, nhưng các nguy cơ đối với thai nhi là không thể mạo hiểm. Do đó nhóm thuốc này được khuyến cáo là không sử dụng cho phụ nữ mang thai.
Do nifedipin còn có tính chất chống co thắt tử cung, nên những trường hợp đặc biệt (như tăng huyết áp thai kỳ có dọa sảy thai), nếu cần dùng thuốc nhóm này để điều trị chống dọa sảy thai thì cần phải được theo dõi cẩn thận.
- Nhóm đối kháng với thụ thể angiotensin II
Bao gồm các thuốc ttelmisartan, losartan, irbesartan.
Các thuốc nhóm này gây tác dụng phụ cho thai nhi tương tự nhóm ức chế men chuyển nhưng ở mức độ nặng hơn. Do đó, khuyến cáo không dùng nhóm thuốc này trong vòng 6 tháng cuối thai kỳ. Nếu có lý do đặc biệt cần sử dụng thuốc trong 3 tháng đầu thai kỳ, thai phụ cần được kiểm tra, thăm dò hiệu chỉnh liều lượng thuốc thích hợp nhất.
- Nhóm chẹn beta
Thuốc chẹn beta (atenolol) khi sử dụng trong thai kỳ, có thể gây hủy phôi thai, làm chậm nhịp tim ở thai nhi và trẻ sơ sinh. Do đó khuyến cáo chung là không dùng nhóm thuốc này trong 3 tháng đầu thai kỳ.
- Nhóm thuốc lợi tiểu
Bao gồm furosemid, hydroclorothiazid. Sử dụng thuốc này ở phụ nữ mang thai có thể gây vàng da cho trẻ sơ sinh do giảm tiểu cầu. Thậm chí khi trẻ đã lớn vẫn có thể gặp phải các tác dụng phụ khác.
Do đó, không dùng thuốc trong suốt thời kỳ mang thai. Chỉ sử dụng ở người có thai khi đã cân nhắc rõ giữa lợi ích và nguy cơ hoặc không có lựa chọn nào khác.
Lựa chọn thuốc hạ huyết áp cho phụ nữ mang thai cần phải tính toán đến sự an toàn người mẹ và thai phi. Sử dụng thuốc đường uống hoặc tiêm phụ thuộc thời gian dự sinh. Điều quan trọng nữa là không gây ảnh hưởng tới tưới máu tử cung và nhau thai.
Trường hợp buộc phải dùng một loại thuốc chưa phù hợp, bác sĩ sẽ cân nhắc giữa lợi ích và nguy cơ để đưa ra lựa chọn hợp lý nhất. Lúc này, bệnh nhân cần được giải thích cặn kẽ để phối hợp điều trị một cách tốt nhất.
Xem thêm video đang được quan tâm:
Hướng dẫn sử dụng thuốc điều trị COVID-19 tại nhà.