Tuy đa số khối u là lành tính nhưng người bệnh đa polyp đại trực tràng có nguy cơ tiềm ẩn ung thư vì khi có một trong các khối u tăng sinh quá mức và không được biệt hóa sẽ trở nên ác tính.
Nguyên nhân polyp đại trực tràng
Polyp rất phổ biến ở nam và nữ thuộc mọi chủng tộc, các yếu tố như chế độ ăn uống và môi trường đóng vai trò nhất định trong việc hình thành polyp như: chế độ ăn nhiều chất béo; chế độ ăn nhiều thịt đỏ; chế độ ăn ít chất xơ; hút thuốc lá; béo phì; sử dụng aspirin và các thuốc chống viêm không steroid khác, chế độ ăn giàu canxi có thể giúp làm giảm nguy cơ bị ung thư đại trực tràng.
Tuổi: Ung thư đại trực tràng và polyp không phổ biến trước tuổi 40. 90% các trường hợp xảy ra sau 50 tuổi, với nam giới hay gặp hơn phụ nữ, do đó, sàng lọc ung thư đại trực tràng thường được khuyến nghị bắt đầu ở tuổi 50 cho cả hai giới. Phải mất khoảng 10 năm để 1 polyp nhỏ phát triển thành ung thư.
Tiền sử gia đình và di truyền học: Polyp và ung thư đại trực tràng có xu hướng gặp nhiều người trong gia đình, cho thấy các yếu tố di truyền đóng vai trò quan trọng trong sự phát triển polyp. Nguyên tắc chung để sàng lọc ung thư đại trực tràng nên bắt đầu ở độ tuổi sớm hơn ở những người có tiền sử gia đình mắc bệnh ung thư hoặc polyp.
Ngoài ra, một số bệnh di truyền hiếm gặp có thể gây ra tỷ lệ cao bị ung thư đại trực tràng ở lứa tuổi sớm hơn. Các xét nghiệm về gene có thể được khuyến nghị cho các gia đình có tỷ lệ ung thư cao.
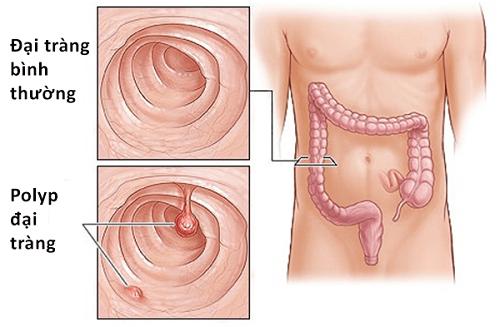
Hình ảnh polyp đại trực tràng.
Các loại polyp đại trực tràng
Polyp tăng sản: Polyp tăng sản thường nhỏ, nằm ở phần cuối của đại tràng (trực tràng và đại tràng sigma), không có khả năng trở thành ác tính và không đáng lo ngại. Không phải lúc nào cũng có thể phân biệt polyp tăng sản với polyp tuyến qua nội soi, thường phải dựa vào kết quả mô bệnh học sau khi cắt bỏ polyp.
Polyp tuyến: 2/3 polyp đại tràng là polyp tuyến. Hầu hết các polyp này không phát triển thành ung thư mặc dù chúng có khả năng trở thành ung thư. Adenomas được phân loại theo kích thước, hình dạng chung và các đặc điểm cụ thể của chúng khi nhìn dưới kính hiển vi.
Nhìn chung, kích thước của polyp tuyến càng lớn thì khả năng trở thành ung thư càng cao. Do đó, các polyp lớn (lớn hơn 5mm) nên được loại bỏ hoàn toàn để ngăn ngừa phát triển thành ung thư và nên được kiểm tra dưới kính hiển vi xác định chắc chắn.
Polyp ác tính: Polyp chứa tế bào ung thư được gọi là polyp ác tính. Việc điều trị tối ưu cho polyp ác tính phụ thuộc vào mức độ ung thư (khi được kiểm tra bằng kính hiển vi) và các yếu tố cá nhân khác.
Phẫu thuật nội soi cho bệnh nhân polyp đại trực tràng.
Những dấu hiệu và triệu chứng của bệnh polyp đại trực tràng
Hầu hết polyp không gây triệu chứng. Dấu hiệu thường thấy nhất ở bệnh nhân mắc phải bệnh này là chảy máu từ trực tràng hoặc có máu lẫn trong phân.
Polyp lớn có thể gây đau quặn bụng hoặc gây tắc ruột. Polyp lớn nếu có những chồi nhỏ xíu, dạng ngón tay (nhung mao) có thể tiết muối và nước, gây tiêu chảy phân nước ồ ạt dẫn đến hạ kali máu. Trường hợp hiếm gặp hơn là polyp trực tràng dài có thể sa xuống và thòng qua lỗ hậu môn.
Khi nào bạn cần gặp bác sĩ?
Polyp đại trực tràng thường vô hại và không có triệu chứng gì rõ rệt. Tuy nhiên, nếu thấy có máu trong phân, đột ngột bị tiêu chảy hoặc táo bón và kéo dài trong nhiều ngày, bạn nên đi khám hoặc nhập viện càng sớm càng tốt vì có khả năng polyp đã chuyển sang ung thư.
Phẫu thuật polyp trực tràng bằng nội soi
Ung thư đại trực tràng có thể phòng ngừa được nếu polyp tiền ung thư (tức là u tuyến) được phát hiện và loại bỏ trước khi chúng trở thành ác tính (ung thư). Theo thời gian, các polyp nhỏ có thể thay đổi cấu trúc của chúng và trở thành ung thư. Polyp thường được loại bỏ khi chúng được tìm thấy trên nội soi, giúp loại bỏ cơ hội cho polyp đó trở thành ung thư.
Cắt bỏ polyp không gây đau đớn vì niêm mạc đại tràng không có khả năng cảm thấy đau.
Biến chứng cắt polyp là an toàn mặc dù nó có một vài rủi ro và biến chứng tiềm ẩn. Các biến chứng phổ biến nhất là chảy máu và thủng (tạo ra một lỗ trên đại tràng). May mắn thay, điều này ít xảy ra (1/1.000 bệnh nhân được nội soi). Chảy máu có thể được kiểm soát nếu xảy ra trong khi nội soi bằng cách áp nhiệt (đốt điện) vào vị trí chảy máu; phẫu thuật đôi khi được chỉ định nếu bị thủng ruột.
Cần điều chỉnh cân nặng, hoạt động thể lực và chế độ ăn: Giảm cân, tránh béo phì, đặc biệt béo bụng. Luyện tập thể dục, thể thao thường xuyên ;Chế độ ăn nhiều rau, hoa quả, ngũ cốc nguyên hạt, hạn chế thịt đỏ và thịt đã qua chế biến công nghiệp. Không uống nhiều bia, rượu. Không hút thuốc. Bổ sung canxi và vitamin D. Liệu pháp hormone cho phụ nữ mãn kinh: dùng estrogen và progesterone sau khi mãn kinh làm giảm nguy cơ bị ung thư đại-trực tràng nhưng có thể làm tăng nguy cơ ung thư vú và bệnh lý tim mạch. Do đó cần thảo luận với bác sỹ về các lợi ích và nguy cơ trước khi sử dụng liệu pháp hormon.

