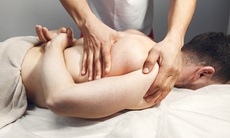
Trong khoảng 24 -48 giờ đầu tiên chính là "cửa sổ vàng" quyết định chất lượng cuộc sống về sau của người bệnh, đặc biệt là với các ca đột quỵ và phẫu thuật ngoại khoa.
Tận dụng 48 giờ "vàng" để ngăn ngừa biến chứng đột quỵ
PGS.TS.BS Nguyễn Trọng Lưu - Phó Chủ tịch Hội Phục hồi chức năng Việt Nam đã đưa ra một khái niệm quan trọng: "Giai đoạn cửa sổ vàng". Đối với bệnh nhân đột quỵ, não bộ có tính mềm dẻo đặc biệt trong giai đoạn đầu. Nếu can thiệp đúng thời điểm, chúng ta có thể kích hoạt hệ thống hồi phục tự nhiên của não, giúp người bệnh lấy lại các chức năng đã mất một cách thần kỳ.
Ngược lại, sự bất động - dù chỉ trong vài ngày - cũng có thể dẫn đến hàng loạt biến chứng nguy hiểm mà giới chuyên môn gọi là thương tật thứ cấp. Đó là tình trạng teo cơ, cứng khớp, loét do tỳ đè, viêm phổi do ứ đọng hay các vấn đề về huyết khối tĩnh mạch. Những biến chứng này đôi khi còn nan giải và tốn kém chi phí điều trị hơn cả bệnh lý gốc.
Đồng quan điểm, PGS.TS.BS Nguyễn Thị Kim Liên - Trưởng khoa Phục hồi chức năng Bệnh viện Hữu nghị Việt Đức cho biết, trong ngoại khoa, mốc thời gian 24 đến 48 giờ sau phẫu thuật là thời điểm lý tưởng để bắt đầu. Thậm chí, với một số trường hợp đặc biệt, việc can thiệp còn diễn ra sớm hơn. Thay vì nằm bất động trên giường với tâm lý sợ đau hay sợ ảnh hưởng vết mổ, người bệnh cần được hướng dẫn vận động sớm, đúng cách để kích thích tuần hoàn và ngăn ngừa dính khớp.
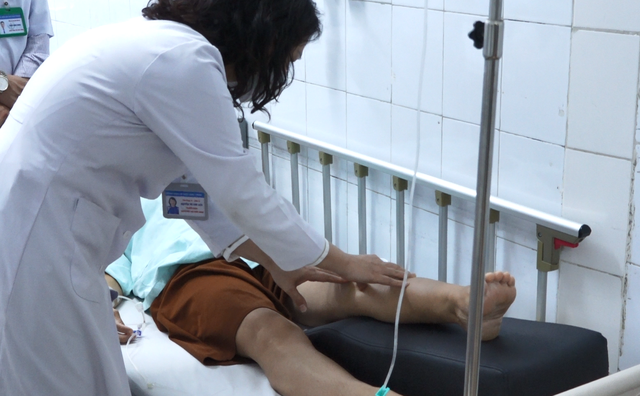
Phục hồi chức năng đã trở thành một cấu phần không thể thiếu trong chuỗi điều trị hiện đại tại các bệnh viện.
Minh chứng rõ nhất cho sự khác biệt giữa can thiệp sớm và muộn là câu chuyện về một bệnh nhân 22 tuổi bị chấn thương sọ não được PGS.TS Kim Liên chia sẻ. Do bỏ lỡ giai đoạn đầu và chỉ tìm đến phục hồi chức năng sau 3 tháng khi các khớp đã cứng, cơ đã teo, quá trình điều trị của bệnh nhân này kéo dài và gian nan hơn rất nhiều. Nếu được can thiệp ngay từ những ngày đầu nằm viện, con đường trở lại cuộc sống bình thường của chàng trai trẻ ấy chắc chắn sẽ ngắn hơn và bớt chông gai hơn.
Chiến lược toàn diện: Từ chuẩn bị trước mổ đến số hóa hồ sơ
Một điểm mới trong tư duy điều trị hiện đại được các chuyên gia mổ xẻ là vai trò của phục hồi chức năng "tiền phẫu". Không chỉ giải quyết hậu quả sau mổ, các bác sĩ phục hồi chức năng hiện nay tham gia ngay từ khâu chuẩn bị. Họ đánh giá sức cơ, chức năng hô hấp, tim mạch và cả tâm lý người bệnh trước khi lên bàn mổ. Việc chuẩn bị một thể chất tốt và tâm thế chủ động giúp bệnh nhân vượt qua cuộc đại phẫu nhẹ nhàng hơn và đáp ứng tốt hơn với các bài tập sau đó.
Các bài tập cũng được thiết kế khoa học theo lộ trình: từ vận động trên giường, tập ngồi dậy, rời khỏi giường đến tập đi. Mỗi bước tiến nhỏ của người bệnh đều là kết quả của sự tính toán kỹ lưỡng dựa trên cá thể hóa điều trị.
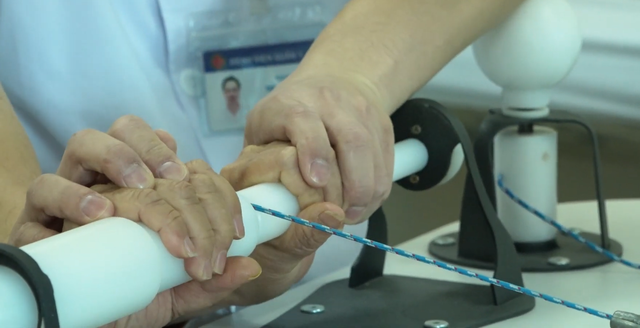
Phục hồi chức năng sớm trong bệnh viện đang được xem là hướng tiếp cận hiệu quả nhằm tối ưu quá trình hồi phục cho người bệnh sau phẫu thuật và đột quỵ.
Ở góc độ quản lý hệ thống, TS. Vương Ánh Dương - Phó Cục trưởng Cục Quản lý Khám, chữa bệnh (Bộ Y tế) cho biết, ngành y tế đang nỗ lực đưa phục hồi chức năng trở thành một quy trình bắt buộc và xuyên suốt. Không chỉ dừng lại ở các bệnh viện tuyến trung ương, mạng lưới này đang được mở rộng xuống tận y tế cơ sở.
Đặc biệt, trong lộ trình chuyển đổi số y tế, các dữ liệu về phục hồi chức năng sẽ được tích hợp vào Hồ sơ sức khỏe điện tử và VNeID. Điều này có ý nghĩa cực kỳ quan trọng. Khi thông tin điều trị được liên thông, dù người bệnh chuyển tuyến hay về địa phương, các bác sĩ đều nắm được lịch sử phục hồi để đưa ra phác đồ tiếp theo phù hợp nhất, đảm bảo tính liên tục của quá trình điều trị.
Phục hồi chức năng sớm, vì thế, không chỉ là các bài tập vật lý đơn thuần. Đó là sự phối hợp tổng lực giữa thầy thuốc, kỹ thuật viên và gia đình, được hỗ trợ bởi hành lang pháp lý và công nghệ, nhằm mục tiêu cuối cùng là trả lại cho người bệnh một cuộc sống độc lập và tự chủ tối đa.