Đó là trường hợp sản phụ H.L.N.X (giáo viên mầm non, 24 tuổi, ở tại TPHCM), mang thai ở tuần thứ 22, sau khi phát hiện bất thường cấu trúc tim của thai nhi qua siêu âm hình thái học định kỳ, chị X. được giới thiệu đến Bệnh viện Đại học Y Dược TP.HCM (BV ĐHYD TPHCM) để tiếp tục theo dõi.
Bác sĩ tại Đơn vị Chẩn đoán trước sinh đã khẳng định chẩn đoán qua siêu âm (ghi nhận có kèm theo bất thường thuỳ dưới phổi phải), tiến hành chọc ối kiểm tra và phối hợp hội chẩn chuyên khoa với Đơn vị hình ảnh học Tim bẩm sinh. Các bác sĩ tim mạch chẩn đoán bé P.D.M.A (con của sản phụ H.L.N.X, bé gái) mắc bệnh hoán vị đại động mạch đơn thuần, phổi biệt trí bên phải – động mạch chủ của bé xuất phát từ tim phải, hoán đổi vị trí với động mạch phổi, khiến quá trình trộn lẫn oxy vào máu tại phổi không được diễn ra, như vậy máu đen (máu không có oxy) sẽ đi nuôi cơ thể dẫn đến cơ thể bị thiếu oxy, nguy hiểm đến tính mạng.
Sau nhiều lần hội chẩn giữa các chuyên khoa, đội ngũ bác sĩ của BV ĐHYD TP.HCM nhận định đây là một ca bệnh khó, cần phối hợp nhiều chuyên khoa điều trị và xây dựng quá trình theo dõi chặt chẽ từ trước khi sinh đến sau khi sinh. Vấn đề nan giải được đặt ra cho đội ngũ bác sĩ là thời gian. Vì thai nhi được dự đoán cần phải được cấp cứu khẩn cấp và trải qua một cuộc đại phẫu thuật khi bé vẫn còn trong giai đoạn sơ sinh.
Về mặt sản khoa, TS.BS. Trần Nhật Thăng – Trưởng Khoa Phụ sản BV ĐHYD TPHCM cho biết: “Đây là hiện tượng bất thường trong quá trình tạo hình tim của phôi thai, khiến động mạnh phổi và động mạch chủ “đổi chỗ” cho nhau. Sau khi xác định bé bị hoán vị đại động mạch, chúng tôi theo dõi và tiến thành hội chẩn tim mạch một lần nữa khi thai được 34 tuần tuổi, kết quả siêu âm cho thấy có nhiều khả năng phải can thiệp sớm. Do đó nhóm hội chẩn sản nhi quyết định mổ lấy thai chủ động khi thai kỳ được 38 tuần 5 ngày. Can thiệp sớm sau sinh là điều kiện tiên quyết để bé được cứu sống sau sinh và chịu đựng được cuộc mổ điều chỉnh sau đó”.
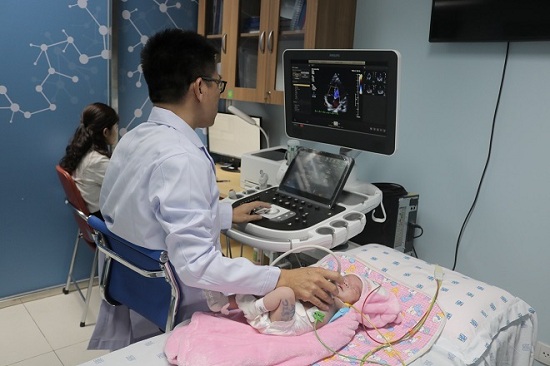
Phó Giáo sư Lê Minh Khôi siêu âm kiểm tra tim cho bé trước khi xuất viện. Ảnh BVCC
Ngày 21/11/2019, chị X. được chỉ định mổ lấy thai. Bé A. sau khi cắt rốn và ổn định hô hấp thì ngay lập tức được chuyển sang Phòng Can thiệp nội mạch (DSA) để cấp cứu. PGS.TS.BS. Lê Minh Khôi – Trưởng Đơn vị Hình ảnh tim mạch, Trung tâm Tim mạch BV ĐHYD TPHCM nhận định, đúng như tiên lượng từ thời kỳ bào thai, tình trạng bé khi siêu âm sau sinh cho thấy cần phải được can thiệp cấp cứu khẩn cấp do khả năng trộn máu trong tim rất kém. Thế nên mục tiêu điều trị đầu tiên là làm sao có trộn máu trong tim, để một phần máu đỏ có thể ra ngoài nuôi cơ thể, một phần máu đen được đưa lên phổi trao đổi khí nhằm duy trì sự sống cho em bé. May mắn, bé A. chào đời đủ cân theo tính toán (3,45 kg) một cách ngoạn mục.
Toàn bộ quá trình được thực hiện dưới sự phối hợp chuyên nghiệp giữa các bác sĩ sản khoa và bác sĩ tim mạch. PGS.TS.BS. Lê Minh Khôi cho biết: “Kỹ thuật cấp cứu cho bé A. là phá vách liên nhĩ bằng bóng qua da thông qua can thiệp dưới siêu âm tim và soi tia. Đây là bước chuẩn bị để bé A. có đủ sức trải qua một cuộc phẫu thuật chuyển gốc động mạch lớn tiếp theo.”
Mặc dù đây không phải là một kỹ thuật khó, nhưng để thực hiện thành công cho trường hợp của bé A. thì cần có sự chuẩn bị từ sớm và phối hợp đa chuyên khoa sâu. Các nhóm tham gia hội chẩn gồm có Khoa Sản, Khoa Phẫu thuật tim mạch, Khoa Chẩn đoán hình ảnh, Khoa Gây mê – Hồi sức, Đơn vị Đơn nguyên sơ sinh, Đơn vị Hình ảnh tim mạch, Đơn vị Tim mạch nhi và Tim bẩm sinh, Đơn vị Hồi sức Phẫu thuật Tim mạch và Đơn vị Can thiệp nội mạch. Cả quá trình từ khi tầm soát thai đến bước mổ chủ động (thai nhi được 38 tuần 5 ngày) để bé được cấp cứu đúng thời điểm và thực hiện phẫu thuật là một sự phối hợp chặt chẽ, đồng nhất hướng đến mục tiêu điều trị chung của các bác sĩ trong nhóm hội chẩn.
Ngày 29/11/2019, bé A. được 8 ngày tuổi, ThS.BS. Cao Đằng Khang – Phó Trưởng Khoa Phẫu thuật tim mạch, Trung tâm Tim mạch BV ĐHYD TPHCM cùng ê-kíp tiến hành phẫu thuật chuyển gốc động mạch cho bé. Công tác gây mê – hồi sức và chạy máy tuần hoàn máu bên ngoài cho trẻ có số ký nhỏ cũng là một thử thách lớn trong quá trình phẫu thuật. ThS.BS. Trần Thị Thanh Thủy – Phụ trách Đơn vị Hồi sức Phẫu thuật Tim mạch, Trung tâm Tim mạch BV ĐHYD TPHCM chia sẻ khó khăn lớn nhất trong quá trình điều trị: “Phẫu thuật tim hở rất phức tạp, đặc biệt đối với trường hợp em bé sơ sinh. Bộ phận Gây mê - Hồi sức phải chú ý trong từng thao tác thực hiện thủ thuật, điều chỉnh máy thở, vận hành trong tuần hoàn ngoài cơ thể, sử dụng thuốc, chăm sóc bé cũng như phòng ngừa nhiễm khuẩn.”
Nhìn đứa con bé nhỏ của mình nằm lọt thỏm trong lồng kính, anh P.H.T (ba của bé P.D.M.A) không nén nổi xúc động. Ngày con được đẩy ra từ cánh cửa cách ly của phòng Hồi sức về lại Đơn vị Đơn nguyên sơ sinh, anh T. bồi hồi “lúc ấy em mới cảm thấy con mình được sống”. Từng giây phút bé A. được rút nội khí quản, cai máy thở, tự mình hô hấp những hơi thở đầu tiên đều là những khoảnh khắc vỡ oà của gia đình và cả ê-kíp như một điều kì diệu vừa xảy ra.
Chia sẻ về ca bệnh này, ThS BS. Cao Đằng Khang – Phó Trưởng Khoa Phẫu thuật tim mạch, Trung tâm Tim mạch BV ĐHYD TPHCM cho biết: “Phần lớn sự thành công nằm ở cách phối hợp nhịp nhàng của các chuyên khoa. Mặc dù trong quá trình phẫu thuật, khi thực hiện các động tác bóc tách, khâu vá đại động mạch đối với trẻ sơ sinh tương đối nguy hiểm. Tuy nhiên mọi diễn tiến bệnh đều nằm trong dự đoán nên các bác sĩ chủ động trong quá trình chuẩn bị và thực hiện. Đặc biệt là nếu như thành công thì hiệu quả điều trị gần như khỏi hoàn toàn, đó cũng là sự khích lệ dành cho ê-kíp.”
Hiện tại, sức khỏe của bé A. đã ổn định, có thể tự uống sữa và được xuất viện. Chị X. mẹ của bé A chia sẻ: “May mắn là Bệnh viện có nhiều chuyên khoa con mới được khỏe mạnh và an toàn. Nhờ có các bác sĩ luôn săn sóc, hội chẩn nhiều lần mà con em mới được cứu. Các chị điều dưỡng, y tá, hộ sinh ở đây cũng rất là nhiệt tình và chăm sóc con em rất chu đáo. Em cảm ơn rất nhiều”.
Được biết, trong nhiều năm qua, BV ĐHYD TPHCM đã đạt được nhiều thành tựu nổi bật trong việc điều trị các bệnh lý tim bẩm sinh. Với thế mạnh đa chuyên khoa, việc phối hợp giữa các chuyên khoa sâu trong chẩn đoán, điều trị ngày càng chặt chẽ và chuyển dịch dần dần trở thành mô hình mẫu.
TS.BS. Trần Nhật Thăng khuyến cáo người dân nên tầm soát thai đầy đủ theo từng chu kỳ của thai nhi nhằm phát hiện sớm các nguy cơ, bệnh lý bẩm sinh. Khi phát hiện bất thường, sản phụ nên đến thăm, khám tại các Bệnh viện, Trung tâm có đủ máy móc, khả năng để chẩn đoán, tránh lãng phí thời gian vàng trong quá trình điều trị. Như trong trường hợp này, sản phụ không xuất hiện bất kì triệu chứng bất thường nhưng thai nhi lại có. Nếu không được tầm soát và chẩn đoán sớm, cả mẹ và bé sẽ không được theo dõi sát sao, có thể dẫn đến nhiều hệ lụy khó lường.