Theo TS. Nguyễn Anh Tuấn – Trưởng Khoa Nội – Hồi sức Thần Kinh - Bệnh Viện Hữu Nghị Việt Đức, kỹ thuật “kích thích não sâu” là một trong những kỹ thuật hiện đại nhất điều trị bệnh Parkinson và một số các rối loạn vận động khác. Các nước châu Âu và Mỹ khuyến cáo sử dụng kỹ thuật này để điều trị bệnh nhân Parkinson ở giai đoạn đáp ứng kém với thuốc, thường tối thiểu 5 năm kể từ khi được chẩn đoán Parkinson. Với những thiết bị Việt Nam có, giá thành sẽ giảm nhiều, chi phí có thể chỉ khoảng hơn 30.000 USD (bằng 1/3 so với nước ngoài).
TS. Nguyễn Anh Tuấn cho biết, phẫu thuật kích thích não sâu là một phương pháp phẫu thuật sọ não nhằm đưa một que kim loại (còn gọi điện cực) vào đúng các cấu trúc sâu trong não. Sau đó, điện cực được nối với một dây dẫn ra khỏi não, luồn dưới da từ vùng đầu đến vùng trước ngực rồi gắn vào máy tạo nhịp được đặt ở đó. Tuổi thọ pin trung bình khoảng 5 năm tùy thuộc vào cường độ điện sử dụng cao hay thấp. Giống như máy tạo nhịp tim, khi được kích thích, dòng điện sẽ theo dây dẫn vào điện cực, từ đó tác động vào nhân não giúp cải thiện triệu chứng cho người bệnh.
Bệnh nhân được phẫu thuật kích thích não sâu để điều trị Parkinson là ai?
Theo thông tin từ Bệnh viện Việt Đức, anh Hoàng Minh P sinh năm 1964 được chẩn đoán Parkinson từ năm 2006. Triệu chứng khởi đầu của BN là run vùng ngọn chi, chủ yếu tay phải, kèm theo có cứng các cơ nửa người phải, bệnh nhân nói khó, viết khó. Bệnh nhân được điều trị khởi đầu với Artan 2mg x 2 viên/ngày chia 2 lần. Năm 2007 các triệu chứng bệnh nhân nặng dần lên với các biểu hiện run, cứng từ chi ưu thế bên phải, nói khó, viết khó, đi lại khó khăn kèm theo bệnh nhân tiểu khó, hay vã mồ hồi, táo bón. Bệnh nhân được sử dụng phối hợp Artan 2mg x 2 viên/ngày và syndopa tăng dần liều.
Đến thời điểm bệnh nhân đến khám, bệnh nhân đã dùng tới 6 viên syndopa/ngày. Thuốc chỉ có tác dụng trong khoảng vài tiếng, ngoài ra sau khi sử dụng thuốc khoảng 30 phút đến 1 giờ bệnh nhân có các biểu hiện loạn động, xoắn vặn. Bệnh nhân rất chán nản, bi quan. Sau khi được khám sàng lọc và làm các test đánh giá về thần kinh, tâm lý cũng như test UPDRS để đánh giá khả năng phẫu thuật. Bệnh nhân được nhận định có chỉ định phẫu thuật.
Cận cảnh quá trình diễn ra phẫu thuật kích thích não sâu điều trị Parkinson
Ê kíp phẫu thuật của bệnh viện Việt Đức bao gồm các bác sĩ nội thần kinh, ngoại thần kinh, gây mê hồi sức, chẩn đoán hình ảnh. Sau khi hội chẩn xác định đường vào và quyết định đặt điện cực vào vùng dưới đồi ở hai bên (subthalamic nuclei). Đường vào được xác định dựa trên hình ảnh chụp cắt lớp và cộng hưởng từ và gắn với một khung định vị để xác định chính xác vị trí đặt điện cực với sai số vài milimét.
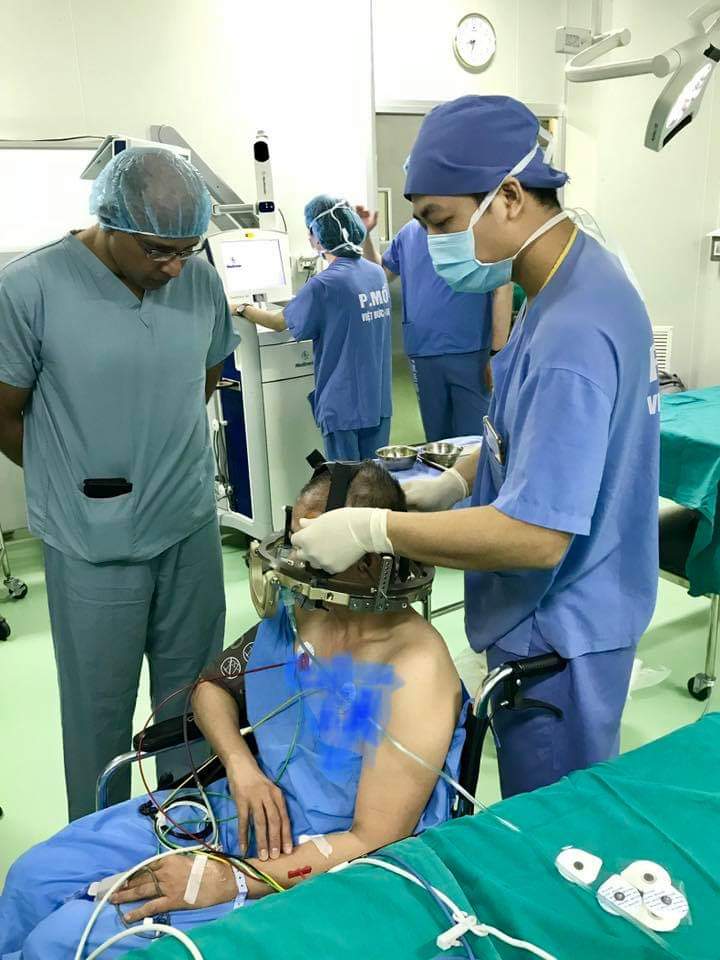
Anh Hoàng Minh P. được ê kíp Bệnh viện Việt Đức phẫu thuật kích thích não sâu điều trị Parkinson
Bệnh nhân được khoan 2 lỗ trên sọ và luồn điện cực vào vị trí được xác định ban đầu. Hầu hết quá trình phẫu thuật bệnh nhân vẫn tỉnh và các bác sĩ nội thần kinh thăm khám đánh giá sự cải thiện của triệu chứng cũng như tác dụng phụ xảy ra do quá trình đặt điện cực để điều chỉnh vị trí điện cực. Sau khi đặt điện cực bên trái bệnh nhân được tiến hành đặt điện cực bên phải với quy trình như trên và nối dây điện cực ra cục pin đặt dưới da ngực phải. Toàn bộ quá trình phẫu thuật từ lúc gắn khung định vị đến khi kết thúc phẫu thuật kéo dài từ 7-8h.
Bệnh nhân được lưu lại viện 3-4 ngày để theo dõi các biến chứng chảy máu, nhiễm trùng sau đó được xuất viện. Trong những tuần đầu bệnh nhân được tái khám định kỳ hàng tuần và được các bác sĩ chuyên khoa nội thần kinh điều chỉnh cường độ và vị trí phát xung thích hợp, kèm theo với việc duy trì sử dụng thuốc hợp lý. Anh Hoàng Minh P 3 tuần sau khi phẫu thuật được duy trì Syndopa với liều 1.5 viên/ngày và điều trỉnh cường độ kích thích phù hợp đã có thể đi lại, tự phục vụ bản thân. Các biểu hiện như loạn động đã được kiểm soát, các triệu chứng như cứng cơ được cải thiện 80-90%, triệu chứng run được cải thiện 70%.
Ca phẫu thuật đặt điện cực kích thích não sâu đầu tiên tại khu vực phía bắc tiến hành tại Bệnh Viện Hữu Nghị Việt Đức được đánh giá là thành công mở ra cơ hội cho những bệnh nhân Parkinson nặng đáp ứng kém với thuốc và có điều kiện kinh tế phù hợp.
Theo TS.Nguyễn Anh Tuấn, Parkinson là bệnh lý thoái hóa thần kinh và tiến triển từ từ và nặng dần theo thời gian. Parkinson là bệnh có những biểu hiện lâm sàng là triệu chứng vận động với biểu hiện điển hình là chứng run và co cứng cơ, chậm chạp, mất ổn định về tư thế, bệnh nhân (BN) đi lại dễ bị ngã. Triệu chứng ngoài vận động liên quan đến trầm cảm, tiêu hóa, rối loạn thần kinh thực vật…
Khi bị mắc chứng bệnh này, với những BN ở giai đoạn sớm thường có biểu hiện run ở phần ngọn chi và miệng, kèm theo có việc co cứng các cơ, động tác chậm chạp dẫn đến việc hạn chế vận động. Ở những giai đoạn sau khi bệnh, khi triệu chứng nặng dần lên, run và cứng cơ nhiều hơn khiến BN bị mất ổn định về tư thế, dễ bị ngã khi đi lại. ngay những động tác đơn giản như cài khuy áo, tự mặc quần áo cũng không thể tự làm được. Người mắc bệnh Parkinson còn hay gặp các triệu chứng ngoài vận động như tiểu đêm, táo bón, trầm cảm…
Việc điều trị cho bệnh nhân Parkinson chủ yếu là dùng thuốc. Ở những giai đoạn đầu, việc dùng thuốc thường đem lại hiệu quả ấn tượng và giai đoạn này được gọi là “thời kỳ trăng mật” (thường là 4-5 năm từ khi khởi phát bệnh). Tuy nhiên ở những giai đoạn sau này việc đáp ứng với thuốc ngày càng kém dần, BN có xu hướng phải tăng liều điều trị và đây cũng là giai đoạn xuất hiện nhiều biến chứng do việc sử dụng thuốc.