Dành lại sự sống cho hai mẹ con thai phụ sản giật nặng đang ở lằn ranh mong manh
Trước đó, vào lúc 12h30 phút ngày 7/1/2023, khoa Cấp cứu, Bệnh viện E tiếp nhận thai phụ (25 tuổi, ở Tả Thanh Oai, Thanh Trì, Hà Nội) trong tình trạng ngất xỉu, co giật liên tục, huyết áp tăng, phù toàn thân, khó thở, suy hô hấp và nôn sặc không cầm, bụng đau âm ỉ.
Ngay lập tức, các bác sĩ chuyên khoa Phụ sản, Cấp cứu, Hồi sức tích cực… tiến hành cấp cứu, hội chẩn và chẩn đoán thai phụ mang thai con so, thai 37 tuổi bị sản giật nặng trên nền bệnh beta thalassemia. Do đó, các bác sĩ nhận định đây là ca bệnh khó với nguy cơ tử vong cao cho cả mẹ con, nhất là khi các bác sĩ không đo được nhịp tim của thai nhi qua máy monitor.

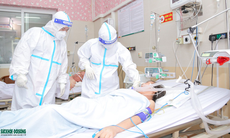
Bác sĩ thăm khám lại cho sản phụ sau ca phẫu thuật khẩn cấp.
Do đó, chỉ sau 10 phút đến cấp cứu ở Bệnh viện E, thai phụ được đưa vào phòng mổ. Ca mổ diễn ra trong sự căng thẳng lo lắng và hồi hộp của thầy thuốc và gia đình thai phụ…
ThS.BS Ngô Văn Thanh – Khoa Phụ Sản, Bệnh viện E – bác sĩ cấp cứu trực tiếp cho sản phụ này, cho biết, sản giật là một biến chứng của tiền sản giật nặng, lúc này thai phụ xuất hiện các cơn co giật nặng sau đó hôn mê sâu do tổn thương hệ thống thần kinh trung ương.
Ê kíp gồm ThS Ngô Văn Thanh và các đồng nghiệp đã tiến hành mổ "bắt con" cho thai phụ dù biết rằng phẫu thuật viên đối mặt với nhiều thách thức, thậm chí dễ bị hiểu lầm, nếu không may thai phụ tử vong... Nhưng với sự phối hợp chuyên nghiệp và chặt chẽ giữa các khoa: Phụ sản, Nội Nhi tổng hợp và Gây mê hồi sức đã giúp các phẫu thuật viên dành sự sống cho hai mẹ con thai phụ đang ở lằn ranh mong manh này.
ThS Ngô Văn Thanh nhớ lại, chưa đầy một phút, trẻ được "bắt ra", tuy nhiên bé chẳng chịu khóc như trẻ khác, cứ mềm mềm, nhợt nhạt… Nhưng cái cảm giác bàn tay ôm lấy đứa bé khiến bác sĩ nghĩ con vẫn sống. Ngay lập tức con được chuyển cho các bác sĩ Nội nhi tổng hợp tiến hành hồi sức, ép tim… Gần 10 bác sĩ, điều dưỡng tham gia kíp mổ gần như nín thở theo dõi từng cử chỉ của con…
Sau 3 phút, tiếng ọ ọa, rồi khóc òa lên của con khiến các bác sĩ, điều dưỡng cũng chuyển từ hồi hộp, lo lắng đều ồ lên, vỡ òa trong hạnh phúc… Con đã có phản xạ sơ sinh: khóc, vận động được tay chân, da hồng hào và tự thở.
Còn người mẹ sau khi được các bác sĩ hỗ trợ vượt cạn thành công đã được chuyển sang hồi sức tích cực tại khoa Gây mê hồi sức. Sau 2 ngày, theo dõi và chăm sóc đặc biệt, người mẹ đã được chuyển về khoa Phụ sản để tiếp tục điều trị với tình trạng sức khỏe hồi phục tốt…
Sản giật là một trong những tai biến sản khoa nguy hiểm
Thống kê tại Việt Nam, sản giật chiếm khoảng 10,7 – 18,4% các trường hợp tử vong ở thai phụ. Sản giật là một trong những tai biến sản khoa nguy hiểm, có thể xuất hiện bất cứ thời điểm nào trong thai kỳ gây hôn mê sâu, thậm chí đe dọa tính mạng cả thai phụ và thai nhi nếu không được can thiệp kịp thời.
Cơn co giật có thể xảy ra trước khi sinh, khi thai kỳ được 20 tuần, trong lúc sinh hoặc sau khi sinh, đặc biệt là đối với những thai phụ từng có dấu hiệu và triệu chứng của tiền sản giật. Cơn sản giật thường đi sau tiền sản giật, đặc trưng bởi huyết áp tăng cao xảy ra trong thai kỳ và sau khi sinh, phù toàn thân và có protein trong nước tiểu.
Tuy nhiên trường hợp sau sinh lại hiếm gặp hơn. Khi tình trạng bệnh của thai phụ tiến triển nặng, gây tác động lên não dẫn đến các cơn co giật, lúc này thai phụ đã mắc chứng sản giật.
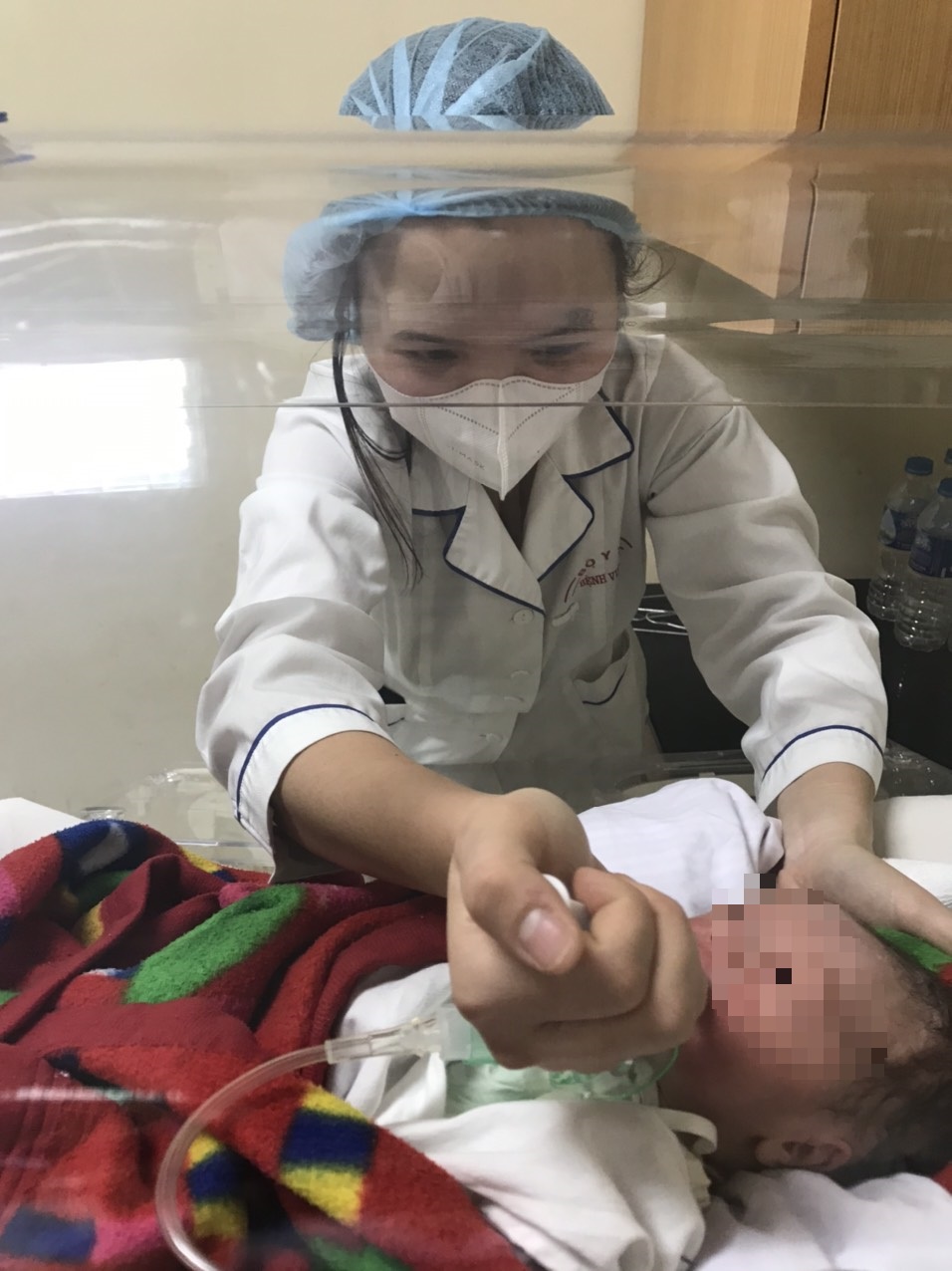
Trẻ sơ sinh con của sản phụ đang được các y bác sĩ Bệnh viện E chăm sóc Ảnh: BVCC
Tuy nhiên, mức độ sản giật của thai phụ này còn nặng và nguy hiểm hơn vì thai phụ còn mắc mắc bệnh beta thalassemia (hay tan máu bẩm sinh) là một nhóm các bệnh di truyền làm giảm lượng hemoglobin bình thường trong hồng cầu.
Thai phụ mắc bệnh thalassemia có nguy cơ bị thiếu máu trầm trọng trong khi mang thai. Vì mang thai làm tăng nguy cơ huyết khối gấp 3 - 4 lần và bệnh thalassemia cũng là một tình trạng tăng đông, nên khuyến cáo là phải bảo đảm sự an toàn cho những phụ nữ có nguy cơ cao (như những người không thường xuyên được truyền máu, những người bị cắt lách trong khi mang thai và giai đoạn sau sinh).
Các bác sĩ giải thích, nguyên nhân gây sản giật có thể xuất phát từ sự bất thường trong quá trình hình thành và chức năng của nhau thai. Lưu lượng máu truyền đến nhau thai giảm đi, khiến việc nuôi dưỡng thai nhi bị hạn chế có thể dẫn đến tiền sản giật và sản giật với các các triệu chứng như co giật, phù toàn thân, hôn mê sâu… Khi thai phụ gặp các biến chứng nghiêm trọng, bác sĩ có thể chỉ định thai phụ chấm dứt thai kỳ. Thai nhi có thể được sinh sớm và kế hoạch chăm sóc trẻ sinh non được chỉ định phụ thuộc vào thời gian mang thai, mức độ nghiêm trọng của bệnh.
Để phòng ngừa các biến chứng nguy hiểm của bệnh, các bác sĩ khuyến cáo thai phụ khi được chẩn đoán tiền sản giật cần lưu ý những vấn đề sau:
- Thực hiện khám thai định kỳ đầy đủ và đúng lịch, nhất là những cột mốc khám thai quan trọng ở cơ sở y tế cho chuyên khoa phụ sản.
- Chú ý đến chế độ chăm sóc thai phụ, vì với những thai phụ được chẩn đoán mắc hội chứng này cũng như các thành viên trong gia đình cần trang bị kiến thức, tham khảo ý kiến tư vấn của bác sĩ để có một thai kỳ khỏe mạnh, an toàn.
- Cần có chế độ ăn uống khoa học, bổ sung đầy đủ chất dinh dưỡng cho thai phụ và thai nhi phát triển tốt.
- Theo dõi, ghi lại sự thay đổi về huyết áp, cân nặng, nước tiểu… hàng ngày để sớm phát hiện bất thường.
- Trong trường hợp thai phụ có các dấu hiệu bất thường, gia đình cần đưa thai phụ đến ngay cơ sở y tế để được chẩn đoán và điều trị can thiệp kịp thời, tránh sự cố đáng tiếc có thể xảy ra.