Chị là TS.BS. Dư Thị Ngọc Thu, Trưởng Đơn vị điều phối ghép tạng của Bệnh viện (BV) Chợ Rẫy TP.HCM, người đang nỗ lực vận động người dân đăng ký hiến mô, tạng khi qua đời để cứu những bệnh nhân không may mắc bệnh suy tạng...
Miệt mài học hỏi
TS.BS. Dư Thị Ngọc Thu, người rất kiệm lời khi nói về mình. Chị cho biết cả gia đình không có ai theo nghề y, nhưng với sự kỳ vọng của ba má nên chị quyết tâm theo đuổi và cảm thấy hạnh phúc mỗi khi giúp cho người bệnh khỏi bệnh. Vốn yêu thích nghiên cứu, mày mò học hỏi, chị tiếp cận một lĩnh vực mới mẻ và khó khăn: ghép tạng. Để trở thành một phẫu thuật viên ghép thận, người bác sĩ không những phải am hiểu về nội khoa, tim mạch, nội tiết, hồi sức mà còn phải thuần thục các công việc của một phẫu thuật viên ngoại niệu cũng như các quy trình ghép thận. TS.BS. Ngọc Thu chia sẻ, công việc của chúng tôi trước hết là tiếp xúc với người hiến tạng, họ đã cho quà tặng vô giá mà chúng tôi phải nâng niu, bảo vệ nó để đến được với người nhận.
TS. Thu kể, khi bước chân vào ngành, tôi may mắn được làm việc với GS. Trần Văn Sáng, GS. Trần Ngọc Sinh cùng đồng nghiệp tại Khoa Tiết Niệu BV. Chợ Rẫy và học hỏi rất nhiều ở họ. Tôi nhớ mãi những điều thầy đã dạy chúng tôi từ đường mổ vô mạch trong phẫu thuật lấy sỏi san hô ở thận, kỹ thuật phẫu tích trong những trường hợp vết mổ cũ và đặc biệt lời nhắn nhủ của thầy: “Không có cuộc mổ nhỏ mà chỉ có phẫu thuật viên nhỏ”, bởi các thao tác của phẫu thuật viên đều trên cơ thể người nên không được phép sơ suất dù là nhỏ nhất.

TS.BS. Dư Thị Ngọc Thu
May mắn hơn, chị đã được làm việc chung với GS. Trần Ngọc Sinh khi GS đang nghiên cứu đề tài “Chỉ định phẫu thuật trong bệnh lý bướu lành tuyến tiền liệt”. Thấy chị làm việc nghiêm túc, chịu khó học tập nên GS đề nghị chị phụ ghi chép số liệu khoa học. Suốt 5 năm liên tục chị được đọc hồ sơ, xem bệnh án và đã học hỏi được rất nhiều điều quý giá từ việc làm này.
Một điều rất riêng của BV. Chợ Rẫy là khi đã phẫu thuật cho một bệnh nhân thì BS phẫu thuật viên phải “theo” bệnh nhân đó suốt quá trình từ khi tiếp nhận, khám, phẫu thuật rồi theo dõi hồi sức đến khi bệnh nhân khỏi bệnh xuất viện, kể cả khi tái khám và theo dõi suốt những năm sau đó của bệnh nhân. Họ trở thành “bác sĩ riêng” của người được ghép tạng.
Chị nhớ lại, hồi đó, mỗi lần có ca ghép, mình đứng ngoài phòng mổ nhìn vào bên trong xem thầy và các đồng nghiệp đàn anh thực hiện. Sau đó được vào phòng mổ, rồi được phụ mổ, từ phụ mổ 2, rồi lên phụ mổ 1 và chính thức phẫu thuật viên chính là năm 2008. Chặng đường ấy mất hơn 10 năm học hỏi và rèn luyện!
Có những lúc gặp dông bão!
“Tôi từng có một bệnh nhân đi ghép thận ở nước ngoài, sau đó bị thoát vị thành bụng lớn, tuổi lại hơn 70 kèm nhiều bệnh nội khoa (đái tháo đường, suy tim, cao huyết áp...) lại trên cơ địa béo phì. Nhưng lúc đó, dụng cụ để phục hồi thành bụng cho những trường hợp như vậy chưa có ở nước ta. Đến khi tôi học bên Úc thấy họ mổ cho nhiều bệnh nhân thoát vị thành bụng nên tôi đã nhờ GS. Richard Allen, BV. Royal Prince Alfred Hospital xem bệnh án và hình ảnh BN và nhờ giúp đỡ. Sau khi được sự đồng ý của GS. Trần Ngọc Sinh và gia đình BN, hoàn tất các thủ tục chuẩn bị mổ, ca phẫu thuật diễn ra tốt đẹp nhưng hơn một tuần thì bệnh nhân bị nhiễm trùng vết mổ nặng và rơi vào tình trạng choáng nhiễm trùng, phải nằm hồi sức và đặt nội khí quản, tình hình bệnh nhân diễn tiến xấu khả năng có thể tử vong. Lúc ấy có nhiều ý kiến cho rằng: “BN lớn tuổi và có nhiều nguy cơ như vậy mà còn mổ làm gì, chỉ làm nặng thêm tình trạng bệnh mà thôi…”. Nhưng có một điều rất sâu xa bên trong là đây không phải là một phẫu thuật tạo hình làm đẹp như những trường hợp bình thường mà là một cuộc mổ vì chất lượng cuộc sống của một con người. Người bệnh gặp nhiều khó khăn trong việc di chuyển, sinh hoạt cá nhân hằng ngày. Do đó, chính người bệnh và gia đình đều quyết tâm thực hiện cuộc mổ và chấp nhận nguy cơ có thể tử vong ngay trên bàn mổ. Trong quá trình điều trị, hồi sức tại Khoa Hồi Sức cấp cứu nhờ sự tận tình cứu chữa, phối hợp điều trị với Khoa Tiết Niệu, các khoa phòng có liên quan, và Khoa Vật lý trị liệu mà bệnh nhân đã hồi phục và ra viện sau 3 tháng điều trị” - BS. Thu nhớ lại.
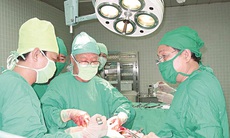
TS.BS. Ngọc Thu và kíp mổ đang ghép thận
Một ca bệnh khác, cách đây 4 năm có bệnh nhân nữ tên B. (32 tuổi, ngụ TP.HCM) ghép thận từ mẹ ruột cho nhưng kết quả không được thuận lợi và phải nhiều lần điều trị thải ghép, viêm phổi, rồi bệnh thận tái phát trên thận ghép, lại bất ngờ phát hiện có thai. Chị phải mời cả 2 vợ chồng và gia đình đến để giải thích về sự nguy hiểm khi bệnh nhân mang thai trong giai đoạn này. Tuy nhiên, do nguyện vọng gia đình quá thiết tha và thai cũng đã 3 tháng nên đành chấp nhận. Mọi chuyện suôn sẻ, nhưng đến tháng thứ 7 của thai kỳ, thì bắt đầu xuất hiện các dấu hiệu như: chức năng thận tăng nhanh, phù, huyết áp dao động nhiều, đe dọa sản giật. Vậy là BN phải nhập viện, nhiều chuyên gia đầu ngành sản khoa, thận học, ghép thận và hồi sức sơ sinh cùng theo dõi sát thai kỳ và mẹ. Đến tháng thứ 8 thì tình hình xấu, nguy hiểm cho thai phụ nên phải mổ bắt con. Bé gái chào đời nặng 1,7 kg. Lúc bé được 3 tháng tuổi, bà ngoại và gia đình đến BV để gặp chị và xin được lấy tên chị đặt tên cho cháu, may mắn là bé khỏe mạnh.
Theo TS.BS. Ngọc Thu, không riêng về ghép tạng, mà khi nói về phẫu thuật thì muốn đạt kết quả cao thì phải tốn nhiều thời gian và công sức trong quá trình học tập và rèn luyện. Ghép tạng thì vất vả hơn nhiều không phải vì kỹ thuật mổ mà là vì phải bảo vệ món quà tặng vô giá này không bị tổn thương, thời gian mổ vô chừng, đối với từng ca bệnh, có ca chỉ khoảng 3 tiếng nhưng có ca do mạch máu khó thì phải mất thời gian lâu hơn.
TS.BS. Ngọc Thu trầm ngâm, bị bệnh đã khổ rồi, mà bệnh nhân ghép tạng còn vất vả hơn. BS phải hướng dẫn người bệnh tự theo dõi bệnh, phát hiện sớm các biến chứng và báo cho bác sĩ điều trị. Rồi đến cả chuyện vợ chồng, sinh hoạt, con cái…, BS cũng phải dặn dò, theo dõi cẩn thận. Không chỉ nhớ bệnh sử từng người bệnh mà BS còn là người bạn đồng hành của bệnh nhân để giúp cho họ có được cuộc sống chất lượng tốt hơn.
Bùi Hương