Có thể nói, trong thế kỷ vừa qua, ghép tạng là một trong những thành tựu kỳ diệu của y học. Ghép tạng đã giúp cho nhiều bệnh nhân thoát khỏi bản án tử hình do suy tim, suy thận, suy gan... Cho đến nay, đã có nhiều bộ phận của cơ thể con người được ghép thành công như thận, tim, phổi, tụy, giác mạc, gan, ruột non, ghép mặt... Tuy nhiên, còn rất nhiều vấn đề mà công nghệ ghép tạng đang phải đối mặt như nguồn tạng, dùng thuốc ức chế sau ghép... Sau đây là những hướng đi có thể làm thay đổi tương lai của ghép tạng con người.
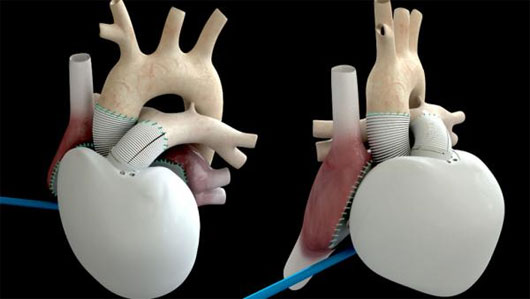
Tim nhân tạo đã được chế tạo thành công để ghép thay bằng tim người hiến.
Tạo nguồn tạng từ tế bào gốc
Tháng 4/2013, Hannah Warren, một bé gái 2 tuổi đã được mổ ghép khí quản, trở thành người thứ 6 trên thế giới được ghép cơ quan có nguồn gốc từ công nghệ tế bào gốc.
Ca phẫu thuật kéo dài 9 tiếng do Paolo Macchiarini, một bác sĩ đi tiên phong trong lĩnh vực này tiến hành tại Stockholm, Thụy Điển. Trước đó, ông đã tiến hành một số ca ghép khí quản có nguồn từ tế bào gốc (lấy từ tủy xương chính người đang cần được ghép) được tạo hình theo khuôn sinh học. Mặc dù tỷ lệ thành công của những ca phẫu thuật chưa được cao nhưng đây là hy vọng cuối cùng cho những bệnh nhân mà cơ hội sống gần như đã không còn nếu không được ghép.
Việc các khí quản có nguồn từ tế bào gốc “hòa nhập” với cơ thể như thế nào thì hiện nay vẫn chưa được rõ ràng nhưng vì tế bào gốc là loại tế bào có khả năng chuyển đổi thành rất nhiều loại tế bào khác trong cơ thể nên người ta hy vọng sau khi được ghép, chúng có thể tương tác với môi trường mới và phát triển thành những mô thích hợp tương ứng với bộ phận được ghép.
Đây thực sự là một triển vọng mới trong việc cung cấp các cơ quan còn khỏe mạnh để thay thế các cơ quan bị “hỏng” của chính người bệnh. Nó cũng góp phần giải quyết được các vấn đề khác còn tồn tại của ghép tạng như tình trạng loại thải mảnh ghép, chi phí đắt đỏ khi dùng thuốc chống thải loại tạng sau khép... và một số vấn đề phức tạp khác về mặt pháp lý của việc cho, nhận tạng.
Cấy ghép tạng nhân tạo
Một trong những giải pháp cho việc khan hiếm tạng đó là nghiên cứu sản xuất tạng nhân tạo.
Các nhà khoa học bước đầu đã nghiên cứu và chế tạo thành công tạng nhân tạo để thay thế tạm thời những cơ quan quan trọng bị suy giảm chức năng như tim, thận trong khi bệnh nhân chờ có tạng thật để ghép. Càng ngày các cơ quan nhân tạo càng được cải tiến để có đời sống sau ghép lâu hơn và hy vọng sẽ có thể thay thế hoàn toàn cơ quan bị “hỏng”.
Bệnh nhân được ghép tim nhân tạo có kỷ lục là gần 4 năm trước khi được ghép thay bằng tim người hiến tạng. Về thận nhân tạo: máy thận nhân tạo ngoài cơ thể đã có từ lâu và hiện nay đã được dùng phổ biến trên toàn thế giới để lọc máu chu kỳ cho những bệnh nhân bị suy thận mạn mà không có điều kiện hoặc không còn chỉ định ghép thận. Tuy nhiên, thận nhân tạo có thể cấy ghép được trong cơ thể đang được các nhà khoa học thử nghiệm và hy vọng đây sẽ là một giải pháp tuyệt vời cho những bệnh nhân suy thận mạn.
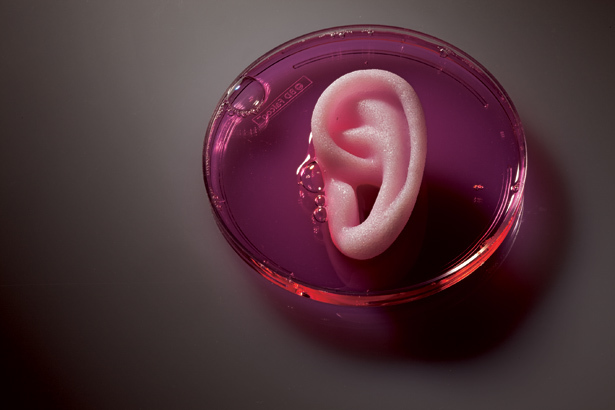
Công nghệ in 3D được áp dụng để tạo những bộ phận mới như tai, mũi, gân… thay thế các thành phần bị suy hỏng.
Loại bỏ được vấn đề thải loại tạng ghép
Một vấn đề nan giải của ghép tạng là cơ thể nhận tạng luôn có phản ứng miễn dịch thải bỏ cơ quan được ghép và bệnh nhân phải dùng thuốc ức chế miễn dịch liên tục sau khi được ghép tạng. Mới đây, một hướng nghiên cứu mới đã được các nhà nghiên cứu tại Trung tâm Nghiên cứu sinh học ghép tạng tại Bệnh viện đa khoa Massachusetts (Mỹ) tiến hành. Tại đây, các nhà nghiên cứu đã áp dụng một phương pháp chưa có tiền lệ, đó là tiến hành ghép đồng thời cả cơ quan cần ghép với tủy xương - cơ quan tạo các tế bào lympho T, có vai trò hàng đầu trong phản ứng thải loại mảnh ghép. Cả tủy xương và cơ quan được ghép đều của cùng một người cho nên sẽ tạo một dung nạp miễn dịch khiến cho cơ thể dễ dàng chấp nhận cơ quan được ghép mà không có hoặc có rất ít phản ứng loại thải.
Mặc dù số ca được ghép tạng theo phương pháp này chưa nhiều nhưng các nhà khoa học hy vọng trong tương lai, phương pháp này sẽ được áp dụng rộng rãi và cho hiệu quả cao.
Máy bảo quản tạng sống ngoài cơ thể
Một vấn đề nảy sinh là các cơ quan, đặc biệt là phổi bị tổn thương rất nhanh sau khi bệnh nhân tử vong. Theo ước tính, chỉ có 15% số bệnh nhân tử vong có khả năng lấy được phổi còn đủ chất lượng để ghép. Để giải quyết vấn đề này, năm 2008, bác sĩ Shaf Keshavjee, một nhà phẫu thuật lồng ngực và là trưởng chương trình ghép phổi tại Bệnh viện đa khoa Toronto, Canada cùng các cộng sự tại Trường đại học tổng hợp Toronto đã thành công trong việc chế tạo ra một chiếc máy có khả năng bảo quản phổi người cho, từ đó có thể có thêm thời gian để đánh giá về chất lượng cũng như tăng khả năng ghép phổi cho nhiều người. Hiện nay, với chiếc máy bảo quản phổi này, phổi người cho có thể được lưu giữ tới 16 giờ và tương lai có thể lưu giữ được tới vài ngày, làm tăng khả năng sử dụng phổi của người chết não hiến tạng lên tới 40% hoặc hơn.
Công nghệ sao chép cơ quan 3D
Mặc dù còn đang trong giai đoạn thực nghiệm nhưng các nhà nghiên cứu tin rằng một ngày không xa, công nghệ in 3D có thể được áp dụng để tạo các cơ quan mới thay thế các thành phần đã bị suy hỏng.
Đầu tiên, các cơ quan sẽ được chụp cắt lớp để xác định rõ cấu trúc, kích thước sau đó sẽ được sao chép dưới dạng 3D. Khi cơ quan cần ghép đã được xác định rõ hệt như phần cần ghép, nó sẽ được tạo ra bằng các tế bào người kết hợp với vật liệu sinh học và sau đó được ghép cho bệnh nhân. Công nghệ này đặc biệt thích hợp với việc tạo những bộ phận như tai, mũi, gân cơ hoặc các mô khác trong cơ thể như xương, khí phế quản… khi cần.
TS.BS. Vũ Đức Định