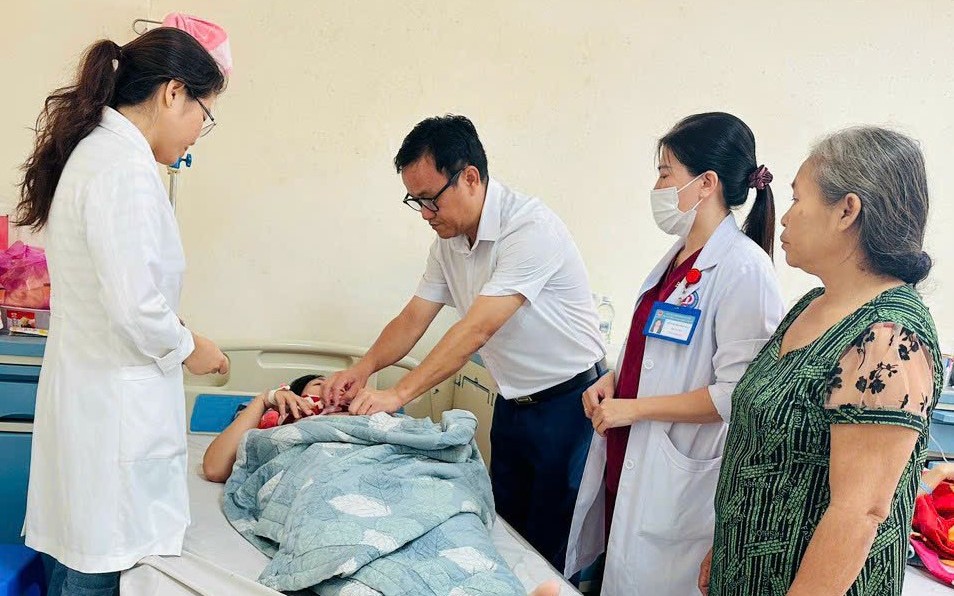
Thông tin lan tỏa rất nhanh nhiều ý kiến cho rằng bệnh viện như vậy là quá tắc trách. Thế nhưng có những góc khuất trong ngành mà chỉ có bác sĩ và nhân viên y tế mới hiểu được hết.!
Mỗi lần đứng lớp hoặc khám bệnh tôi vẫn thường nói với các học viên, sinh viên cũng như bệnh nhân và người nhà khi giải thích về bệnh tật rằng: Trong y khoa thì không có gì là chắc chắn 100%.
Vì thế để tìm ra được bệnh người ta gọi là CHẨN ĐOÁN, chứ không phải CHUẨN ĐOÁN (như một số người vẫn gọi). Chẩn ở đây là từ gốc Hán - Việt, tức là hành động xem xét, phát hiện bệnh tật. Đã là ĐOÁN thì không thể nào đảm bảo chính xác 100%.
Trong Y học, bất cứ một nghiệm pháp lâm sàng (tức là thăm khám bởi một người bác sĩ) hay một phương pháp cận lâm sàng nào (xét nghiệm, chẩn đoán hình ảnh, thăm dò chức năng) đều có độ nhạy và độ đặc hiệu nhất định.
Độ nhạy được hiểu là khả năng một người có bệnh được chẩn đoán chính xác và độ đặc hiệu phản ánh khả năng một người khỏe mạnh được chẩn đoán chính xác. Trên thực tế, tất cả các nghiệm pháp thăm khám lâm sàng và cận lâm sàng đều có tỉ lệ dương tính giả (dấu hiệu dương tính nhưng không bị bệnh) và âm tính giả (kết quả âm tính nhưng vẫn bị bệnh).
Ví dụ, khả năng khám phát hiện được cầu bàng quang hay cổ trướng (dịch ổ bụng) còn phụ thuộc vào tình trạng thể tích nước tiểu lưu trữ trong bàng quang hay trong ổ bụng ít hay nhiều. Cổ trướng độ I thì phải chẩn đoán nhờ siêu âm chứ không/khó phát hiện được nhờ khám lâm sàng, do lượng dịch trong ổ bụng rất ít. Khi khám tim, một bệnh nhân có hẹp van hai lá bình thường sẽ nghe thấy tiếng T1 đanh, nhưng không nghe thấy tiếng T1 đanh vẫn có thể có hẹp van hai lá, có thể do van hẹp quá khít.
Hoặc, khám lâm sàng (da, niêm mạc) kết luận là có thiếu máu, nhưng xét nghiệm công thức máu về đúng là không có thiếu máu.
Hoặc, nghe thấy tiếng thổi ở bụng nhưng không có hẹp động mạch, hoặc ngược lại, không nghe thấy có tiếng thổi nhưng vẫn có hẹp động mạch (lớn) trong ổ bụng.
Ngay cả một biện pháp vẫn thường được coi là "tiêu chẩn vàng" trong chẩn đoán là Sinh thiết tìm tổn thương vẫn có âm tính giả và dương tính giả như thường. Thế nên mới có trường hợp chẩn đoán không có u thì lại có u, hoặc ngược lại.
Viêm ruột thừa là một bệnh lý ngoại khoa phổ biến, bệnh viện tuyến huyện mổ viêm ruột thừa là chuyện bình thường. Nhưng công việc chẩn đoán chính xác viêm ruột thừa, không để xảy ra biến chứng do chẩn đoán muộn (ruột thừa vỡ, viêm phúc mạc ruột thừa, thậm chí sốc nhiễm khuẩn và tử vong) thì nhiều khi không hề dễ dàng, ngay cả với các bệnh viện tuyến trung ương.
Vì triệu chứng viêm ruột thừa đến sớm nhiều khi lại không điển hình, ban đầu có thể triệu chứng giống như triệu chứng của viêm, loét dạ dày, sau đó mới đau xuống vị trí của ruột thừa, và có sốt. Hoặc viêm của các cơ quan phụ cận như manh tràng, buồng trứng - vòi trứng cũng có thể làm cho chẩn đoán viêm ruột thừa bị nhầm lẫn. Nên chẩn đoán viêm ruột thừa cần phải theo dõi sát sao, mất nhiều thì giờ, kết hợp cả khám lâm sàng với xét nghiệm, chẩn đoán hình ảnh (siêu âm là phổ biến, hiện nay có cả chụp cắt lớp vi tính). Bệnh nhân được lưu lại khu cấp cứu ngoại có khi mất 1-2 ngày là chuyện bình thường, nên nhiều khi bệnh nhân người nhà không hiểu, sốt ruột, dù đã được giải thích nhiều lần, hoặc cho là các bác sĩ không chịu mổ, gây khó dễ.
Hồi còn đi học, học bộ môn Ngoại, tôi vẫn nhớ một thầy kỳ cựu trong nghề bảo: Chẩn đoán viêm ruột thừa tưởng dễ thế thôi, nhưng bác sĩ ngoại khoa mà một thời gian dài không thăm khám lâm sàng là cảm giác tay sẽ kém hẳn, chẩn đoán bị sai sẽ nhiều hơn.
Có lần học Ngoại ở bệnh viện Saint-Paul, có bệnh nhân vào vì sốt và đau hố chậu phải. Tôi sờ điểm ruột thừa (điểm đau McBurney) dương tính rất điển hình, tưởng bệnh nhân sắp được mổ đến nơi. Lát sau quay lại, mấy đàn anh bảo cho bệnh nhân đi khám Phụ khoa, vì nghĩ đến viêm phần phụ nhiều hơn. Và sau đó đúng là bệnh nhân bị viêm phần phụ.
Tôi vẫn nói, bất cứ một thủ thuật hay phẫu thuật trên người bệnh đều có thể có nguy cơ gặp biến cố hay tai biến, không chỉ là do người làm phẫu thuật, thủ thuật, mà còn có thể do tai biến của gây tê gây mê, do dùng thuốc… Thậm chí là một thủ thuật nhỏ như đặt đường truyền ngoại biên còn có thể chảy máu, tụ máu, nhiễm trùng, ...
Nên câu chuyện chẩn đoán viêm ruột thừa nhưng khi mổ ra lại phát hiện vấn đề của phần phụ (buồng trứng, vòi trứng bị viêm, ứ mủ hoặc xoắn, ...) là vấn đề hoàn toàn có thể gặp.
Vấn đề chỉ là các bác sĩ cần giải thích cẩn thận cho bệnh nhân và người nhà bệnh nhân các khả năng và tình huống có thể xảy ra, kể cả khả năng chẩn đoán chưa chính xác, cũng như cần thông báo ngay cho người nhà những phát sinh trong quá trình phẫu thuật, trước khi ra một quyết định.
Bởi, nhiều khi người không hiểu rõ vấn đề, chỉ nghe nói 'bị viêm ruột thừa mà cắt buồng trứng' cũng mệt mỏi lắm!