Viêm màng não mủ là bệnh nhiễm khuẩn màng não do vi khuẩn gây nên. Các vi khuẩn gây bệnh thường gặp là: Hemophilus influenza, não mô cầu và phế cầu. Ở trẻ sơ sinh có thể gặp các vi khuẩn gram âm gây bệnh như E.coli, Klebsiella, Pseudomonas.
Dấu hiệu “cổ mềm”, co giật
Ở Việt Nam, tỉ lệ tử vong khi mắc bệnh viêm màng não mủ từ 10-30%. Có khoảng từ 2 - 8% trẻ em lành mang vi khuẩn não mô cầu ở đường hô hấp trên như ở họng, mũi, hầu. Trẻ sơ sinh có thể mắc bệnh viêm màng não mủ nếu trong thời gian mang thai, người mẹ mắc các bệnh nhiễm khuẩn đường tiết niệu viêm âm đạo, âm hộ... Bệnh viêm màng não mủ do loại vi khuẩn Streptoccus suis có trong thịt lợn, gây bệnh cho con người. Nghiên cứu của Sở Y tế Hà Nội, vi khuẩn này đột nhập vào máu gây viêm màng não mủ hoặc nhiễm khuẩn huyết, bệnh gặp nhiều ở trẻ nhỏ, người trên 60 tuổi, đặc biệt những người bị suy giảm miễn dịch, người bị cắt lách, suy thận, bệnh tim phổi mạn tính, đái tháo đường, nghiện rượu, xơ gan, chấn thương sọ não... Biện pháp phòng bệnh tốt nhất là tiêm phòng vaccin, với hiệu lực lên đến 90%. Theo ThS. Nguyễn Văn Lâm thì trẻ bị viêm màng não mủ nếu được phát hiện và điều trị sớm, tỷ lệ khỏi tới 94%, số ca có di chứng chỉ còn 6%. Nếu bệnh nhân đến muộn (sau 3 ngày phát bệnh), tỷ lệ khỏi bệnh giảm xuống còn 72% và tỷ lệ di chứng, tử vong lên tới 28%. |
Xét nghiệm công thức máu thấy bạch cầu tăng cao, trong đó bạch cầu trung tính chiếm ưu thế. Dịch não tuỷ thường thấy áp lực tăng, nước đục dạng ám khói, hoặc đục như mủ. Số lượng bạch cầu trên 500/ml, trong đó bạch cầu trung tính chiếm ưu thế. Protein tăng trên 1g/l, glucose giảm dưới 2,2mmol lít. Tuy nhiên nếu bệnh nhân đến khám trong những giờ đầu hoặc đã điều trị kháng sinh thì dịch não tuỷ có thể thay đổi không điển hình. Không nên chọc dịch não tuỷ khi có nhiễm khuẩn lan toả tại vị trí chọc, hoặc có biểu hiện tăng áp lực nội sọ. Chẩn đoán căn nguyên phải dựa vào kết quả nhuộm soi vi khuẩn trên kính hiển vi và cấy dịch não tuỷ.
Bệnh cần chẩn đoán phân biệt với một số bệnh khác như: viêm màng não hoặc viêm não do virut, dựa vào dịch não tuỷ trong, số lượng bạch cầu thường dưới 500/ml trong đó bạch cầu lympho chiếm ưu thế, protein tăng dưới 1g/l. Bệnh viêm màng não do lao thì bệnh nhân có tiếp xúc nguồn lao; chụp phim Xquang phổi thấy có tổn thương lao; dịch não tuỷ trong hoặc màu vàng chanh, tế bào từ 300 - 500/ml, protein trên 1g/l. Nếu sau 14 ngày điều trị kháng sinh thông thường (không phải kháng sinh chống lao ) không hiệu quả cần xem xét có viêm màng não do lao hay không.
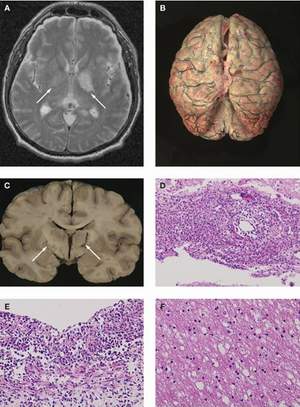 Tổn thương viêm màng não do phế cầu. |
Các phương pháp điều trị viêm màng não mủ
Trong thời gian chưa có kết quả nhuộm soi trên kính hiển vi kính và cấy dịch não tuỷ, nên dùng liệu pháp kháng sinh theo kinh nghiệm: đối với trẻ từ 0 - 4 tuần thì dùng ampixillin phối hợp với aminoglycoside hoặc claforan. Trẻ từ 4 - 12 tuần nên dùng cephalosporin thế hệ thứ 3. Trẻ từ 3 tháng - 18 tuổi sử dụng thuốc cmpixilin phối hợp với chloramphenicol hoặc cephalosporin thế hệ thứ 3. Việc lựa chọn thuốc cephalosporin thế hệ thứ 3 có thể dùng: claforan, rocephin, fortum… khi bệnh nhân có dấu hiệu nặng như hôn mê, co giật nhiều, vào viện sau 3 ngày bị bệnh, đã điều trị nhiều kháng sinh và có bệnh toàn thân. Khi có kết quả nhuộm soi trên kính hiển vi thì cần điều chỉnh kháng sinh cho phù hợp với từng loại vi khuẩn. Khi đã có kết quả cấy dịch não tuỷ thì thay đổi kháng sinh theo kháng sinh đồ. Tuy nhiên nếu sau 48 - 72 giờ điều trị mà các triệu chứng lâm sàng không cải thiện thì cần phải xét nghiệm lại dịch não tuỷ để quyết định thay đổi kháng sinh điều trị thích hợp hơn.
Thời gian điều trị trung bình đối với não mô cầu là 7 ngày; đối với vi khuẩn H.influenzae từ 7 - 10 ngày; phế cầu từ 10 - 14 ngày; trực khuẩn ái khí gram âm phải kéo dài thời gian điều trị tới 3 tuần. Trên thực tế thời gian điều trị có thể thay đổi theo mức độ thuyên giảm của bệnh.
Thuốc điều trị kết hợp có thể dùng là thuốc chống viêm, thuốc chống phù não, thuốc phòng co giật. Chú ý chế độ chăm sóc và dinh dưỡng: nếu bệnh nhân có hôn mê nên để nằm nghiêng một bên tránh ứ đọng đờm dãi và cho ăn qua sonde. Cho bệnh nhân xuất viện khi đã điều trị kháng sinh đủ thời gian và bệnh nhân hết sốt ít nhất 3 ngày trở lên.
ThS. Nguyễn Thế Minh

