1. Nguy kịch vì tự ý điều trị suy thận mạn tại nhà
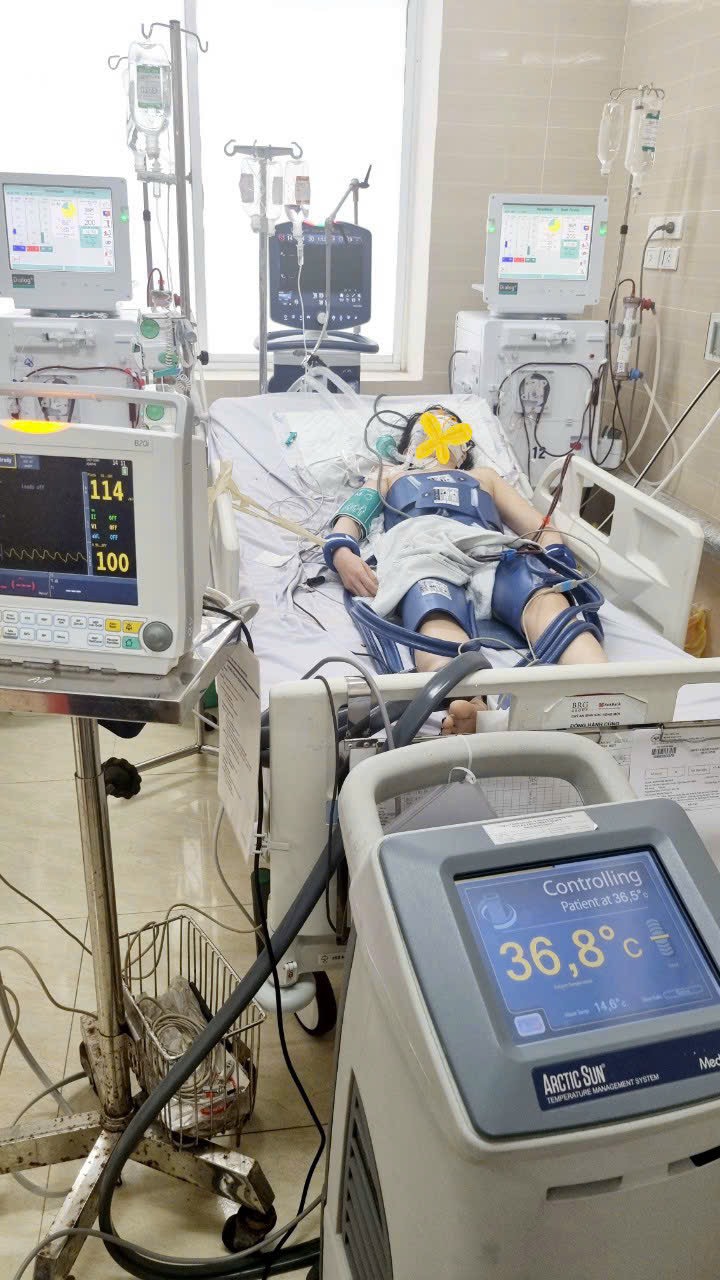
Hình ảnh người bệnh suy thận do bệnh viện cung cấp.
Vừa qua, Khoa Nội Thận Khớp, Bệnh viện 19-8 vừa tiếp nhận một trường hợp nữ bệnh nhân 45 tuổi, tại Lạng Sơn nhập viện trong tình trạng yếu mệt, khó thở nhiều.
Được biết, trước đó 2 tháng, bệnh nhân đã được chẩn đoán mắc suy thận mạn giai đoạn 5 và có chỉ định chạy thận nhân tạo. Tuy nhiên, người nhà bệnh nhân không đồng ý nên đưa về nhà tự điều trị bằng thuốc nam không rõ nguồn gốc.
BSCKII Trịnh Hùng, Phó Trưởng khoa Nội Thận Khớp, Bệnh viện 19-8 cho biết, đối với người bệnh suy thận ở giai đoạn 5, hai thận của bệnh nhân đã gần như mất chức năng hoàn toàn.
Các triệu chứng của suy thận mạn giai đoạn cuối đã rất điển hình như: Phù, tiểu ít, buồn nôn, nôn, khó thở, hoa mắt chóng mặt, huyết áp tăng cao… Mặc dù đã có chỉ định chạy thận nhân tạo nhưng người nhà bệnh nhân lại không đồng ý, điều này gây nguy hiểm nghiêm trọng tới tính mạng của người bệnh.
Đây là giai đoạn cuối của bệnh thận mạn tính. Nếu không được lọc máu hoặc ghép thận thì diễn biến bệnh sẽ càng nặng và hậu quả cuối cùng dẫn đến tử vong, BSCKII Trịnh Hùng nói thêm.
2. Một số lưu ý trong điều trị suy thận mạn
Mỗi giai đoạn của suy thận mạn tùy thuộc vào mức lọc cầu thận mà lựa chọn thuốc điều trị phù hợp. Chính vì vậy, người bệnh cần tuân thủ chặt chẽ phác đồ điều trị của bác sĩ; không tự ý sử dụng các thuốc điều trị suy thận, cũng như các bệnh lý khác khi chưa có ý kiến của bác sĩ chuyên khoa... để tránh tăng thêm gánh nặng cho thận hoặc ngộ độc thuốc do quá liều.
BSCKII Trịnh Hùng, Phó Trưởng khoa Nội Thận Khớp, Bệnh viện 19-8 lưu ý trong điều trị suy thận mạn.
2.1 Dùng thuốc trong điều trị suy thận mạn
Suy thận mạn là một bệnh lý không thể chữa khỏi hoàn toàn. Tùy thuộc vào nguyên nhân, giai đoạn và diễn biến bệnh mà lựa chọn các thuốc điều trị phù hợp với mục tiêu làm chậm hoặc ngăn ngừa tiến triển bệnh hoặc hạn chế các biến chứng của bệnh.
Hiện nay, có nhiều nhóm thuốc có thể được lựa chọn sử dụng cho người bệnh để kiểm soát bệnh bao gồm:
- Thuốc ức chế men chuyển (ACE) hoặc thuốc chẹn thụ thể angiotensin II (ARB): Có tác dụng hạ huyết áp, cải thiện tình trạng suy tim, đồng thời giảm được microalbumin niệu, đặc biệt là khi bệnh nhân mắc kèm đái tháo đường có tiểu đạm. Tác dụng phụ thường gặp của ACE là ho khan và tăng kali máu, nếu bệnh nhân có tiểu ít và kali máu cao, thì cần chuyển sang các nhóm thuốc khác như chẹn kênh calci (amlodipin, adalat LA).
Ngoài ra, có thể sử dụng các thuốc hạ áp nhóm ARB cũng có tác dụng tương tự như nhóm ACE nhưng ít gây ho cho bệnh nhân và có 1 số thuốc không cần chỉnh liều ở bệnh nhân suy thận như irbesartan.../p>
- Thuốc statin: Statin cũng có thể sử dụng ở bệnh nhân bị suy thận mạn với tác dụng hạ nồng độ cholesterol và triglycerid trong máu, hạn chế nguy cơ xơ vữa động mạch và giảm các biến cố bệnh tim mạch như huyết khối, nhồi máu cơ tim, đột quỵ. Tuy nhiên thuốc có thể gây tác dụng không mong muốn như nhức đầu, táo bón, tiêu chảy, phát ban, đau cơ, buồn nôn, nôn… Ngoài ra, cần chỉnh liều tùy theo mức lọc cầu thận.
Một số thuốc nhóm này thường được dùng như các statin tác dụng ngắn (lovastatin, pravastatin...) nên sử dụng vào buổi tối; các statin tác dụng dài (atorvastatin, rosuvastatin...) có thể dùng sáng hoặc tối./p>
- Thuốc erythropoietin: Erythropoietin là một loại hormone được sản xuất bởi thận, đóng vai trò quan trọng trong quá trình kích thích tủy xương sản xuất hồng cầu. Khi thận suy giảm hoặc mất chức năng, hàm lượng hormone sản sinh giảm đi, kéo theo giảm số lượng tế bào hồng cầu mới. Điều này về lâu dài sẽ dẫn đến biến chứng thiếu máu ở người bệnh suy thận mạn.
Do đó, bác sĩ có thể chỉ định thuốc erythropoietin cho người bệnh để giúp khôi phục số lượng hồng cầu cần thiết, nhờ đó giảm các triệu chứng thiếu máu./p>
Đây là thuốc tiêm nên người bệnh có thể thấy đau xung quanh vị trí tiêm hoặc gặp một số tác dụng phụ như sốt, chóng mặt, buồn nôn, tăng huyết áp tạm thời sau khi dùng thuốc. Cần lưu ý, người bệnh không tự ý mua thuốc về tiêm mà cần được thăm khám và chỉ định bởi các bác sĩ thận học do liều dùng sẽ thay đổi tùy theo giai đoạn, kết quả xét nghiệm và sự đáp ứng điều trị.
Có nhiều nhóm thuốc có thể sử dụng để điều trị thiếu máu ở bệnh nhân suy thận mạn như erythropoietin alpha (eprex, epokine...), erythropoietin beta (recormon, betahema...) hoặc thuốc tác dụng kéo dài như mircera.

Thuốc điều trị suy thận cần được sử dụng đúng chỉ định của bác sĩ.
- Thuốc phosphate-binder và calcimimetics: Thuốc thường được dùng cho bệnh nhân suy thận mạn giai đoạn cuối. Do cường cận giáp thứ phát làm tăng nồng độ phospho, giảm calci dẫn đến người bệnh có biểu hiện đau xương, chuột rút, ngứa đồng thời thúc đẩy quá trình suy tim, vôi hóa mạch máu... Khi đó nhóm thuốc này có tác dụng giảm hàm lượng phospho trong máu. Người bệnh cần dùng thuốc trước khi ăn để hạn chế lượng phospho hấp thu từ thực phẩm, từ đó kiểm soát tốt nồng độ phospho trong máu.
Người bệnh khi dùng thuốc có thể gặp tác dụng phụ như chán ăn, đầy bụng, tiêu chảy, táo bón, mệt mỏi, buồn nôn, nôn…
Một số thuốc nhóm này có thể sử dụng như: niacin, calcium acetat, sevelamer, cinacalcet.../p>
- Thuốc lợi tiểu: Thuốc lợi tiểu được sử dụng để đào thải phần nào lượng nước và muối dư thừa ra khỏi cơ thể, giúp giảm phù và hạ huyết áp, cải thiện tình trạng suy tim. Tương tự nhiều loại thuốc điều trị khác, đôi khi việc dùng thuốc lợi tiểu cũng có thể kéo theo một vài vấn đề ngoài ý muốn như chóng mặt, nhức đầu, chuột rút. Người bệnh không tự ý sử dụng các thuốc lợi tiểu do nguy cơ rối loạn điện giải có thể dẫn đến rối loạn nhịp tim.
Các thuốc lợi tiểu có thể sử dụng nhưng cần theo dõi nồng độ điện giải như thuốc lợi tiểu quai (furosemid) hay thuốc lợi tiểu kháng aldosteron (verospiron) hoặc viên phối hợp cả 2 nhóm trên.Trong điều trị suy thận mạn, nhóm lợi tiểu quai thường được sử dụng nhiều hơn.
2.2 Lọc máu
Lọc máu ngoài cơ thể là phương pháp điều trị thay thế thận suy bao gồm chạy thận nhân tạo và lọc màng bụng cho bệnh nhân suy thận mạn đã tiến đến giai đoạn 5 (giai đoạn cuối). Mỗi phương pháp đều có những ưu nhược điểm riêng, bác sĩ sẽ có chỉ định phù hợp cho từng bệnh nhân.
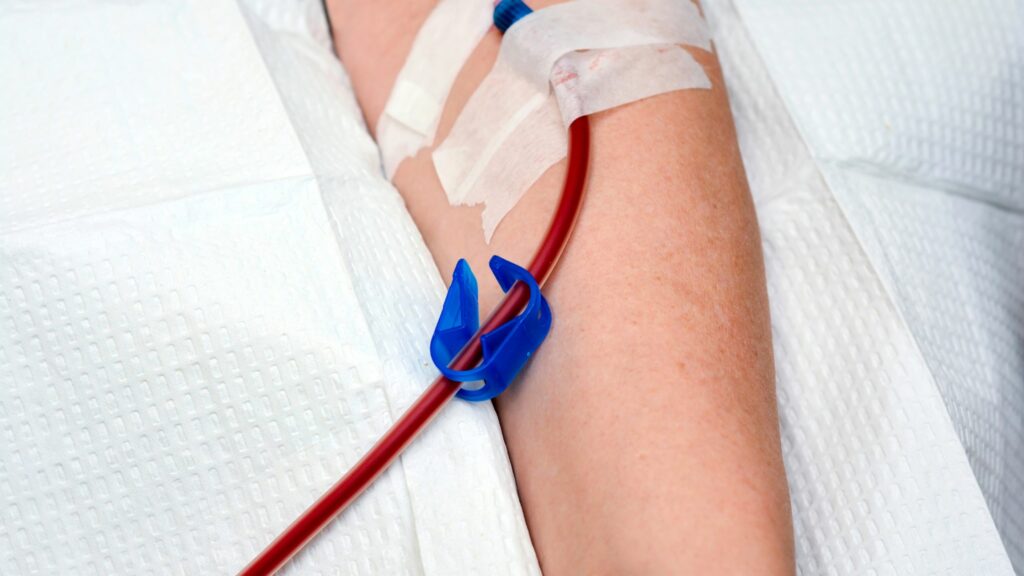
Lọc máu ngoài cơ thể là phương pháp điều trị thay thế thận suy bao gồm chạy thận nhân tạo và lọc màng bụng cho bệnh nhân suy thận mạn đã tiến đến giai đoạn cuối.
2.3 Ghép thận
Hiện nay, ghép thận là phương pháp điều trị tốt nhất đối với các bệnh nhân suy thận mạn giai đoạn cuối. Bệnh nhân sau ghép thận có thể khôi phục chức năng thận gần như hoàn toàn. Tuy nhiên, người bệnh sẽ phải dùng thuốc chống thải ghép suốt đời để đảm bảo hệ miễn dịch không đào thải thận mới và bảo vệ sức khỏe tổng thể.
3. Cảnh báo của bác sĩ với người bệnh suy thận mạn
BSCKII Trịnh Hùng cho hay, đối với người bệnh một phần do kiến thức y học chưa đầy đủ, do điều kiện kinh tế không có khả năng chi trả các đơn thuốc điều trị kéo dài, và một phần do nghe các lời khuyên truyền miệng và tâm lý có bệnh thì nghe đâu chữa đó... Chính vì vậy, nhiều người mắc bệnh thận mạn có xu hướng chỉ sử dụng thuốc nam.
Tuy nhiên, thuốc y học cổ truyền cũng như thuốc tây mỗi thành phần hóa học có tác dụng đối với từng nguyên nhân, từng giai đoạn bệnh khác nhau; có thể ở giai đoạn này, nguyên nhân này sẽ có tác dụng nhưng ở giai đoạn khác, nguyên nhân khác lại phản tác dụng. Trong khi suy thận mạn là tổn thương đồng thời nhiều hệ cơ quan khác nhau như huyết học, tim mạch, tiêu hóa, thần kinh, cơ xương khớp.
Vì vậy, điều trị suy thận mạn là tổng hợp của nhiều yếu tố, nên có nhiều trường hợp sau khi điều trị thuốc nam thường quay trở lại bệnh viện cấp cứu trong tình trạng bệnh diễn biến nặng, nhiều biến chứng. Phần nhiều các trường hợp này tiên lượng thường xấu do tổn thương thận không hồi phục, thậm chí mất chức năng hoàn toàn phải phụ thuộc vào lọc máu ngoài cơ thể.
Bệnh nhân khi bị suy thận mạn cần tuân thủ chế độ ăn uống sinh hoạt, phác đồ điều trị thuốc đồng thời thường xuyên tái khám định kỳ để theo dõi xét nghiệm, điều chỉnh thuốc và lập kế hoạch điều trị phù hợp với từng giai đoạn.Trường hợp người bệnh muốn thay đổi phác đồ điều trị hoặc sử dụng thêm các phương pháp điều trị khác nên tham khảo ý kiến tư vấn của các bác sĩ chuyên khoa trước khi thực hiện.
Mời bạn đọc xem tiếp video:
Chứng Thận Hư Thận Yếu – Hiểu Đúng Bệnh, Chữa Đúng Cách | SKĐS