1. Bệnh đái tháo đường nguy hiểm thế nào?
Bệnh đái tháo đường là một bệnh rối loạn chuyển hóa mãn tính trong đó cơ thể không thể điều chỉnh thích hợp lượng đường (glucose) trong máu, do độ nhạy kém với insulin hoặc do tuyến tụy sản xuất insulin không đủ.
Chẩn đoán bệnh đái tháo đường được thực hiện khi glucose huyết tương lúc đói (FPG) ≥ 126 mg/dL (7,0 mmol/L) trong 2 lần xét nghiệm, trong đó nhịn ăn có nghĩa là không nạp calo trong ít nhất 8 giờ.
Các yếu tố nguy cơ khởi phát bệnh đái tháo đường có thể bao gồm:
- Tiền sử gia đình có người bị đái tháo đường
- Béo phì
- Ít vận động
- Tuổi tác
- Tiền sử bệnh đái tháo đường thai kỳ...

Bệnh đái tháo đường không được điều trị gây nhiều biến chứng nguy hiểm tính mạng.
2. Một số thuốc thường dùng để điều trị đái tháo đường
- Metformin được sử dụng cùng với chế độ ăn kiêng để giảm lượng đường trong máu cao ở bệnh nhân đái tháo đường type 2. Metformin giảm lượng glucose được hấp thụ từ ruột, giảm lượng glucose được tạo ra ở gan và cải thiện độ nhạy insulin.
- Sulfonylurea là thuốc được sử dụng để kiểm soát bệnh đái tháo đường type 2. Thuốc hoạt động bằng cách kích thích các tế bào beta của tuyến tụy sản xuất insulin, do đó làm giảm lượng đường trong máu.
- Insulin là một loại hormone được tạo ra bởi các tế bào beta trong tuyến tụy. Khi chúng ta ăn, insulin được giải phóng vào máu, giúp chuyển glucose vào các tế bào để sử dụng làm năng lượng.
Với bệnh đái tháo đường type 1, cơ thể sản xuất ít hoặc không sản xuất insulin, do các tế bào sản xuất insulin đã bị phá hủy bởi phản ứng tự miễn dịch trong cơ thể. Cần thay thế insulin bằng cách tiêm hàng ngày.
Với bệnh đái tháo đường type 2, cơ thể không sử dụng hiệu quả insulin. Người bệnh có thể điều chỉnh chế độ ăn, kết hợp với tập luyện và dùng thuốc uống hoặc insulin khi cần thiết.
- Pramlintid chất tổng hợp hormone amylin, một hormone đồng tiết cùng với insulin từ tế bào beta tuyến tuỵ. Thuốc được tiêm dưới da để giảm lượng đường trong máu ở bệnh nhân đái tháo đường cả type 1 và type 2.
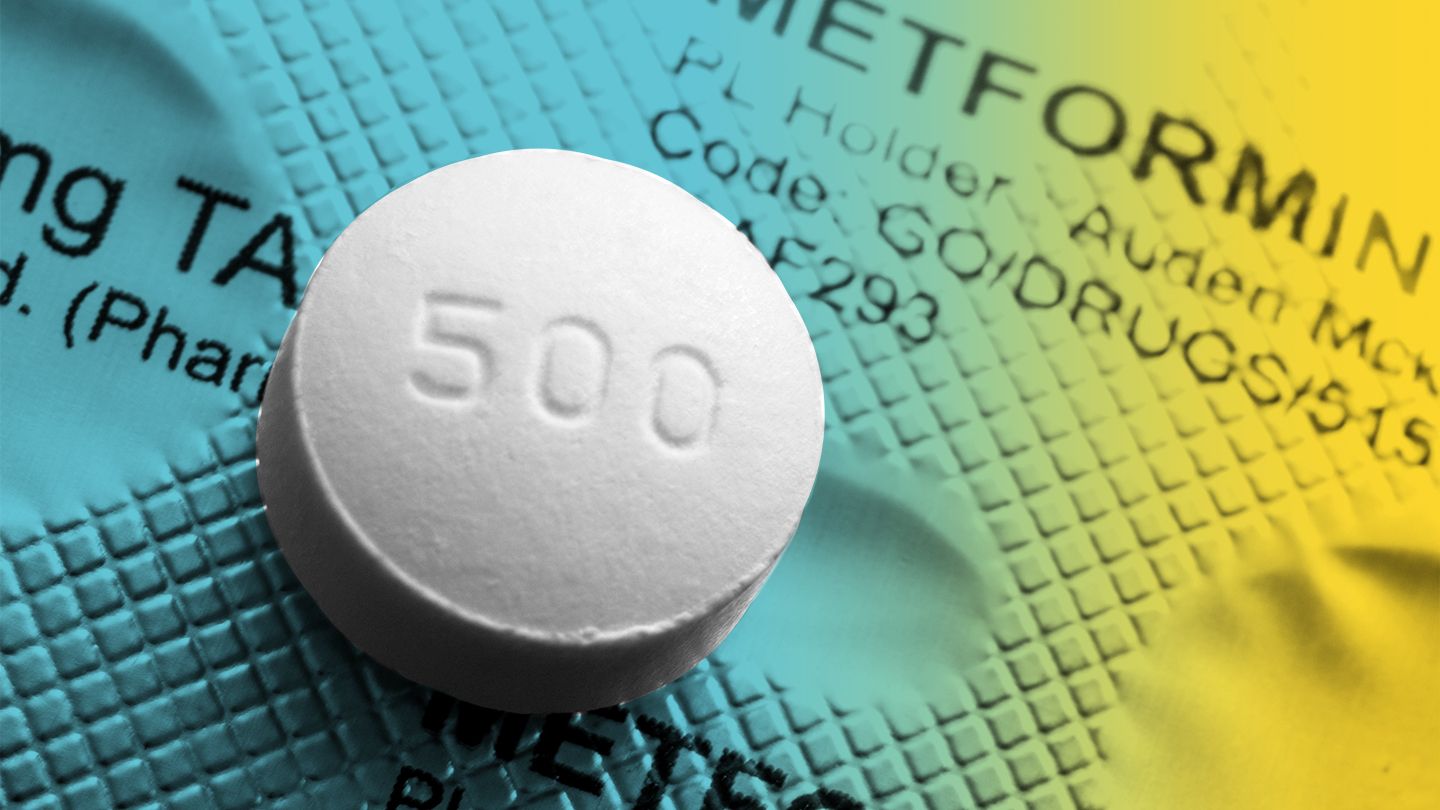
Thuốc giúp kiểm soát lượng đường trong máu nhưng cần sử dụng dưới sự giám sát của nhân viên y tế.
3. Làm thế nào để dùng thuốc trị đái tháo đường an toàn?
- Chỉ dùng thuốc theo sự chỉ định và dưới sự giám sát của bác sĩ. Không tự ý sử dụng hoặc theo mách bảo, theo đơn thuốc của người khác.
- Không dùng nhiều hơn hoặc ít hơn liều lượng được bác sĩ chỉ định.
- Uống thuốc vào cùng một thời điểm trong ngày.
- Nếu lỡ quên uống thuốc, hãy uống càng sớm càng tốt. Nếu đã sát thời gian uống liều tiếp theo không dùng liều đã quên và không tăng gấp đôi liều.
- Thông báo với bác sĩ hoặc dược sĩ trước khi dùng bất kỳ loại thuốc nào khác, kể cả thuốc mua không kê đơn... để tránh các tương tác thuốc bất lợi.
- Các tác dụng phụ sẽ phụ thuộc vào loại thuốc đang dùng, có thể bao gồm: Giảm cân hoặc tăng cân, đầy hơi, tiêu chảy... Nếu gặp bất kỳ tác dụng phụ hoặc phản ứng nghiêm trọng nào, cần thông báo với bác sĩ điều trị ngay lập tức.
4. Khi bị ốm có nên ngừng dùng thuốc?
Bệnh tật (nhiễm trùng) cũng như các vấn đề tâm lý (căng thẳng) có thể làm tăng lượng đường trong máu lên mức cao nguy hiểm. Điều này là do glucose sẽ được giải phóng vào máu nhiều hơn ngay cả khi không ăn hoặc ăn ít hơn bình thường, vì đây là một phần của cơ chế bảo vệ cơ thể để chống lại bệnh tật.
Điều quan trọng là phải giữ cho lượng đường trong máu càng gần mục tiêu càng tốt. Người bệnh vẫn phải tiếp tục dùng thuốc điều trị, ngay cả khi không muốn ăn.
Trong trường hợp uống thuốc vẫn không kiểm soát được đường máu, cần thông báo cho bác sĩ điều trị biết để điều chỉnh liều và thuốc phù hợp.
Mời xem thêm video đang được quan tâm:
10 Lợi ích sức khỏe tuyệt vời của tỏi ngâm mật ong