Thời gian gần đây, một số trường hợp nhiễm Human Papilloma Virus (HPV) gây khởi phát bệnh vẩy nến muộn cũng đã được ghi nhận. Nhiễm Chikungunya, HIV/AIDS, nhiễm CMV kéo dài và nhiễm virut Varicella Zoster cũng đã được báo cáo như là những yếu tố gây kích hoạt hoặc là những yếu tố làm trầm trọng thêm tình trạng bệnh vẩy nến.
Mối liên quan giữa nhiễm khuẩn làm trầm trọng thêm tình trạng bệnh vẩy nến có lẽ được chứng tỏ rõ rệt nhất trong bệnh vẩy nến thể giọt, có nhiều báo cáo cho thấy rằng tình trạng nặng cấp tính của vẩy nến giọt ở đa số bệnh nhân xuất hiện sau khi bị nhiễm khuẩn Streptococcus nhóm A. Nhiễm Streptococcus Pyogens cũng gây nên tình trạng tương tự.
Giáo sư, Tiến sĩ, Bác sĩ Michael Tirant tư vấn miễn phí cho bệnh nhân vẩy nến.
Bệnh vẩy nến thể giọt là một dạng cấp tính riêng biệt của bệnh vẩy nến, thường xảy ra ở trẻ em và lứa tuổi thanh niên. Sự liên quan giữa bệnh vẩy nến thể giọt và Streptococcus Pyogenes về mặt y khoa đã được công nhận, tuy nhiên cơ chế chính xác vẫn chưa được rõ ràng. Yếu tố kích hoạt do Streptococcus và cơ sở gen di truyền của bệnh vẩy nến gợi ý rằng bệnh nhân vẩy nến có thể biểu lộ một sự nhạy cảm đặc biệt được xác định bởi gen di truyền đối khi nhiễm Streptopcoccus.
Nhiễm Streptococcus đã được tìm thấy đặc biệt ở nhóm bệnh nhân vẩy nến có gien di truyền. Lên tới 45% trường hợp vẩy nến giọt, viêm hầu họng và nhiễm trùng hô hấp là yếu tố kích hoạt phổ biến nhất đã được ghi nhận. Những nghiên cứu gần đây phát hiện ra rằng việc liên tục nhiễm Streptococcus, Staphylococcus trên cận lâm sàng có thể làm tái phát bệnh vẩy nến giọt cấp tính, mà còn làm bùng phát thể giọt thành thể mảng mãn tính vì có tới 70% bệnh nhân vẩy nến thể giọt tiếp tục phát triển thành bệnh thể mảng mãn tính.
Sự kích hoạt tế bào T được xem như là một yếu tố quan trọng trong sinh bệnh học của bệnh vẩy nến vì những nghiên cứu trong phòng thí nghiệm cho thấy rằng số tế bào T được phân lập từ da của bệnh nhân vẩy nến có khả năng kích thích sự tăng sinh tế bào sừng. Các siêu kháng nguyên, bao gồm một nhóm protein virut hay vi khuẩn có thể gắn trực tiếp vào phức hợp tương hợp mô chính (MHC) loại II và thành phần Vβ của thụ thể tế bào T, và gây ra kích hoạt tế bào T. Gần đây, nhiều sự chú ý đã nhắm vào vai trò của siêu kháng nguyên như là những yếu tố kích hoạt trong sinh bệnh học của bệnh vẩy nến. Siêu kháng nguyên được tạo bởi Staphylococcus Aureus là một trong những độc tố gây chết người mạnh nhất. Độc tố của nhóm chủ yếu này gây ra một đáp ứng miễn dịch tế bào quá mức dẫn đến sốc do độc tố.
Một số ví dụ của siêu kháng nguyên Staphylococcus là Staphylococcus Enterotoxin A,B và C (SEA, SEB, SEC), Toxic shock syndrome toxin-1 (TSST-1) và exfoliative toxin (ET). Siêu kháng nguyên Staphylococcus (SAg’s) đóng một vai trò trong sinh bệnh học của căn bệnh viêm da. Mức độ trầm trọng của bệnh vẩy nến có tương quan rõ rệt với sự sản xuất Enterotoxin của những chuỗi S.Aureus được phân lập.
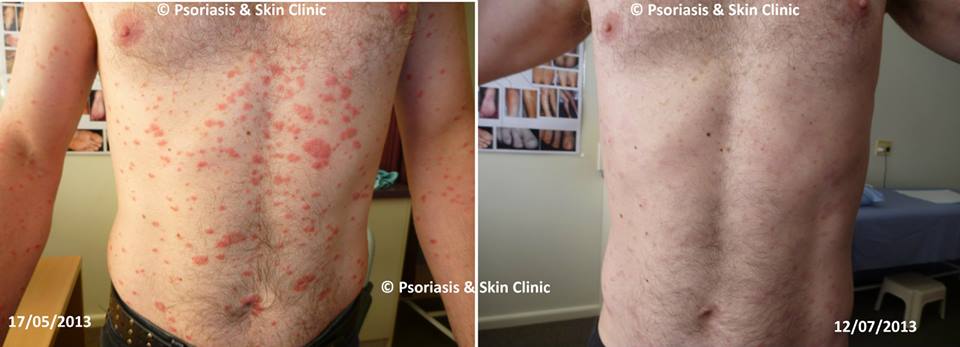
Điều trị bệnh vẩy nến thể giọt bằng phương pháp Dr Michaels trong 8 tuần.
Viêm da quanh hậu môn nhiễm trùng thực ra là một nhóm bệnh khác nhau mà đặc trưng bởi viêm hậu môn và/hoặc quanh hậu môn ở trẻ em và hiếm khi ở người lớn. Viêm da quanh hậu môn do Streptococcus (PSD) thường xảy ra ở trẻ em giữa 6 tháng tuổi và 10 tuổi và ảnh hưởng trên bé trai nhiều hơn bé gái. Mặc dù hiếm gặp, PSD cũng đã được báo cáo như trường hợp gây bởi Strep. Aureus. Trong một nghiên cứu, tần suất được báo cáo thay đổi từ 1/128 đến 1/2000 bệnh nhân nhi đến khám ngoại trú. Dấu hiệu và triệu chứng trong nghiên cứu này bao gồm viêm da quanh hậu môn (90%), ngứa quanh hậu môn (78%), đau trực tràng (52%) và phân có vết máu (35%). Sự lây lan trong gia đình đã được báo cáo trong 50% các trường hợp. Trẻ em bị viêm hầu họng do Streptococcus. có một tỷ lệ mang trùng ở hậu môn là 6%. PSD sau 24-48 giờ bị viêm hầu họng cấp không sốt. Một số trường hợp viêm da quanh hậu môn do Streptococcus ở trẻ em có liên quan với vảy nến thể giọt.
Một nghiên cứu được xuất bản năm 2014 đã kết luận rằng siêu kháng nguyên và độc tố từ nấm Candida có thể đóng những vai trò khác nhau trong việc làm trầm trọng và kéo dài bệnh vẩy nến. 60% bệnh nhân vẩy nến xét nghiệm Candida dương tính so với 20% của nhóm đối chứng trong thử nghiệm ở miệng và 15% bệnh nhân vẩy nến có kết quả dương tính so với 4% của nhóm đối chứng trong thử nghiệm ở da. Sự liên quan giữa sự trầm trọng của vẩy nến và sự khu trú Candida Albicans ở da và/ hoặc ở ruột đã được khẳng định hơn nữa trong một nghiên cứu khác vào năm 2015.
Vai trò của nhóm Malassezia trong vẩy nến vẫn chưa được xác định, nhưng nhiều báo cáo đã kết hợp những nấm men ưa mỡ này với sự phát triển của sang thương da trong bệnh vẩy nến, nấm men ưa mỡ Malassezia Furfur đã được báo cáo làm nặng thêm vẩy nến da đầu.
Người ta tìm thấy rằng khi những mảnh tế bào Malassezia được bôi lên da của bệnh nhân vẩy nến, nó gây ra những mảng vẩy nến mới. Các nghiên cứu cũng đã báo cáo rằng có một sự tương quan có ý nghĩa quan trọng giữa sự hiện diện của nấm Malassezia và mức độ trầm trọng của những kích thích da trong những mảng vẩy nến hiện có.
Những phát hiện này gợi ý rằng có nhiều cơ chế mà qua đó nấm Malassezia đóng góp làm nặng thêm vẩy nến, nhưng vẫn còn chưa rõ liệu những vi sinh vật này có thể khởi đầu sự phát triển của sang thương vẩy nến hay không. Vẩy nến cũng được biết có thành phần di truyền mạnh. Do đó, các nhà khoa học đã nghiên cứu phản ứng miễn dịch ở bệnh nhân vẩy nến. Kết quả cho thấy rằng những bệnh nhân này có đáp ứng miễn dịch với cả nấm Malassezia và protein có nguồn gốc từ chúng. Tế bào T phản ứng với nấm đã được phân lập từ sang thương da và kết quả cho thấy rằng kháng thể kháng nấm đã hiện diện trong huyết thanh lấy từ bệnh nhân vẩy nến, nhưng không hiện diện ở những đối tượng thuộc nhóm đối chứng.
(Theo drmichaels.vn)
| Hệ thống phòng khám chuyên khoa Dr Michaels Psoriasis & Skin Clinic tại 87 Trần Não – quận 2, thành phố Hồ Chí Minh và 114A Mai Hắc Đế, Hà Nội áp dụng phương pháp Dr Michaels sử dụng các loại thảo dược để điều trị các bệnh vảy nến, bệnh viêm da cơ địa và nhiều bệnh da liễu khác. Phòng khám được áp dụng theo tiêu chuẩn, phác đồ tương tự các phòng khám chuyên khoa Dr Michaels tại Úc, châu Âu với nguồn thảo dược được sản xuất, nhập khẩu từ Úc. Phương pháp Dr Michaels do Giáo sư – Tiến sĩ - Bác sĩ Michael Tirant (người Úc) phát triển hơn 30 năm qua và được thừa nhận rộng rãi để điều trị căn bệnh vảy nến, viêm da cơ địa và nhiều bệnh da liễu khác. Nhiều thử nghiệm lâm sàng cũng như các nghiên cứu đánh giá y học tại nhiều nước châu Âu đã chứng minh giải pháp Dr Michaels đạt hiệu quả cao, an toàn và không có tác dụng phụ. Phương pháp này cũng được đánh giá là an toàn cho trẻ em và phụ nữ có thai. |
TÀI LIÊU THAM KHẢO
- Jain SP, Gulhane S, Pandey N, Bisne E. Human papilloma virus infection and psoriasis: Did human papilloma virus infection trigger psoriasis?. Indian J Sex Transm Dis 2015;36:201-3
- Shinichi Imafuku, Reiko Naito, Juichiro Nakayama; Possible association of hepatitis C virus infection with late-onset psoriasis: a hospital-based observational study. ; J Dermatol 2013 Oct 21;40(10):813-8. Epub 2013 Aug 21.
- Mohamed A.E. et al.; Psoriasis; a new marker for Hepatitis C among Egyptian Patients; Int.J.Curr.Microbiol.App.Sci (2015) 4(6): 761-767
- Ahmad QM, Sameem F, Shah IH. Prevalence of hepatotrophic viruses b&c in psoriasis -A study from kashmir. Indian J Dermatol 2005;50:200-2
- Zakaria Mahran and Tarek M. Emran. Prevalence of hepatitis C virus infection in patients with chronic plaque Psoriasis in Damietta Governorate. J Am Sci 2015;11(7):130-133
- Failla V. et al; Childhood Herpes Zoster-Triggered Guttate Psoriasis; The Open Dermatology Journal, 2012, Volume 6
- Sigurdardottir S. L. et al.; The association of sore throat and psoriasis might be explained by histologically distinctive tonsils and increased expression of skin-homing molecules by tonsil T cells; British Society for Immunology, Clinical and Experimental Immunology, 174: 139–151
- Bartenjev I. et al.; Subclinical Microbial Infection in Patients with Chronic Plaque Psoriasis; Acta Derm Venereol 2000; Suppl 211: 17-18.
- Leung D.Y.M., et al; Evidence for a Streptococcal Superantigen-driven Process in Acute Guttate Psoriasis; The Journal of Clinical Investigation, Inc. Volume 96, November 1995, 2106-2112
- Weisenseel P. et al.; Streptococcal infection distinguishes different types of psoriasis; Downloaded from http://jmg.bmj.com/ on February 7, 2016 – Published by group.bmj.com
- Atefi et al.; The Rise of Staphylococcal Super Antigens in Psoriatic Patients: A Case-Control Study; Jundishapur J Microbiol. 2014 May; 7(5): e9912.
- Taheri Sarvtin,et al.; Evaluation of candidal colonization and specific humoral responses against Candida albicans in patients with International Journal of Dermatology. Dec2014,Vol.53Issue12, pe555-e560. 6p.
- Fakhrozaman Pezeshkpoor et al.; Prevalence of Candida in saliva and skin lesions of Psoriasis Vulgaris patients; Journal of Mycology Research. Vol 2, No 1, March 2015, Page 9-14
- Abbas Rasi, Nargess Pour-Heidari; Association between Plaque-Type Psoriasis and Perianal Streptococcal Cellulitis and Review of the Literature – Case Report; Arch Iran Med 2009; 12 (6): 591 – 594
- Prohić A.; Psoriasis and Malassezia Yeasts; www.interechopen.com; http://cdn.intechopen.com/pdfs-wm/32471.pdf
- Baroni A. et al.; Possible role of Malassezia furfur in psoriasis: modulation of TGF-b1, integrin, and HSP70 expression in human keratinocytes and in the skin of psoriasis-affected patients; J Cutan Pathol 2004: 31: 35–42
- Zomorodian et al.; Malassezia isolated from psoriasis patients; J Cutan Pathol 2008 doi: 10.1111/j.1600-0560.2007.00968.x
- Gomez-Moyano E, et al. Do Malassezia species play a role in exacerbation of scalp psoriasis?. Journal De Mycologie Médicale (2014), http://dx.doi.org/10.1016/j.mycmed.2013.10.007
- Hướng dẫn chẩn đoán và điều trị bệnh da liễu, số: 75/QĐ-BYT, 2015. 161-162

