Điều trị ung thư có thể gây khởi phát bệnh đái tháo đường
Các tế bào khối u né tránh sự nhận diện của hệ thống miễn dịch bằng cách điều chỉnh một số tác nhân làm cản trở tín hiệu của tế bào miễn dịch (quá trình này được gọi là chốt kiểm soát miễn dịch). Ví dụ, sự điều hòa của yếu tố PD-L1 dẫn đến tăng liên kết với thụ thể của nó (PD-1) trên tế bào T của hệ thống miễn dịch, ức chế sự hoạt hóa tế bào T. Việc điều trị bằng các chất ức chế chốt kiểm soát miễn dịch có thể đảo ngược những tác động này, khôi phục khả năng giám sát của hệ thống miễn dịch và tiêu diệt tế bào khối u. Tuy nhiên, các loại thuốc chống ung thư này đi kèm với các tác dụng phụ tự miễn, bao gồm cả việc khởi phát bệnh đái tháo đường type 1.
Bệnh đái tháo đường type 1 là một bệnh tự miễn nghiêm trọng. Bệnh tiến triển khi mức insulin được sản xuất bởi các tiểu đảo Langerhans trong tuyến tụy giảm xuống dưới ngưỡng cần thiết, dẫn đến việc cơ thể không thể kiểm soát lượng đường trong máu. Những bệnh nhân này phụ thuộc vào liệu pháp insulin. Khi các tế bào sản xuất insulin bị mất hoàn toàn, việc kiểm soát lượng đường trong máu bị gặp nhiều khó khăn, dẫn đến các biến chứng lâm sàng, suy giảm chất lượng cuộc sống và tiên lượng xấu. Các chiến lược để phòng ngừa hoặc điều trị bệnh đái tháo đường type 1 hiện đang còn thiếu.
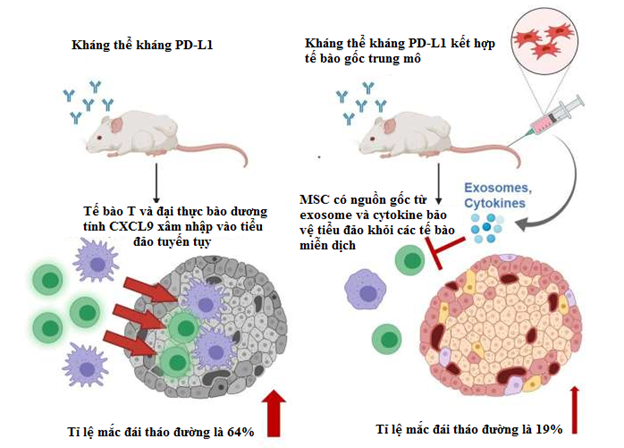
Tỷ lệ mắc bệnh đái tháo đường bằng liệu pháp miễn dịch ung thư có thể được giảm bớt bằng liệu pháp tế bào gốc trung mô.
Liệu pháp tế bào gốc trung mô giúp ngăn chặn đái tháo đường do thuốc gây ra
Giờ đây, các nhà nghiên cứu từ Đại học Osaka đã phát hiện ra rằng, liệu pháp tế bào gốc có thể bảo vệ khỏi những tác dụng phụ của việc điều trị ung thư bằng các chất ức chế chốt kiểm soát miễn dịch.
Liệu pháp tế bào gốc trung mô (MSC) là loại liệu pháp tế bào được sử dụng phổ biến nhất. Các tế bào gốc trung mô tiết ra các yếu tố góp phần tái tạo mô, hoạt tính chống xơ hóa và điều chỉnh các chức năng miễn dịch.
Các nhà nghiên cứu đã tìm hiểu ảnh hưởng của điều trị MSC toàn thân đến khả năng ngăn ngừa sự phát triển của bệnh đái tháo đường type 1 trên mô hình chuột. Đầu tiên, nhóm nghiên cứu gây ra bệnh đái tháo đường ở chuột bằng cách sử dụng kháng thể PD-L1 đơn dòng tinh khiết. Sau đó, tiêm MSC có nguồn gốc từ mỡ người và phân tích các tế bào miễn dịch trong dịch tiết tuyến tụy.
Kết quả cho thấy, sự ức chế tương tác giữa PD-1/PD-L1 với kháng thể kháng PD-L1 gây ra tỷ lệ mắc bệnh đái tháo đường là 64% ở chuột không được dùng MSC. Trong khi đó, tỷ lệ này ở chuột được tiêm MSC là 19%.
Sự ức chế tương tác PD-1/PD-L1 gây ra những thay đổi khác nhau trong hệ thống miễn dịch - đáng chú ý nhất là sự tích tụ lớn của các tế bào miễn dịch (đặc biệt là đại thực bào) trong các đảo Langerhans trong tuyến tụy, làm gián đoạn quá trình sản xuất insulin.
Điều này khẳng định, MSC đã ngăn chặn hiệu quả dòng tế bào miễn dịch này, do đó tránh được những tác động có hại đến tế bào tuyến tụy. Đồng thời, MSC có thể tiết ra các yếu tố (như exosomes) bảo vệ các tế bào tuyến tụy chống lại sự tấn công của hệ miễn dịch.
Phát hiện cho thấy rằng, cấy ghép MSC có thể ngăn ngừa tỷ lệ mắc bệnh đái tháo đường liên quan đến liệu pháp điều trị ung thư chốt kiểm soát miễn dịch. Đây có thể được coi là một liệu pháp tế bào bổ trợ mới trong điều trị ung thư.
Xem thêm video đang được quan tâm:
Điều trị COVID-19 kéo dài: Nghiên cứu liệu pháp tăng cường miễn dịch, cách tiếp cận mới.