Gánh nặng "thầm lặng" của căn bệnh tự miễn nguy hiểm
Lupus ban đỏ hệ thống được xem là một trong những bệnh tự miễn điển hình với đặc trưng hệ miễn dịch tấn công chính cơ thể người bệnh. Bệnh có thể ảnh hưởng đến nhiều cơ quan như da, khớp, thận, tim, phổi và hệ thần kinh, gây ra những biến chứng nghiêm trọng, thậm chí đe dọa tính mạng.
Theo thông tin tại chuỗi hội thảo khoa học với chủ đề "Kỷ nguyên mới trong điều trị Lupus ban đỏ hệ thống – Cá thể hóa điều trị và hướng tới lui bệnh với Anifrolumab" do Hội Thấp khớp học Việt Nam phối hợp với AstraZeneca Việt Nam tổ chức vừa diễn tại Hà Nội và TP. HCM cho biết, các nghiên cứu, lupus ban đỏ ảnh hưởng chủ yếu đến phụ nữ trong độ tuổi sinh sản, chiếm tới khoảng 90% tổng số ca mắc.
Đây là nhóm dân số đang trong giai đoạn lao động, sinh sản và phát triển sự nghiệp, vì vậy gánh nặng bệnh tật không chỉ dừng lại ở khía cạnh y tế mà còn kéo theo hệ lụy lớn về kinh tế, tâm lý và xã hội. Trên 70% người mắc lupus ban đỏ hệ thống có chất lượng sống kém và trung bình.

PGS.TS.BS Nguyễn Văn Hùng và các chuyên gia trao đổi, chia sẻ thông tin tại hội thảo.
Thực tế tại Việt Nam cho thấy, lupus không phải là bệnh hiếm gặp, song vẫn còn nhiều thách thức trong chẩn đoán và điều trị. Không ít bệnh nhân phải sống chung với các triệu chứng kéo dài như mệt mỏi, đau khớp, phát ban, rụng tóc… nhưng không được nhận diện đúng bệnh ngay từ đầu.
PGS.TS.BS Nguyễn Văn Hùng – Giám đốc Trung tâm Cơ xương khớp, Bệnh viện Bạch Mai cho biết lupus là bệnh có biểu hiện đa dạng, dễ nhầm lẫn với nhiều bệnh lý khác nên việc chẩn đoán sớm không đơn giản. Khi bệnh không được phát hiện kịp thời, nguy cơ tổn thương nội tạng, đặc biệt là thận, sẽ tăng cao, ảnh hưởng nghiêm trọng đến tiên lượng lâu dài.
Hệ quả của chẩn đoán, điều trị muộn
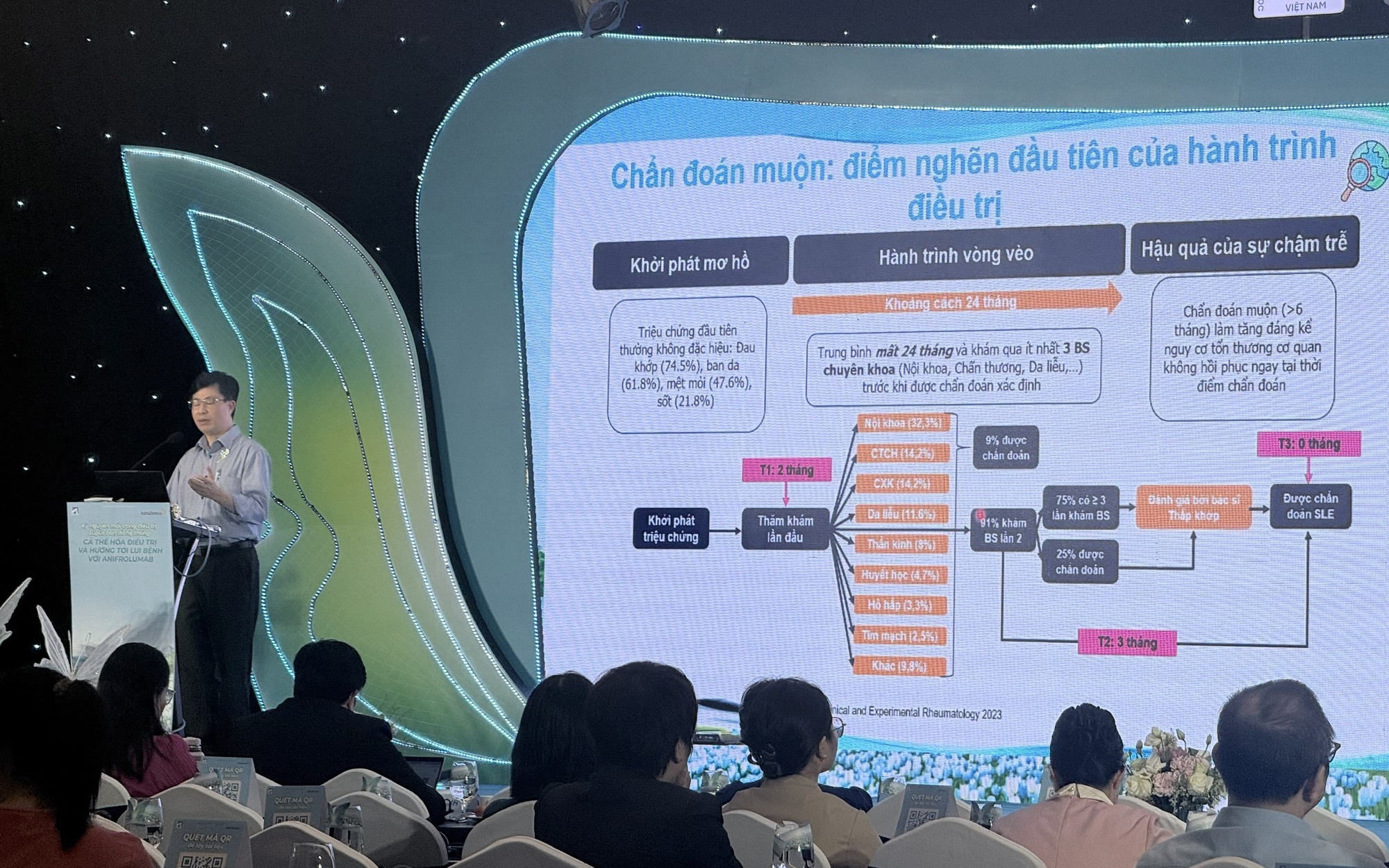
Một trong những thách thức lớn nhất hiện nay là khoảng trống trong chẩn đoán lupus ban đỏ. Trung bình, một bệnh nhân có thể mất từ 3–4 năm và phải đi qua 3–4 chuyên khoa khác nhau mới được chẩn đoán chính xác. Khoảng thời gian "mù mờ" này khiến nhiều trường hợp khi được xác định bệnh thì đã xuất hiện tổn thương đa cơ quan, đặc biệt là viêm thận lupus – biến chứng nặng nề nhất.
Chia sẻ tại hội thảo, PGS.TS.BS Nguyễn Văn Đĩnh – Giám đốc Trung tâm Dị ứng Miễn dịch Lâm sàng Vinmec Times City phân tích: lupus không chỉ là bệnh của da hay khớp, mà là bệnh hệ thống với cơ chế miễn dịch phức tạp. Việc chậm trễ trong chẩn đoán khiến bệnh âm thầm tiến triển, đến khi phát hiện thì đã có tổn thương nội tạng, làm giảm hiệu quả điều trị và tăng nguy cơ biến chứng.
Không chỉ dừng ở chẩn đoán muộn, việc điều trị lupus theo phương pháp truyền thống cũng đối mặt với nhiều hạn chế. Trong nhiều năm, Corticosteroids được sử dụng rộng rãi để kiểm soát viêm và hoạt động bệnh. Tuy nhiên, lạm dụng thuốc này kéo dài được ví như "con dao hai lưỡi".
Theo các chuyên gia, việc dùng Corticosteroids lâu dài có thể gây ra hàng loạt biến chứng nghiêm trọng như suy thận, loãng xương, hội chứng Cushing, tăng huyết áp, tiểu đường… Những tác dụng phụ này không chỉ làm giảm chất lượng sống mà còn khiến người bệnh rơi vào vòng xoáy bệnh tật kéo dài.
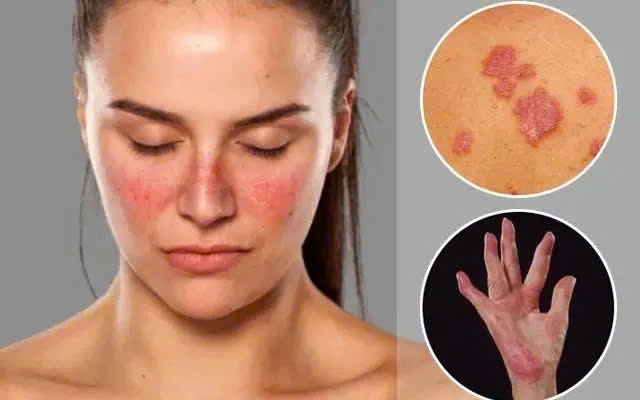
Hiện nay, xu hướng điều trị lupus ban đỏ hệ thống toàn cầu là chẩn đoán sớm và điều trị theo mục tiêu sớm nhằm kiểm soát bệnh và ngăn chặn tiến triển gây tổn thương nội tạng.
Xu hướng điều trị mới: Hướng tới lui bệnh và cá thể hóa
PGS.TS.BS Nguyễn Văn Đĩnh cho hay, hiện nay, xu hướng điều trị lupus ban đỏ hệ thống toàn cầu là chẩn đoán sớm và điều trị theo mục tiêu sớm nhằm kiểm soát bệnh và ngăn chặn tiến triển gây tổn thương nội tạng.
Các nghiên cứu cho thấy nếu bệnh nhân được kiểm soát sớm và tốt, tỷ lệ biến chứng nội tạng giảm rõ rệt. Bên cạnh đó, điều trị hiện nay cũng chú trọng cân bằng giữa lợi ích điều trị và độc tính của thuốc.
Điều trị truyền thống chủ yếu dựa vào corticosteroids và các thuốc ức chế miễn dịch. Tuy nhiên, đây là yếu tố nguy cơ làm gia tăng độc tính của thuốc và tăng tỷ lệ cộng dồn và tổn thương nội tạng trong quá trình dài. Điều này ảnh hưởng đáng kể đến chất lượng cuộc sống của bệnh nhân.
Do đó, chiến lược hiện nay hướng tới việc giảm gánh nặng bệnh tật; Cải thiện chất lượng cuộc sống cho bệnh nhân; Hạn chế tổn thương nội tạng lâu dài và nguy cơ tử vong.
Trên thế giới, điều trị lupus đang chứng kiến sự chuyển dịch mạnh mẽ từ cách tiếp cận truyền thống sang chiến lược Treat-to-Target (T2T). Đây là phương pháp đặt mục tiêu cụ thể cho từng bệnh nhân, hướng tới đạt được tình trạng lui bệnh (remission) hoặc hoạt động bệnh thấp.
Theo chiến lược này, bác sĩ sẽ theo dõi sát tình trạng bệnh và điều chỉnh phác đồ điều trị một cách linh hoạt nhằm đạt được mục tiêu kiểm soát bệnh tối ưu. Điều này đánh dấu sự thay đổi lớn trong tư duy điều trị: từ kiểm soát triệu chứng sang kiểm soát bệnh toàn diện.
PGS.TS.BS Nguyễn Văn Đĩnh cho biết, chiến lược T2T không chỉ giúp cải thiện hiệu quả điều trị mà còn giúp giảm thiểu tổn thương cơ quan lâu dài, nâng cao chất lượng sống cho người bệnh. Quan trọng hơn, phương pháp này cho phép cá thể hóa điều trị – tức mỗi bệnh nhân sẽ có phác đồ riêng phù hợp với đặc điểm bệnh và thể trạng.
Song song với đó, sự ra đời của các liệu pháp sinh học đã mở ra bước ngoặt trong điều trị lupus ban đỏ (đơn cử như Anifrolumab). PGS.TS.BS Nguyễn Văn Đĩnh nhận định, với những thuốc sinh học như hiện nay, sẽ giảm được những tác dụng không mong muốn của những thuốc truyền thống như là corticosteroids và các thuốc ức chế miễn dịch.
"Vì vậy, bệnh nhân sẽ có một tình trạng kiểm soát bệnh tốt hơn, ít tổn thương nội tạng hơn và chất lượng cuộc sống thì cao hơn. Bệnh nhân gần như trở về cuộc sống bình thường nếu chúng ta kiểm soát và đạt được lui bệnh hoàn toàn"- BS Đĩnh nói.

PGS.TS.BS Nguyễn Văn Đĩnh phát biểu.
Dù y học đã có nhiều bước tiến, các chuyên gia vẫn nhấn mạnh vai trò quan trọng của việc phát hiện sớm và quản lý bệnh đúng cách. Người bệnh cần được theo dõi lâu dài, tuân thủ điều trị và duy trì lối sống lành mạnh để kiểm soát bệnh hiệu quả.
PGS.TS Nguyễn Văn Hùng cho rằng, việc nâng cao nhận thức cộng đồng về lupus là rất cần thiết, đặc biệt đối với phụ nữ trẻ – nhóm có nguy cơ cao. Khi có các triệu chứng nghi ngờ như mệt mỏi kéo dài, đau khớp, phát ban da, người dân nên đi khám sớm tại các cơ sở chuyên khoa để được chẩn đoán kịp thời.
Trong bối cảnh y học Việt Nam đang từng bước tiếp cận các tiến bộ quốc tế, việc áp dụng các chiến lược điều trị mới như T2T và liệu pháp sinh học được kỳ vọng sẽ giúp cải thiện đáng kể kết quả điều trị lupus.
Ai nên đi khám tầm soát lupus ban đỏ?
- Phụ nữ trong độ tuổi 15–45 có triệu chứng nghi ngờ;
- Người có biểu hiện đau khớp, phát ban kéo dài không rõ nguyên nhân;
- Người đã điều trị nhiều chuyên khoa nhưng bệnh không cải thiện;
- Người có tiền sử bệnh tự miễn trong gia đình Người có dấu hiệu tổn thương thận, tim, phổi chưa rõ nguyên nhân.
Nên khám tại các cơ sở chuyên khoa Cơ xương khớp hoặc Dị ứng – Miễn dịch lâm sàng để được chẩn đoán chính xác và điều trị sớm.