Theo nhu cầu đó, "thị trường" khám sàng lọc sớm ung thư ở Việt Nam ngày càng "nở rộ" nhưng vẫn chưa được kiểm soát chất lượng cụ thể và minh bạch để người dân chọn lựa.
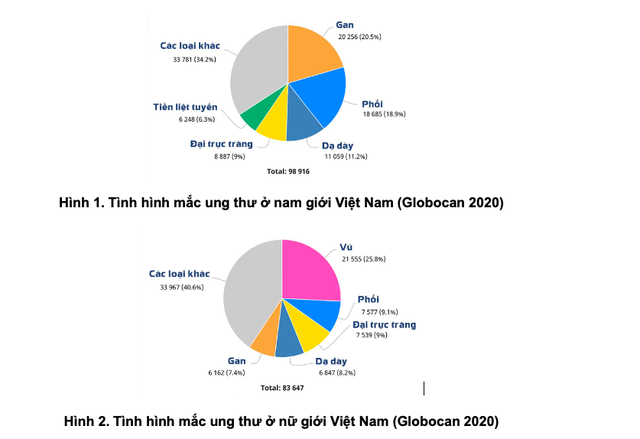
Theo Globocan 2020, tại Việt Nam, các ung thư phổ biến ở nam giới gồm ung thư gan, phổi, dạ dày, đại trực tràng, tiền liệt tuyến (chiếm khoảng 66% tổng các loại ung thư). Trong khi đó, ở nữ giới, các bệnh ung thư phổ biến là ung thư vú, phổi, đại trực tràng, dạ dày, gan (chiếm khoảng 60% tổng các loại ung thư) (Hình 1-2).
Việc phát hiện sớm ung thư được xem là chìa khóa quan trọng để thay đổi hiệu quả và tiên lượng điều trị. Nhiều loại ung thư phát hiện sớm có thể điều trị khỏi như ung thư dạ dày, đại tràng, vú … Tỉ lệ sống trên 5 năm của các tổn thương ung thư dạ dày hoặc đại tràng sớm là >90%. Vậy nên khám sàng lọc để phát hiện sớm ung thư là một chiến lược cần phổ biến rộng rãi tới cộng đồng để nhiều người dân được biết và tiếp cận.
Vậy khám sàng lọc (screening) và phát hiện sớm (early detection) là gì? Theo Hiệp hội Ung thư Hoa Kỳ (American Cancer Society), khám sàng lọc hay tầm soát là làm xét nghiệm thăm khám lặp đi lặp lại định kỳ cho những người khỏe mạnh, không có triệu chứng hay biểu hiện bệnh. Mục đích của khám sàng lọc là phát hiện tổn thương ở giai đoạn sớm trước khi có biểu hiện ra bên ngoài (như ho máu, đau ngực, nổi u cục …). Còn phát hiện sớm là việc tìm ra tổn thương u và chẩn đoán được khối u trước khi bộc lộ triệu chứng.
Tại Nhật Bản, chính phủ có các khuyến cáo khám sàng lọc cho 5 loại ung thư bao gồm: vú, cổ tử cung, dạ dày, đại trực tràng và phổi với các phương pháp được chứng minh là giúp giảm tỉ lệ tử vong cho người đi khám. Chương trình đầu tiên bắt đầu triển khai từ năm 1983 và hiện nay đã được triển khai rộng rãi nhờ hỗ trợ kinh phí từ các tỉnh thành hoặc nguồn quỹ công đoàn..
Ở Việt Nam hiện nay chưa có chương trình khám sàng lọc của quốc gia, chưa có khuyến cáo rõ ràng cho cộng đồng về các gói khám sàng lọc mà chủ yếu các cơ sở y tế tự xây dựng và tự quảng bá. Nếu chỉ lướt web với từ khóa ‘khám sàng lọc ung thư", "phát hiện sớm ung thư", chúng ta sẽ thấy nhiều bài viết giới thiệu về các dịch vụ này thậm chí là quảng cáo cho nhiều gói khám tầm soát ung thư không hề có bằng chứng về mặt khoa học. Trên thực tế, ngay cả nhiều bác sĩ cũng không hiểu đúng về tầm soát và cũng không biết nên giới thiệu người thân đến khám ở đâu cho mục đích này. Mỗi cơ sở y tế đang cung cấp nhiều gói khám tầm soát từ cơ bản đến nâng cao, từ vài triệu đồng đến mấy chục triệu đồng …
Vậy người dân nên lựa chọn như thế nào?
Chúng tôi xin chia sẻ một số nguyên tắc và gợi ý từ trải nghiệm chuyên môn, có tham khảo các khuyến cáo chính thống từ các Hiệp hội ung thư uy tín trên thế giới và các chương trình khám sàng lọc ở Nhật Bản, Hàn Quốc, châu Âu, Mỹ để người dân có thêm thông tin khi lựa chọn dịch vụ cho mình.
Nguyên tắc chung:
- Ưu tiên cho những người có yếu tố nguy cơ: Đó là vì nếu không thuộc nhóm có nguy cơ mắc loại ung thư nào đó ĐỦ CAO thì việc đầu tư vào sàng lọc chẳng khác nào "ném tiền qua cửa sổ" vì khả năng tìm thấy gì đó ý nghĩa là rất thấp. Trong khi đó, người đi tầm soát sẽ phải đối mặt với các nguy cơ không đáng có như "nhận tin báo động giả" (do dương tính giả) dẫn đến xét nghiệm quá mức và/hoặc điều trị quá tay.
Tuổi tác là yếu tố nguy cơ quan trọng nhất và các hướng dẫn thường khuyến cáo người trên 40-50 tuổi đi sàng lọc, ngoại trừ ung thư cổ tử cung thì cần làm sau khi qua tuổi 20. Nếu có yếu tố nguy cơ khác như có nhiều người thân trong gia đình mắc ung thư hoặc có bố mẹ, anh chị em ruột mắc ung thư khi còn trẻ, hút thuốc lá nhiều năm (trong quá khứ hay cho tới hiện tại) … mọi người cần trao đổi với bác sĩ chuyên khoa để cân nhắc thời điểm bắt đầu sàng lọc cho mình. Nếu có thói quen không lành mạnh như uống rượu, hút thuốc, lười vận động thì cần chú trọng thay đổi lối sống để giảm nguy cơ mắc ung thư vì đây mới là cách đầu tư hiệu quả nhất cho sức khỏe.
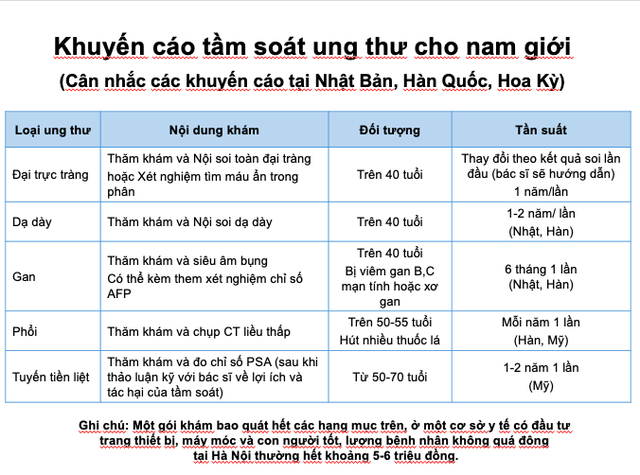
- Ưu tiên những bệnh ung thư phổ biến và đã có phương pháp sàng lọc đủ tốt. Đó là những xét nghiệm sàng lọc đã được chứng minh giúp giảm tỉ lệ tử vong cho người đi tầm soát loại ung thư cụ thể đó, đã được các Hiệp hội Ung thư uy tín của Nhật Bản, Hàn Quốc, Châu Âu hoặc Mỹ khuyến khích. Cụ thể hơn, đó là ung thư phổi, ung thư vú, ung thư dạ dày, ung thư đại tràng, ung thư cổ tử cung và ung thư gan với các khuyến cáo xét nghiệm như Bảng 1&2. Theo đó, có thể thấy rằng các phương pháp sàng lọc đều là các chẩn đoán hình ảnh hoặc lấy tế bào quan sát trực tiếp như cắt lớp vi tính (CT), chụp nhũ ảnh, nội soi dạ dày và đại tràng, xét nghiệm phiến đồ âm đạo.
Đó là vì các loại ung thư giai đoạn sớm thường nằm khu trú tại chỗ, rất hiếm "khi phát tín hiệu" vào máu nên các xét nghiệm chỉ dấu khối u (như CEA, CA 19-9, CA 125,…) không có giá trị trong sàng lọc ung thư vì không giúp người đi sàng lọc sống lâu hơn. Có một vài trường hợp đặc biệt như chỉ số AFP trong sàng lọc ung thư gan nhưng phải kết hợp với siêu âm bụng. Trong khi đó, vai trò của chỉ số PSA trong tầm soát ung thư tuyến tiền liệt vẫn còn tranh cãi và cần bàn luận cụ thể cho từng ca bệnh. Tương tự, việc lấy máu xét nghiệm gen với mục đích tầm soát ung thư vẫn chưa được các Hiệp hội ung thư uy tín khuyến khích vì thiếu bằng chứng về hiệu quả. Vì vậy, không nên tốn tiền đầu tư cho sàng lọc ung thư qua đường xét nghiệm máu, ít nhất là đến thời điểm năm 2023 này.
Bảng 1. Khuyến cáo tầm soát ung thư cho nữ giới
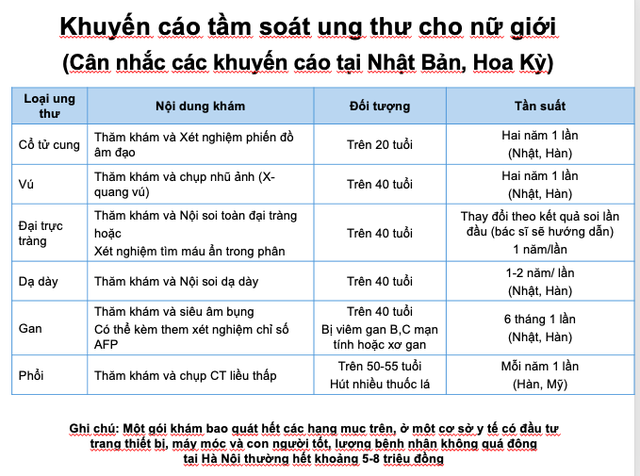
(Tổng hợp khuyến cáo của Nhật Bản, Hàn Quốc và Mỹ)
- Cân nhắc chi phí - hiệu quả: Vì khám sàng lọc là thực hiện trên người không có triệu chứng và cần tiến hành định kỳ 1-5 năm/lần tùy từng loại bệnh chứ không phải khám 1 lần trong cả đời, đây là một sự đầu tư dài hạn với khả năng tìm ra ung thư không thật sự cao. Tại Nhật Bản, các báo cáo cho thấy khi khám sàng lọc ung thư đại trực tràng gần như miễn phí cho 10000 người trên 40 tuổi bằng xét nghiệm tìm máu ẩn trong phân, chỉ có 607 người có kết quả dương tính. Trong số đó, chỉ có 417 người đi khám chuyên sâu (bằng nội soi đại tràng) và cuối cùng chỉ có 17 người thật sự bị ung thư đại tràng.
Đối với ung thư vú, khám sàng lọc cho 10000 người cho thấy có 477 người có bất thường, cần đi khám chuyên sâu và trong đó chỉ có 24 người thật sự bị ung thư vú. Vì các xét nghiệm sàng lọc ở Việt Nam hầu hết đều do người dân tự chi trả, vấn đề chi phí đầu tư cần được cân nhắc kỹ lưỡng vì đại đa số có mức thu nhập thấp hoặc trung bình.
Theo Tổng Cục thống kê, thu nhập bình quân hằng tháng của người Việt năm 2021 là 4.2 triệu đồng, trong đó các khoản chi tiêu đã hết 2,9 triệu đồng. Vì thế, nếu chi phí khám sàng lọc quá cao, người dân sẽ khó tiếp cận dịch vụ. Ngược lại, nếu khám sàng lọc không đúng cách hoặc không đủ thì sẽ có nguy cơ lãng phí hoặc bỏ sót ung thư, làm người dân mất lòng tin vào sàng lọc ung thư.
Lợi ích và tác hại của các gói khám sàng lọc ung thư
Hiện nay, nhiều cơ sở y tế đưa ra các gói khám sàng lọc ung thư khác nhau. Tuy nhiên, theo quan sát của chúng tôi, hiện còn ít đơn vị giới thiệu gói khám đầy đủ 5-6 loại ung thư mà chính phủ Nhật Bản, Hàn Quốc, Mỹ đang khuyến khích người dân nên tiếp cận.
Để không gặp phải tình huống đáng tiếc "Tôi đã đầu tư tầm soát ung thư mà vẫn phát hiện bệnh ở giai đoạn 4!", độc giả có điều kiện tài chính dồi dào, quan tâm tới tầm soát ung thư nên tìm hiểu các gói khám sàng lọc ung thư đó xem trong đó có gì và còn thiếu những gì cho mình để cá nhân hóa phù hợp.
Nói là "gói khám" vì chúng thường bao gồm các loại xét nghiệm tầm soát 4-5 loại ung thư cùng lúc, thường làm được trong 1 ngày để mọi người có thể xếp lịch nghỉ việc đi khám cho thuận tiện. Gói khám cũng có thể kèm theo các xét nghiệm máu và đo sinh hiệu (nhịp tim, huyết áp,…) để tầm soát quản lý nguy cơ bị cao mỡ máu, cao huyết áp và đái tháo đường...những bệnh không lây nhiễm ngày càng phổ biến hơn với tên gọi "sát thủ thầm lặng" vì không/ít gây ra triệu chứng trong thời gian rất dài.
Dù các gói khám được "thiết kế" hay "đề xuất" cho thuận tiện như vậy, độc giả cần lưu ý vì trong đó cũng có kha khá những xét nghiệm…thừa. Trong đó, phải nói đến các hạng mục không cần thiết, thậm chí bị các Hiệp hội ung thư không khuyến khích hoặc khuyến cáo…tránh xa vì lợi bất cập hại như các chỉ số ung thư (tumor markers như CA19-9, CEA, CA-125, SCC,…) hoặc xét nghiệm gen.
Ngược lại, cũng vì nhiều cơ sở y tế hoặc bác sĩ chưa nhận thức tầm quan trọng của tầm soát ung thư dạ dày và đại trực tràng đúng cách, nhiều gói khám sàng lọc ung thư lại thiếu xét nghiệm nội soi. Nhiều nơi không đề xuất vì không có nhân sự thực hiện xét nghiệm nội soi đúng chuẩn. Trong khi đó, cũng có không ít trường hợp bệnh nhân không được khuyên làm nội soi vì "Chỉ số ung thư CEA âm tính" dẫn đến phát hiện ung thư muộn. Vì thế, nếu gói khám không có các hạng mục như trong Bảng 1&2, hãy thảo luận thêm với bác sĩ để đặt hẹn thêm cho mình.
Ngược lại, nếu có nguy cơ mắc ung thư cao nhưng điều kiện tài chính hạn hẹp hơn, quý độc giả có thể hỏi thêm bác sĩ về cách giảm thiểu các nguy cơ có thể kiểm soát và ưu tiên đầu tư tầm soát loại ung thư cụ thể bằng loại xét nghiệm phù hợp và rẻ tiền nhất.
Chất lượng dịch vụ sàng lọc ung thư cũng rất quan trọng
Quan tâm và hiểu biết đúng về tầm soát ung thư là quan trọng, nhưng chọn đúng nơi khám sàng lọc cũng rất quan trọng. Vì những tổn thương ung thư sớm thường có kích thước nhỏ và khó phát hiện, cơ sở y tế thường phải thỏa mãn những điều kiện khắt khe như sau để có thể phát hiện sớm:
- Bác sĩ có kiến thức, kỹ năng tốt về chẩn đoán ung thư sớm và đủ thời gian quan sát: Nội soi dạ dày cần tối thiểu 6-8 phút/ca; nội soi đại tràng thì cần ít nhất 6 phút để quan sát kỹ lưỡng toàn bộ lòng đại tràng. Nhiều nghiên cứu đã cho thấy việc soi quá nhanh hoặc bác sĩ ít kinh nghiệm có liên quan tới việc để sót tổn thương ung thư và tiền ung thư. Hầu hết các cơ sở tầm soát ở Nhật Bản chỉ tiếp nhận được hoặc 13-14 ca nội soi dạ dày/bác sĩ hoặc 5-6 ca nội soi đại tràng/bác sĩ trong 1 buổi soi.
- Đủ điều kiện quan sát và thăm khám: Người đi tầm soát cần được chuẩn bị tốt trước khi nội soi (như nhịn ăn, uống thuốc,...) để bề mặt dạ dày, đại tràng sạch thì mới có thể đảm bảo cơ hội phát hiện tổn thương sớm. Ngoài ra, khi nội soi phải nằm yên và hợp tác thì bác sĩ mới quan sát tốt. Một số cơ sở y tế cung cấp dịch vụ gây mê nhẹ khi nội soi để bệnh nhân dễ chịu hơn. Máy móc, trang thiết bị tốt cũng rất quan trọng để giúp bác sĩ quan sát đầy đủ vùng cần tầm soát.
- Đủ thời gian tư vấn và thảo luận: Việc sàng lọc ung thư sẽ có thể phát hiện ra cả những tổn thương lành tính hoặc ở ranh giới giữa lành tính và ác tính (ung thư). Khi đó, người bệnh cần được bác sĩ tư vấn kỹ lưỡng về hướng xử trí tiếp như để theo dõi tiếp hay làm thêm xét nghiệm chuyên sâu. Vì can thiệp mạnh tay (như cắt bỏ) một tổn thương chưa rõ ác tính lại có thể gây hại cho người bệnh, những quyết định điều trị này cần được cân nhắc kỹ, đôi khi phải xin thêm ý kiến thứ hai (second opinion) nên rất cần thời gian để thảo luận.
Như vậy, có thể thấy rằng một cơ sở y tế phù hợp cho khám sàng lọc thường chỉ có thể đáp ứng cho một số ít bệnh nhân trong ngày. Vì tầm soát ung thư là một dạng đầu tư dự phòng, các phòng khám tại Nhật thường không chấp nhận khách hàng "tạt ngang vào khám" gấp gáp mà đặt hẹn khám theo lịch để được chuẩn bị và tư vấn tốt nhất.
Hi vọng rằng bài viết này có thể giúp quý độc giả có thêm thông tin tham khảo về cách lựa chọn xét nghiệm và gói khám sàng lọc ung thư hợp lý. Trong bối cảnh quảng cáo y tế hỗn tạp, chưa được kiểm soát chặt chẽ, mong rằng mỗi người dân sẽ là một nhà tiêu dùng thông thái, biết cách lựa chọn dịch vụ sàng lọc phù hợp với điều kiện của mình.