Các dị dạng có tính chất bẩm sinh tạo thành một khối chằng chịt các mạch máu bị giãn (nidus), trong đó động mạch đến (mạch nuôi khối dị dạng) đổ thẳng tới tĩnh mạch đi (tĩnh mạch dẫn lưu) do không có giường mao mạch trung gian đóng vai trò tạo sức kháng của hệ thống mạch. Bệnh có thể gây hôn mê, não úng thủy, liệt các dây thần kinh sọ, tăng áp lực nội sọ, suy tim mất bù.
Thế nào là dị dạng mạch máu não?
Dị dạng động tĩnh mạch là một vùng nối chằng chịt các động mạch và tĩnh mạch bất thường. Các động mạch và tĩnh mạch nối thông nhau bằng một hay nhiều lỗ rò (fistules), nhưng thiếu giường mao mạch (capillary bed). Các đường rò nối tắt động tĩnh mạch nhanh với cung lượng cao, nên gây ra tình trạng giảm áp lực động mạch tại các mạch nuôi cho khối dị dạng động tĩnh mạch và các vùng não lân cận. Khối dị dạng có thể: không tiến triển, to lên hoặc tự thoái triển. Có ba kiểu dị dạng động tĩnh mạch não là: màng mềm (Pial), màng cứng (Dural), hỗn hợp màng cứng - màng mềm (Mixed pial-dural)
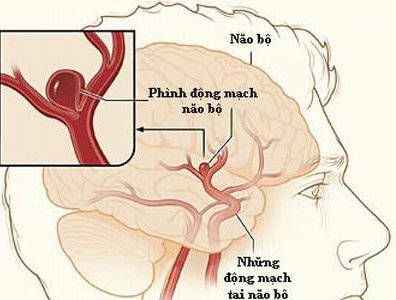 |
Phát hiện bệnh có khó không?
Bệnh hay gặp ở trẻ em, hoặc người dưới 45 tuổi, vào viện vì đột quỵ kèm suy giảm ý thức ít hoặc xảy ra muộn, không có tiền sử tăng huyết áp, có nhiều giai đoạn tiến triển. Bệnh nhân bị dị dạng mạch máu não có thể thấy các dấu hiệu sau: chảy máu nội sọ hay gặp nhất, chiếm khoảng 30-82%. Co giật là triệu chứng khởi đầu ở 16 - 53% bệnh nhân, hầu hết là cơn động kinh cục bộ hay cục bộ phức tạp, cơn động kinh toàn thể chiếm khoảng 27 - 35% các cơn co giật. Đau đầu thấy ở 7 - 48% bệnh nhân rất khó phân biệt với đau đầu do các nguyên nhân khác. Triệu chứng thần kinh khu trú (focal neurologic deficit) nhưng không có dấu hiệu chảy máu não kèm theo chiếm khoảng dưới 40% bệnh nhân. Các dấu hiệu thần kinh gồm: hôn mê, não úng thủy do tắc nghẽn, liệt các dây thần kinh sọ, tăng áp lực nội sọ. Nhưng chỉ có 4 - 8% bệnh nhân được chẩn đoán khiếm khuyết thần kinh tiến triển. Các dấu hiệu thần kinh khu trú này được cho là do hậu quả của hiện tượng thiếu máu, trong đó giảm áp động mạch não dẫn tới tình trạng thiếu máu cục bộ trong mô não kế cận với tổn thương. Tăng áp tĩnh mạch và tác động khối choán chỗ do khối dị dạng động tĩnh mạch. Các dấu hiệu ít gặp khác là suy tim mất bù, thường ở trẻ nhỏ; nghe được tiếng thổi trong hộp sọ…
Chụp động mạch não để chỉ định phẫu thuật cấp cứu, chụp sớm trong 6 giờ đầu, thấy dấu hiệu lọt thùy thái dương nhưng điểm Glasgow lớn hơn 5. Nhưng không chụp nếu bệnh nhân tăng huyết áp không kiểm soát được, nghiện rượu, nghiện thuốc lá nặng, nghiện ma túy, chảy máu tại các vùng đồi thị, nhân vỏ hến (putamen), hố sau (fosse post).
Chữa trị bệnh ra sao?
Một số nghiên cứu cho thấy: dị dạng động tĩnh mạch não thường xuất hiện trước tuổi 40, tỷ lệ bệnh giữa nam và nữ gần bằng nhau. Nứt vỡ mạch ở các dị dạng này chỉ chiếm khoảng 2% các ca đột quỵ. Tỉ lệ dị dạng mạch ước tính tại Hoa Kỳ vào khoảng 0,1% hay 14 ca/10.000 dân. Chỉ dưới 12% các dị dạng động tĩnh mạch có biểu hiện triệu chứng trong cuộc đời bệnh nhân. Chảy máu nội sọ gặp từ 30-82% các trường hợp. Tỷ lệ tử vong do chảy máu não trong dị dạng động tĩnh mạch được ước tính khoảng 10-15% và tỷ lệ tử vong toàn thể gần 50%. Nghiên cứu kéo dài 24 năm ở Phần Lan trên 114 bệnh nhân bị dị dạng động tĩnh mạch cho thấy: tỷ lệ bị chảy máu/năm của dị dạng động tĩnh mạch chưa vỡ vào khoảng 2-4%. |
Phẫu thuật: động mạch nuôi sẽ được thắt lại, tĩnh mạch dẫn lưu sẽ được làm tắc và cắt bỏ hay làm xẹp tắc khối dị dạng. Thường khối dị dạng sẽ hết sau khi phẫu thuật cắt bỏ. Tuy nhiên vẫn có khi dị dạng này tái phát, các túi phình của động mạch nuôi nằm gần khối dị dạng có thể thoái triển.
Phương pháp gây tắc mạch: là làm tắc nghẽn khối dị dạng bằng con đường can thiệp nội mạch để xử lý các khối dị dạng nằm sâu, phẫu thuật khó tiếp cận động mạch hay động mạch nuôi nằm ở màng cứng. Nhiều trường hợp dị dạng động tĩnh mạch có thể được loại bỏ bằng cách gây tắc nghẽn đơn thuần. Kỹ thuật thông mạch siêu chọn lọc giúp xác định rõ cấu trúc mạch bất thường của khối dị dạng và động mạch xa nuôi dưỡng cho khối dị dạng. Catheter được dùng để thực hiện gây tắc mạch như thả bóng, thuốc gây xơ mạch và thả coil gây tắc mạch hoặc để tiêm keo dính sinh học...
Điều trị tia xạ: là phương pháp gồm việc dùng dao gamma, chùm tia proton. Thủ thuật sử dụng nhiều chùm tia có tiêu cự hướng tới chỗ rò để gây tổn thương mạch và sau đó là huyết khối mạch cho phép giảm thiểu tổn thương đối với mô não xung quanh. Chỉ dùng một liều duy nhất với liều lượng lớn hơn so với liều chia nhỏ điển hình được dùng để điều trị u não. Tia xạ chỉ có tác động sau nhiều tháng đến nhiều năm. Dù điều trị bằng chùm tia chụm rất cao, vẫn có nguy cơ gây tổn thương mô não xung quanh. Ưu điểm của điều trị tia xạ là không gây xâm lấn và không để lại các tác động có thể nhìn thấy trên sọ bệnh nhân. Nhưng nhược điểm là tới khi tổn thương mất hẳn, bệnh nhân vẫn có nguy cơ chảy máu.
ThS. Phạm Vũ Hoàng

