1. Nguyên nhân gây nhiễm khuẩn da
Nhiễm khuẩn da do nhiều nguyên nhân gây ra, trong đó thường gặp là các vi khuẩn gây nhiễm khuẩn da và mô mềm như: Staphylococcus Aureus - Pseudomonas Aeruginosa.
- Các chủng Enterococcus - Escherichia Coli.
- Các chủng Enterobacter.
- Các chủng Klebsiella.
- Beta-hemolytic Streptococcus.
- Proteus Mirabilis
- Staphylococcus không sinh Coagulase.
- Các chủng Serratia.
- Các vi khuẩn nhóm Clostridium như Clostridium Perfringens.
Nhiễm khuẩn da do nhiều nguyên nhân gây ra, trong đó thường gặp là các vi khuẩn gây nhiễm khuẩn da và mô mềm.
2. Các loại nhiễm khuẩn da
Nhiễm khuẩn da được phân loại thành 2 nhóm chính:
- Nhiễm khuẩn không mưng mủ, bao gồm: Viêm mô bào, Viêm cân cơ hoại tử, Viêm quầng
- Nhiễm khuẩn mưng mủ: Nhọt, Hậu bối, Áp xe
Nhiễm khuẩn da và mô mềm cũng có thể phân loại dựa trên mức độ:
- Nhẹ: Không có dấu hiệu toàn thân và không có bệnh đi kèm/có bệnh đi kèm nhưng kiểm soát được.
- Vừa: Có dấu hiệu toàn thân và không có bệnh đi kèm; hoặc không có dấu hiệu toàn thân và bệnh đi kèm không kiểm soát được.
- Nặng: Có dấu hiệu toàn thân và có bệnh đi kèm không kiểm soát được.
Bệnh nhân được cho là có dấu hiệu toàn thân khi có một trong các biểu hiện: Sốt > 38 độ C hoặc < 36 độ C kèm theo người rét run.
3. Dấu hiệu nhận biết nhiễm khuẩn da
Tùy từng nguyên nhân mà có các biểu hiện khác nhau:
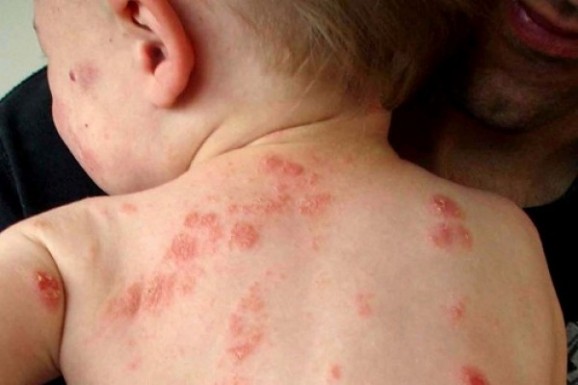
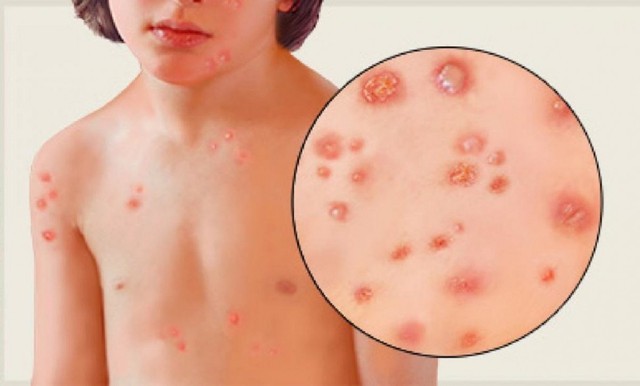
- Do chốc (Impetigo): Xuất hiện ở những vị trí tiếp xúc, thường gặp nhất là ở mặt và các chi. Tổn thương có ranh giới rõ ràng, nhưng thường nhiều và có thể có hoặc không có bọng nước.
Các tổn thương bọng nước ban đầu là các bóng nước ở bề mặt, lớn dần lên thành các bọng nước vàng, sau đó sẫm mầu hơn và đôi khi có mủ. Các tổn thương chốc không có bọng nước khởi phát là các nhú, sau đó tiến triển thành các bóng nước xung quanh là hồng ban và có sẩn, lớn đần lên và vỡ sau 4 - 6 ngày hình thành lớp vỏ dày.
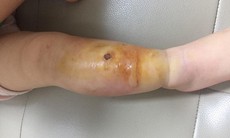
- Do áp xe: Là các tổn thương mủ trong hạ bì và mô da sâu hơn. Các tổn thương này thường đau, các nốt đỏ và thường nổi lên các mụn mủ, bao quanh bởi tổn thương phù nề hồng ban.
- Viêm mô tế bào: Là tình trạng nhiễm khuẩn da cấp tính lan tỏa, gây tổn thương lớp sâu của hạ bì cùng mô mỡ dưới da. Biểu hiện lâm sàng là tình trạng tiến triển nhanh sưng nóng, đỏ. Trên vùng da viêm có thể xuất hiện bọng nước và có thể xuất huyết da hay có các chấm xuất huyết.
- Viêm cân hoại tử: Là tình trạng nhiễm khuẩn dưới da, bao gồm cả mô da và cơ bên dưới. Bệnh biển hiện ban đầu có thể là các vết xước nhẹ hoặc các vết cắn, sau đó tiến triển thành tình trạng nhiễm độc toàn thân và sốt cao.
- Viêm cơ mủ: Là tình trạng nhiễm khuẩn trong một nhóm cơ, thường gặp do S. Aureus. Biểu hiện là tình trạng đau tại chỗ nhóm cơ, cơ co rút cơ và sốt cao.
- Hoại thư Fournier: Là tình trạng nhiễm khuẩn mô mềm hoại tử ở vùng bìu, dương vật hoặc môi âm đạo. Nhiễm khuẩn có thể khởi phát thầm lặng nhưng tiến triển nhanh sau 1- 2 ngày.
- Hoại thư sinh hơi do Clostridium: Đau rất nhiều ở vị trí tổn thương trong vòng 24 giờ tiếp sau khi nhiễm khuẩn, vùng da nhanh chóng chuyển sang mầu đồng và tím đỏ. Vùng nhiễm khuẩn mềm hơn và xuất hiện các bọng nước lấp đầy bởi dung dịch hơi đỏ, có khí trong mô và kèm theo các triệu chứng toàn thân như nhiễm độc, nhịp tim nhanh, sốt.
4. Chẩn đoán nhiễm khuẩn da
Sau khi khám lâm sàng tùy từng cá nhân, mức độ tổn thương các bác sĩ sẽ chỉ định. Đối với các trường hợp nhiễm khuẩn da và mô mềm nhẹ, không bắt buộc tiến hành các xét nghiệm thăm dò.
Đối với các trường hợp nhiễm khuẩn da và mô mềm nặng, có biến chứng:
- Cấy máu xác định có nhiễm khuẩn huyết kèm theo.
- Cấy các bệnh phẩm lấy từ ổ nhiễm khuẩn da và mô mềm (được lấy vô khuẩn).
- Các dấu ấn nhiễm khuẩn: Xét nghiệm tế bào máu ngoại vi
- Các xét nghiệm đánh giá tổn thương cơ quan tùy theo vị trí nhiễm trùng khởi điểm như xét nghiệm cắt lớp vi tính, X quang xương, siêu âm, xét nghiệm sinh hóa máu khác…
Chẩn đoán xác định nhiễm khuẩn da và mô mềm dựa vào biểu hiện lâm sàng và kết quả nuôi cấy định danh vi khuẩn gây bệnh từ mẫu bệnh phẩm lấy từ ổ nhiễm trùng.
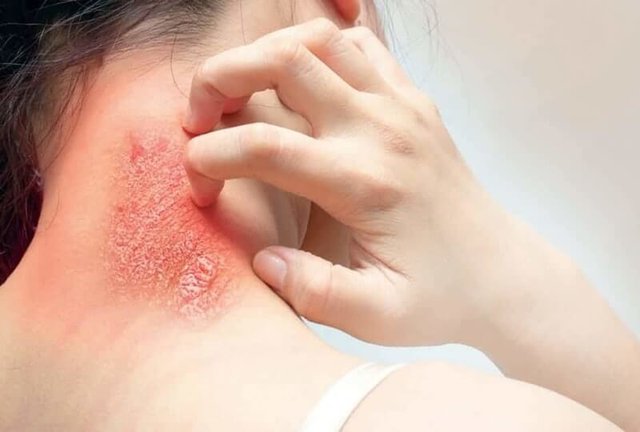
Nhiễm khuẩn da và mô mềm là một nhiễm khuẩn rất thường gặp có nhiều biểu hiện khác nhau.
5. Nhiễm khuẩn da cần làm gì?
Tùy từng trường hợp mà các bác sĩ sẽ có phác đồ điều trị thích hợp. Cụ thể xử trí ổ nhiễm khuẩn bằng cách chỉ định phẫu thuật trong các trường hợp sau: Các ổ áp xe quanh hậu môn lan rộng hoặc áp xe nhiều ổ cần dẫn lưu và cắt lọc.
Nhiễm khuẩn vị trí phẫu thuật: Cân nhắc chuyển ngoại khoa để mở rộng vết mổ và dẫn lưu.
Nhiễm khuẩn hoại tử: Cần nhanh chóng phẫu thuật cắt lọc.
Điều trị hỗ trợ đề phòng và điều trị sốc nhiễm khuẩn bằng cách điều chỉnh cân bằng nước, điện giải và thăng bằng kiểm toan. Hạ sốt, dinh dưỡng nâng cao thể trạng. Chăm sóc vệ sinh vết thương, chống loét.
Tóm lại: Nhiễm khuẩn da và mô mềm là một nhiễm khuẩn rất thường gặp có nhiều biểu hiện khác nhau, nguyên nhân gây nên bởi sự xâm nhập của vi khuẩn vào da và các tổ chức dưới da. Bệnh nhân có thể sốt, lạnh run, mệt mỏi, xanh xao, gầy sút, chán ăn… không được điều trị có thể dẫn đến nhiễm trùng nhiễm độc nặng, đe dọa tính mạng (Sốc, trụy tim mạch, nhiễm toan, suy hô hấp…).
Chính vì vậy, việc điều trị cần tuân thủ chỉ định của các bác sĩ và cần theo dõi các dấu hiệu toàn thân, triệu chứng tại chỗ để phát hiện diễn biến chuyển độ nặng nhằm điều trị phù hợp và kịp thời. Thời gian điều trị tùy dạng lâm sàng, có thể kéo dài 4 - 6 tuần. Điều quan trọng người bệnh có thể nhận biết sớm và trong trường hợp nhiễm khuẩn nghiêm trọng, bệnh nhân cần phải nhập viện kịp thời để chăm sóc đặc biệt.
Mời độc giả xem thêm video:
Một ngày bạn nên ăn bao nhiêu hộp sữa chua để không bị tăng cân-