Chị H. T. H., 39 tuổi, huyện Châu Thành, tỉnh An Giang được tuyến trước chuyển đến Bệnh viện Đa khoa Trung ương Cần Thơ cấp cứu vào lúc 13 giờ 20 phút ngày 05/02/2021 với chẩn đoán: thai 31 tuần 05 ngày, ngôi đầu, nhau tiền đạo trung tâm, vết mổ cũ, nhau cài răng lược.
Được biết, chị H. màng thai lần thứ 3.
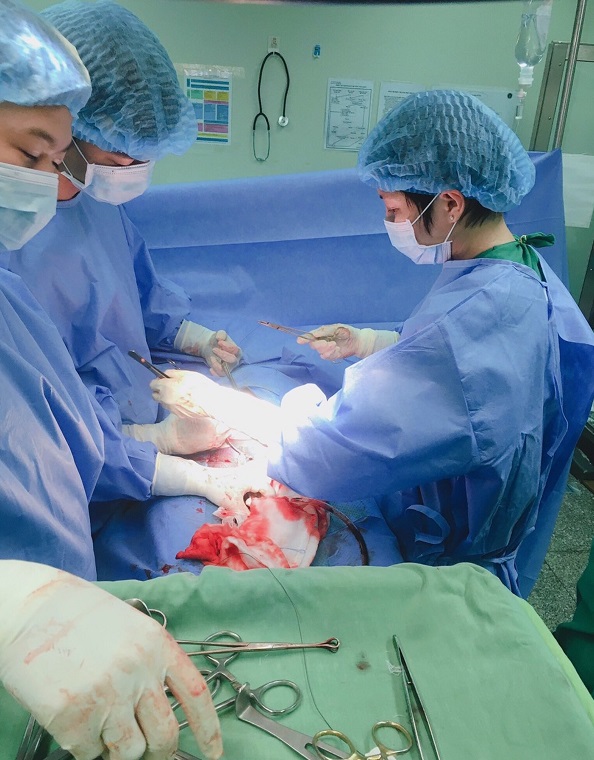 Kíp phẫu thuật thực hiện cấp cứu chị H.
Kíp phẫu thuật thực hiện cấp cứu chị H.
Bệnh nhân được nhập viện với tình trạng đau bụng nhiều, có dấu hiệu chuyển dạ và ra huyết âm đạo nhiều nên không thể trì hoãn mổ.
Hội chẩn chuyên khoa các bác sĩ quyết định phẫu thuật cấp cứu vào lúc 19 giờ 10 phút cùng ngày nhập viện do BS.CKII Ngũ Quốc Vĩ, BS.CKI Trần Ngọc Thanh, ThS.BS. Nguyễn Thanh Quân - Khoa Ngoại Tổng hợp, ThS.BS Nguyễn Vĩnh Nghi - Khoa Ngoại thận – Tiết niệu, BS.CKI Lưu Tuyết Kiều – Khoa Phẫu thuật – Gây mê hồi sức.
Thầy thuốc thực hiện mở theo đường mổ cũ, ghi nhận mặt trước tử cung dính chặt vào thành bụng, mở ngoài phúc mạc xuyên qua bánh nhau đón bé gái nặng 1.600 gram thành công.
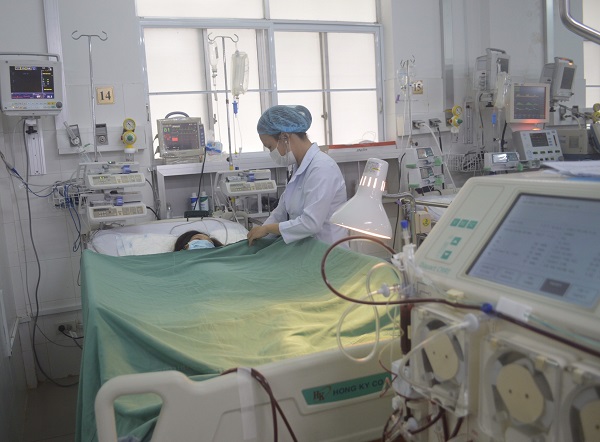 Chị H. được bác sĩ BVĐK TW Cần Thơ tiến hành lọc máu liên tục
Chị H. được bác sĩ BVĐK TW Cần Thơ tiến hành lọc máu liên tục
Bóc nhau rất khó khăn, bánh nhau bám sát trong cơ tử cung ở mặt trước, xuyên một phần vào thành sau bàng quang, nhau cài răng lược thể xâm lấn bàng quang (Percreta).
Nhận định đây là trường hợp nặng và khó khăn trong quá trình phẫu thuật vì nguy cơ chảy máu rất cao, có thể đe dọa tính mạng sản phụ, phối hợp liên chuyên Khoa Gây mê, Hồi sức cấp cứu, Ngoại tổng hợp, Ngoại tiết niệu, Phụ sản đã quyết định tiến hành phẫu thuật cắt tử cung bán phần thấp cầm máu, trong quá trình bóc tách có 2 quai ruột dính ngang thân sau tử cung che phủ gần hết mặt sau tử cung.
Các thầy thuốc đã thực hiện bóc tách ruột, khi cắt sâu đoạn dưới tử cung ở thành trước, do bàng quang bám chặt vào cơ tử cung và tăng sinh mạch máu rất nhiều, buộc ê kíp tiến hành cắt một phần bàng quang dính theo đoạn dưới tử cung, khâu cầm máu, kiểm tra cầm máu các vị trí bóc tách khác.
Lượng máu mất trong phẫu thuật 5.000ml. Sau 4 giờ phẫu thuật căng thẳng, tình trạng chảy máu đã được kiểm soát. Bệnh nhân được chỉ định truyền 24 đơn vị máu và chế phẩm.
Trong và sau phẫu thuật, do tình trạng mất máu nhiều, bệnh nhân có biểu hiện suy đa tạng và suy tim nặng sau sinh nên được chuyển Khoa Hồi sức tích cực – Chống độc để điều trị nội khoa tích cực và được chỉ định lọc máu liên tục.
 Chị H. đang được điều trị tích cực
Chị H. đang được điều trị tích cực
Chiều 11/02/2021, tình trạng suy đa tạng đã cải thiện tốt, đã ngưng lọc máu liên tục. Bệnh nhân tỉnh, dấu hiệu sinh tồn ổn định, vết mổ khô, nằm đầu ngang (tình trạng suy tim đã cải thiện ).
Cháu bé được chuyển đến Bệnh viện Nhi đồng Cần Thơ chăm sóc, sức khỏe ổn định.
Theo ThS.BS Nguyễn Hữu Thời - Phó Trưởng Khoa phụ trách Khoa Sản: Thai phụ được chuyển đến bệnh viện với tình trạng rất nặng, nhau cài răng lược thể Percreta là thể đặc biệt nặng; bánh nhau xâm lấn xuyên qua lớp thanh mạc tử cung, lấn đến những cơ quan lân cận như: ruột, bàng quang nên cần kết hợp nhiều chuyên khoa để chẩn đoán, xử trí cứu sống mẹ và bé.
Ở trạng thái bình thường, sau khi sinh, bánh nhau sẽ tự động tách khỏi thành tử cung đẩy ra ngoài. Nhưng trong trường hợp bị nhau cài răng lược thì bánh nhau bám chặt vào cơ tử cung, có nguy cơ cắt tử cung. Đây là nguyên nhân gây ra các tình trạng như băng huyết sau sinh, rối loạn đông máu, thậm chí gây tử vong cho sản phụ
Thông thường với nhau cài răng lược, các mạch máu tăng sinh nhiều, khi mổ nhau không tróc ra được khỏi tử cung, cơ tử cung không co thắt được, vì vậy nguy cơ chảy rất nhiều máu.
Ở những ca mổ như vậy, việc phải truyền một khối lượng máu rất lớn lên tới 4 đến 5 lít máu kèm theo 2 đến 3 lít các chế phẩm của máu sẽ rất thường xảy ra.
Ngoài nguy cơ chảy máu nhiều còn là nguy cơ tổn thương bàng quang hoặc niệu quản trong lúc phẫu thuật, tỉ lệ nhau cài răng lược tăng dần theo số lần mổ trên tử cung, số lần sanh con, tuổi mẹ, tiền căn hút nạo buồng tử cung,...Chính vì thế chị em phụ nữ nên có kế hoạch dự định sanh phù hợp, khám thai định kỳ sớm và đều đặn để phát hiện sớm các trường hợp nhau cài răng lược.
Phụ nữ mang thai bị nhau cài răng lược rất nguy hiểm vì dễ xuất huyết ồ ạt và sinh non. Do vậy cần được bác sĩ chuyên khoa Sản theo dõi và xử trí thận trọng. Việc phẫu thuật nên thực hiện ở các bệnh viện có đầy đủ trang thiết bị, đồng thời cần có sự phối hợp của nhiều chuyên khoa liên quan.