Hậu phẫu cắt sỏi túi mật nội soi ổn định, BN Nguyễn Thị Kim (81 tuổi, Hà Nội) đột ngột rơi vào tình trạng suy hô hấp, tụt huyết áp, rồi sốc. Ngay lập tức một dây chuyền cấp cứu liên khoa đã được khởi động chỉ huy bởi nhóm bác sĩ Cấp cứu Hồi sức, xác định nguyên nhân gây ra tình trạng sốc cho BN là do các cục huyết khối lớn gây tắc gần như hoàn toàn động mạch phổi (ĐMP). BN được hồi sức tích cực, chụp Cắt lớp vi tính (CLVT) ĐMP và nhanh chóng được dùng thuốc tiêu sợi huyết.
Tiêu sợi huyết đã được sử dụng để cứu sống nhiều BN tắc ĐMP cấp, tuy nhiên đây là trường hợp cao tuổi nhất sau phẫu thuật nội soi ngày thứ 4 ở BV ĐH Y Hà Nội được điều trị bằng thuốc này.
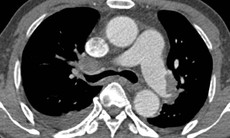
Huyết khối “vắt vẻo” qua thân chung ĐMP
TS.BS. Hoàng Bùi Hải, khoa Cấp cứu Hồi sức (BV ĐH Y Hà Nội) cho biết, BN Kim được chẩn đoán sỏi túi mật và có chỉ định cắt sỏi túi mật nội soi. Quá trình phẫu thuật và hậu phẫu của BN rất ổn định, tuy nhiên đến ngày thứ 4, BN đột ngột khó thở, đau ngực, tụt huyết áp rồi rơi vào tình trạng sốc nặng. Lúc 16h, ngày 12/3/2014 bác sĩ Cấp cứu nhanh chóng được huy động, BN được đặt nội khí quản, bóp bóng oxy, dùng thuốc vận mạch để nâng huyết áp tại khoa Ngoại. Ngay từ đầu, các bác sĩ nghi ngờ BN bị tắc ĐMP, nên BN được dùng thêm thuốc chống đông theo phác đồ. BN được chuyển đến khoa Cấp cứu Hồi sức, lúc này huyết áp của BN chưa an toàn để đi chụp CLVT, nên BN được làm siêu âm tim cấp tại giường, kết quả siêu âm tim tại giường cũng cho thấy BN có suy tim phải cấp, điều này càng cho thấy khả năng BN tắc ĐMP cao. Bằng mọi biện pháp hồi sức tích cực, huyết áp của BN đã dần được nâng lên tuy chưa đến mức bình thường nhưng với mức huyết áp này có thể chấp nhận được để di chuyển BN đi chụp CLVT tại khoa Chẩn đoán hình ảnh. Một ê-kíp các y bác sĩ lúc nào cũng thường trực bên giường bệnh để hỗ trợ BN đến mức tối đa trong suốt quá trình vận chuyển BN đi chụp, mặc dù việc chụp chiếu trong điều kiệp BN không ổn định là rất khó khăn.

Bệnh nhân được hồi sức tích cực. Ảnh: BS. Hoàng Bùi Hải.
Đúng như chẩn đoán sơ bộ ban đầu, hình ảnh chụp CLVT hiện trên màn hình của khoa chẩn đoán hình ảnh cho thấy BN bị tắc ĐMP bởi các cục huyết khối rất lớn. Không đợi in phim, các bác sĩ đã thảo luận nhận định việc chỉ định dùng thuốc tiêu sợi huyết cấp cứu cho BN là rõ ràng, tuy nhiên điều băn khoăn là BN đã lớn tuổi, vừa phẫu thuật nội soi cắt túi mật nên có nguy cơ chảy máu. Sau khi rà soát tất cả các điều kiện của BN, của BV, cân nhắc lợi ích và nguy cơ cho BN, nếu không dùng thuốc tiêu sợi huyết khả năng tử vong của BN là rất cao, vì BN đang trong tình trạng sốc nặng, toan máu nặng, thuốc vận mạch được dùng ở liều cao nhất. Đây là phương pháp duy nhất và cuối cùng có thể làm cho BN trong điều kiện như thế này. Gia đình BN được giải thích rõ ràng những điều trên và nhanh chóng đồng ý và tin tưởng hoàn toàn vào chỉ định của chuyên môn. Thuốc tiêu sợi huyết đã được chuẩn bị, BN được dùng thuốc tiêu sợi huyết sau 2 giờ đồng hồ kể từ khi BN được tiếp cận trong tình trạng phải vừa hồi sức, vừa di chuyển, vừa chẩn đoán. Từ lúc được dùng thuốc tiêu sợi huyết, huyết áp của BN tăng lên rõ rệt, tình trạng sốc dần cải thiện tích cực, không có chảy máu đáng kể về lâm sàng cũng như cận lâm sàng.
“Về kỹ thuật ngoại khoa thì đây là một trường hợp mổ cắt túi mật nội soi hoàn hảo cho đến hậu phẫu ngày thứ 4, chúng tôi bàn bạc kỹ lưỡng với gia đình người bệnh và quyết định cho BN dùng thuốc tiêu sợi huyết làm tan cục máu đông ngay sau khi chẩn đoán xác định BN sốc do tắc ĐMP cấp. Chỉ sau một vài phút truyền thuốc tiêu sợi huyết, huyết áp của BN đã có dấu hiệu tăng lên đến mức bình thường và duy trì ổn định. Từng bước, BN thoát khỏi tình trạng sốc, hết toan máu, tiểu được, hết suy thận, không có dấu hiệu xuất huyết lớn đáng kể, BN hoàn toàn tỉnh táo. Sau 5 ngày, BN được cắt thuốc vận mạch, rút nội khí quản, không phải thở máy, hiện chỉ còn dùng thuốc chống đông…”- BS. Hải cho biết.
Sau một tuần khi BN ổn định, BN được chụp CLVT ĐMP cho thấy huyết khối lớn ở thân chung ĐMP đã bay hết chỉ còn lại một phần ở thuỳ dưới phổi trái. Tim phải của BN không còn to nữa, áp lực ĐMP đã giảm chứng tỏ gánh nặng cho ĐMP đã được cải thiện. Đến ngày 24/3, BN được ra viện. BS. Hải cho hay, BN sẽ tiếp tục dùng thuốc chống đông đường uống trong vòng 3 tháng tới theo quy trình.

Hình ảnh huyết khối lớn ở động mạch phổi trước điều trị (ảnh trái) và sau điều trị (ảnh phải). Ảnh: BS. Hoàng Bùi Hải.
Tắc ĐMP cấp có sốc – Nguy cơ tử vong cao
Đánh giá về ca bệnh này, BS. Hải cho rằng, BN đã cao tuổi lại trong tình trạng sốc nặng, khả năng di chuyển là điều nguy hiểm, nguy cơ tử vong cao nên đòi hỏi phải có đầy đủ các trang thiết bị với đội ngũ y bác sĩ có kinh nghiệm xử lý khẩn trương, phối hợp nhịp nhàng đem lại hiệu quả cao trong điều trị. “Đây là trường hợp người cao tuổi nhất, sau mổ nội soi ổ bụng ngày thứ 4 bị tắc ĐMP được BV ĐH Y Hà Nội dùng thuốc tiêu sợi huyết. Điều chúng tôi nín thở chờ đợi cho đến cuối cùng không xảy ra đó là chảy máu. Một phần chúng tôi tự tin hơn khi dùng thuốc cũng là BN được phẫu thuật bằng phương pháp nội soi bởi kíp phẫu thuật nhiều kinh nghiệm. Thực sự đây là một thành công lớn ngoài sức tưởng tượng của chúng tôi. Để cứu được BN đặc biệt như thế này phải có sự hợp tác nhịp nhàng của kíp cấp cứu bao gồm các chuyên khoa: Cấp cứu Hồi sức, Ngoại khoa, Chẩn đoán hình ảnh, Huyết học Đông máu, Tim mạch…trong toàn BV, và đặc biệt là phòng CLVT cấp cứu được bố trí không quá xa Khoa Cấp cứu Hồi sức”- BS. Hải cho hay.
Cũng theo BS. Hải, tắc ĐMP là một tối cấp cứu, gây tử vong với tỉ lệ rất cao. Với BN đã ngừng tuần hoàn, tỉ lệ tử vong 100%; khi có dấu hiệu sốc, tỉ lệ tử vong cũng rất cao có thể lên đến 60% và đòi hỏi phải được chẩn đoán nhanh chóng, điều trị kịp thời bằng thuốc tiêu sợi huyết. Đây là loại thuốc có tác dụng làm tan cục máu đông, giúp động mạch phổi được thông thoáng, giúp giảm gánh nặng cho tim từ đó nâng được huyết áp BN trở lại mức ổn định. Hiện trên thế giới đã sử dụng loại thuốc này khá phổ biến. Ở Việt Nam, BV Bạch Mai, BV ĐH Y Hà Nội cũng đã sử dụng thuốc tiêu sợi huyết trong vài năm gần đây và cứu sống được nhiều trường hợp.
Bác sĩ thăm khám cho bệnh nhân trước khi xuất viện.
“Trước đây không có thuốc tiêu sợi huyết, mổ là can thiệp bắt buộc để lấy cục máu đông trong ĐMP. Đây là phẫu thuật phức tạp, mở xương ức, yêu cầu này chỉ thực hiện được ở một số trung tâm lớn có mổ tim hở với máy tim phổi nhân tạo, có phẫu thuật viên lành nghề. Sau khi mổ xong thời gian hậu phẫu cũng phức tạp. Vì thế nguy cơ tử vong cho BN cao hơn. Một kỹ thuật khác cũng đang được thế giới nghiên cứu là hút huyết khối qua ống thông, bác sĩ luồn qua tĩnh mạch đùi lên tim phải rồi qua ĐMP hút cục huyết khối ra. Kỹ thuật này ít chảy máu hơn phẫu thuật kinh điển, tuy nhiên đây cũng là thăm dò đòi hỏi kỹ thuật cao, khá tốn kém, đòi hỏi chuyên gia giỏi và trung tâm có máy can thiệp. Vì thế, hiện nay khi bệnh nhân tắc ĐMP cấp có sốc, tụt huyết áp hoặc có suy tim phải trên siêu âm tim, tăng dấu ấn tim sẽ được các bác sĩ cân nhắc dùng thuốc tiêu sợi huyết tĩnh mạch trước, nếu có chống chỉ định với thuốc tiêu sợi huyết hoặc dùng thuốc không tác dụng thì mới xét đến chỉ định lấy huyết khối qua ống thông hay phẫu thuật”- BS. Hải cho biết thêm.
“Chẩn đoán sớm, điều trị kịp thời theo phác đồ cứu được bệnh nhân. Nhưng dự phòng huyết khối tĩnh mạch sâu, tắc động mạch phổi sẽ cứu được nhiều bệnh nhân”- TS.BS. Hoàng Bùi Hải
BV ĐH Y Hà Nội đã điều trị thuốc tiêu sợi huyết cho hàng chục trường hợp đem lại hiệu quả cao, trong đó không có trường hợp nào chảy máu. Các bác sĩ khuyến cáo, chẩn đoán tắc ĐMP gặp nhiều khó khăn do triệu chứng lâm sàng phong phú, khiến cho nhiều BN tắc ĐMP chủ quan, thầy thuốc cũng chủ quan… dễ chẩn đoán nhầm với bệnh khác như nhồi máu cơ tim, bóc tách động mạch chủ, suy tim, viêm phổi.
Tuy nhiên, với BN bị tắc ĐMP cấp, khó thở là dấu hiệu hay gặp nhất. Ngoài ra, có thể gặp các dấu hiệu khác như nhịp thở nhanh, đau ngực, ngất, ho ra máu, vã mồ hôi, chân tay lạnh, tụt huyết áp và đặc biệt có kèm sưng đau chân một bên… ở những BN có nguy cơ như: Sau mổ thay khớp gối, khớp háng, cắt u xơ tử cung (ngay cả qua nội soi đường âm đạo), mổ u tiểu khung, cắt túi mật nội soi, cắt u đại tràng; BN ung thư đang điều trị hoá chất; BN đi máy bay đường dài; BN dùng thuốc tránh thai đường uống kéo dài; BN nằm một chỗ ít đi lại trên 3 ngày liên tục… có thể là các dấu hiệu gợi ý cần phải vào viện để khám cấp cứu. Song song với việc phát hiện xử trí kịp thời tắc ĐMP cấp sẽ cứu được BN và hạn chế di chứng suy tim mạn tính do tăng áp lực ĐMP, cũng cần có thái độ tích cực trong dự phòng với các BN có yếu tố nguy cơ như trên như cần đi lại sớm, tránh bất động lâu quá, uống đủ nước, đi tất chun, dùng thuốc chống đông dự phòng phù hợp.
Lê Bình