Vỡ thực quản thường xảy ra sau khi nôn mạnh. Tổn thương này được gọi là hội chứng Boerhaave, là bị rách xuyên thành thực quản. Bệnh có thể gây biến chứng viêm trung thất, nhiễm khuẩn huyết, tỷ lệ tử vong khoảng 35%.
Nôn ói mạnh sẽ gây vỡ thực quản
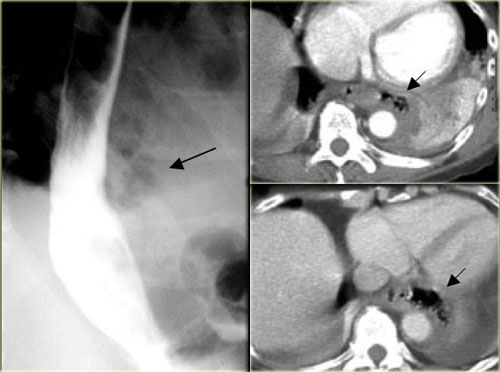 Vỡ thực quản trên phim Xquang và phim chụp cắt lớp.  |
Dấu hiệu phát hiện bệnh
Một ca vỡ thực quản điển hình thường xuất hiện tam chứng Mackler gồm: nôn ói nhiều, lặp đi lặp lại, thường gặp ở đàn ông trung niên có chế độ ăn uống nhiều và hay uống rượu; đau ngực: khởi phát đột ngột sau nôn, đau ở ngực dưới và bụng trên, đau có thể lan lên vai trái hay sau lưng, đau tăng khi nuốt; tràn khí dưới da: đây là triệu chứng gặp ở 28-66% bệnh nhân và rất có tác dụng giúp cho chẩn đoán xác định bệnh. Chụp cắt lớp thấy hình ảnh tràn dịch màng phổi, tràn khí màng phổi, ứ khí trung thất. Tuy nhiên, các triệu chứng có thể thay đổi tùy vị trí tổn thương, thời gian từ lúc vỡ thực quản đến khi được can thiệp, một số triệu chứng có thể gặp là: sốt, vã mồ hôi, tím ngoài da, nhịp tim nhanh, huyết áp tụt. Nôn ra máu: tuy ít gặp nhưng nếu có thì triệu chứng này giúp chẩn đoán phân biệt với hội chứng Mallory-Weiss. Ho thường xảy ra sau nuốt, do có sự thông thương giữa thực quản và khoang màng phổi. Khó thở, thở nhanh, do viêm màng phổi hay tràn dịch màng phổi. Khàn giọng. Bụng gồng cứng. Đối với bệnh nhân đến muộn thường có biểu hiện nhiễm khuẩn, nhiễm khuẩn huyết, nên chẩn đoán trong giai đoạn này khá khó khăn khi biến chứng nhiễm khuẩn đã che lấp các biểu hiện khác trên chẩn đoán hình ảnh. Do đó, việc chẩn đoán sớm hội chứng Boerhaave là rất quan trọng để cứu sống bệnh nhân. Trên thực tế, khoảng 30% trường hợp thủng thực quản có biểu hiện lâm sàng không điển hình. Việc chẩn đoán hội chứng Boerhaave có thể gặp nhiều khó khăn do triệu chứng thường không điển hình và xuất hiện muộn, dẫn đến tỷ lệ tử vong khoảng 35%, làm cho hội chứng này trở thành căn bệnh nguy hiểm nhất trong thủng ống tiêu hóa.
Phương pháp điều trị và phòng bệnh
Việc điều trị chỉ cho kết quả tốt nhất khi chẩn đoán sớm và có can thiệp ngoại khoa trong vòng 12 giờ sau vỡ thực quản. Nếu chẩn đoán muộn, can thiệp sau 24 giờ, tỷ lệ tử vong sẽ cao hơn 50% và sau 48 giờ là gần 90%. Nếu không được phát hiện và điều trị, bệnh nhân coi như chắc chắn tử vong. Phương pháp điều trị lý tưởng nhất là kết hợp giữa điều trị bảo tồn và phẫu thuật. Điều trị nội khoa gồm: truyền dịch tĩnh mạch, dùng kháng sinh có hoạt phổ rộng, đặt sonde mũi - dạ dày. Cung cấp dinh dưỡng qua ống hồi tràng, không ăn uống qua đường miệng. Dẫn lưu xoang ngực.
Điều trị ngoại khoa phụ thuộc các yếu tố: thời gian từ lúc khởi bệnh đến lúc chẩn đoán; mức độ thủng; tổng trạng bệnh nhân. Các nhà chuyên môn ủng hộ sự can thiệp phẫu thuật khi chẩn đoán được thực hiện trong vòng 24 giờ sau thủng. Khâu vá tổn thương, dẫn lưu trung thất và màng phổi là phương pháp giúp bệnh nhân có tỷ lệ sống sót cao nhất. Việc mở ngực trái là phương pháp giúp can thiệp ngoại khoa tốt. Tuy nhiên, nhiều trường hợp cần phải mở bụng để điều trị nếu đoạn vỡ đến thực quản bụng. Đối với bệnh nhân được chẩn đoán muộn sau 24 giờ, tổn thương có thể không hồi phục hoàn toàn. Khi đó, cần phải sử dụng các biện pháp điều trị thay thế phương pháp khâu vá trực tiếp. Phương pháp phổ biến nhất là tạo ra một kênh thực quản thông qua vòng lắp từ đoạn cuối thực quản cổ, tạo điều kiện cho vị trí tổn thương tự hồi phục. Các kỹ thuật mới bao gồm việc sử dụng ống stent kim loại phủ nhựa tự giãn nở được áp dụng khi các phương pháp khác bị thất bại. Dẫn lưu xoang ngực.
Các biến chứng sau phẫu thuật có thể gặp là: viêm mủ màng phổi; rò thực quản - khí quản; rò thực quản - phổi.
Muốn phòng bệnh, điều quan trọng là phải có hiểu biết về hội chứng. Nếu sau khi nôn ói mạnh mà phát hiện một hay nhiều triệu chứng nói trên cần nhanh chóng đưa bệnh nhân đến bệnh viện để được khám chẩn đoán đúng và điều trị kịp thời. Tránh uống rượu bia nhiều.
ThS. Trần Ngọc Hương

