Bệnh nhân nữ 55 tuổi, quê Vĩnh Long được đưa đến BV. Nhân dân Gia Định cấp cứu trong tình trạng khó thở dữ dội, đau tức ngực, ho khan nhiều. Người bệnh được các bác sĩ chẩn đoán suy hô hấp cấp, theo dõi thuyên tắc phổi, huyết khối tĩnh mạch đùi khoeo. Trước đó gần 10 ngày, bệnh nhân đã được cắt toàn bộ tử cung, phần phụ và nạo hạch chậu hai bên để điều trị ung thư cổ tử cung và có ghi nhận huyết khối tĩnh mạch sâu chi dưới.
Kết quả cận lâm sàng cấp cứu của bệnh nhân cho thấy huyết khối lấp hoàn toàn động mạch phổi phải, động mạch phổi trái ở đoạn gốc và các phân nhánh. Siêu âm tĩnh mạch chi dưới thấy huyết khối lấp hoàn toàn tĩnh mạch đùi nông, tĩnh mạch khoeo, chày trước và chày sau chân phải. Bệnh nhân nhanh chóng được chuyển đến khoa Nội Tim mạch và điều trị tích cực với siêu âm huyết khối nhĩ phải với kích thước 9x38mm, di động, dãn buồng tim phải, động mạch phổi, tăng áp phổi.
Theo TS.BS. Bùi Minh Thành, Trưởng khoa Phẫu thuật Tim, khi hội chẩn, bệnh nhân tỉnh, chỉ khó thở, đau tức ngực, mạch 110l/p, huyết áp thấp 100/60. Tuy nhiên qua kinh nghiệm, êkíp hội chẩn bác sĩ khoa Nội Tim mạch và Phẫu thuật Tim đánh giá tình trạng bệnh nhân lúc rất nguy kịch.
“Huyết khối nhiều, kích thước lớn, dài và cứng do hình thành nhiều ngày ở vị trí quan trọng là tim và phổi gây tăng áp phổi, cản trở hồi lưu từ động mạch chi dưới về tim, gây suy tim phải. Thêm nữa đoạn huyết khối rất dài từ tĩnh mạch chủ dưới tiếp tục di chuyển lên trên theo hệ tuần hoàn khiên tình trạng nặng nề, nguy kịch hơn. Quan trọng, là phải quyết định phẫu thuật nhanh chóng, chính xác, kịp thời vì diễn tiến bất thường của quá trình thuyên tắc huyết khối bệnh nhân có nguy cơ đột tử rất cao bất cứ lúc nào. Chính vì vậy chúng tôi đã cố gắng thuyết phục gia đình bệnh nhân và thống nhất chỉ có phẫu thuật khẩn cấp ngay lập tức mới có thể cứu mạng bệnh nhân trong trường hợp này”, BS. Thành cho biết.
Sau khi người nhà đồng ý phẫu thuật, bệnh nhân được chuyển vào phòng mổ khoa Phẫu thuật Tim. Đúng như dự đoán ban đầu của êkíp hội chẩn, bệnh nhân trên bàn mổ được dẫn mê với diễn tiến rất xấu, da niêm tím tái, nổi bông, phù toàn thân, bụng chướng, tăng áp phổi nặng, diễn tiến có khả năng suy thận với tình trạng thiểu niệu, vô niệu. Bệnh nhân được gây mê nội khí quản, phẫu thuật cấp cứu lấy huyết khối động mạch phổi hai bên đến tận các động mạch phân thuỳ, tái lập lưu thông hệ động mạch phổi. Đồng thời lấy huyết khối nhĩ phải và tĩnh mạch chủ dưới, tái lập hồi lưu tĩnh mạch chủ dưới, dưới tuần hoàn ngoài cơ thể kèm lọc máu và hạ thân nhiệt chỉ huy.
May mắn sau gần 3 giờ phẫu thuật, ca mổ đã thành công, bệnh nhân được chuyển về hồi sức tim tích cực và tỉnh dần với sinh hiệu ổn định. Người bệnh tiếp tục được theo dõi sát tình trạng đông chảy máu để tiếp tục điều trị bệnh lý huyết khối tĩnh mạch sâu nhằm tránh tình trạng thuyên tắc huyết khối có thể tái phát ngay trong thời điểm hồi sức.
TS.BS. Bùi Minh Thành cho biết để thành công trong ca phẫu thuật trước tiên cần nhận biết nhanh chóng tình trạng nguy hiểm của bệnh lý thuyên tắc tĩnh mạch phổi phía Khoa Cấp cứu, sau đó đến việc xác định phương pháp điều trị phù hợp từ khoa Nội Tim mạch và cuối cùng là tinh thần hợp tác, sự tin tưởng về chuyên môn từ phía người nhà bệnh nhân với đội ngũ y bác sĩ. Phối hợp đồng bộ, nhanh chóng, kịp thời từ khâu chẩn đoán đến lúc phẫu thuật. Về mặt kỹ thuật cần thực hiện để sao cho vừa lấy được phần huyết khối bám lấp kín các nhánh động mạch phổi hai bên, trong nhĩ phải và tĩnh mạch chủ dưới lan xuống tận các tĩnh mạch trên gan, vừa tránh sang chấn đến các thành động mạch và tĩnh mạch.
“Sau phẫu thuật, chúng tôi kết hợp điều trị hồi sức tích cực chống huyết khối tái phát. Chính nhờ những yếu tố kết hợp như vậy mới giúp bệnh nhân sống còn”, BS. Thành nói.
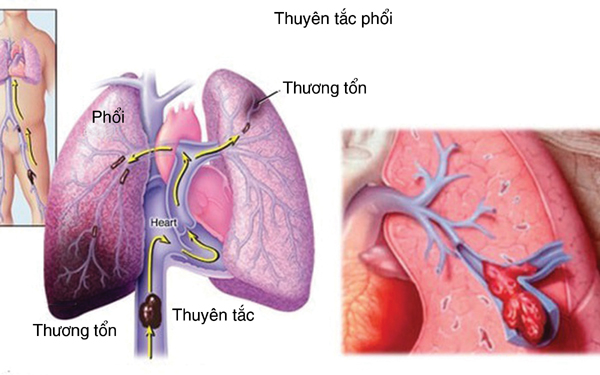
Thuyên tắc phổi và huyết khối tĩnh mạch sâu
Bệnh được gọi chung là thuyên tắc huyết khối tĩnh mạch, đây cũng là một trong ba nguyên nhân tử vong tim mạch lớn, sau nhồi máu cơ tim và đột quỵ. Bệnh nhân sau thuyên tắc phổi bị giảm chất lượng cuộc sống vì biến chứng tăng áp phổi mạn tính sau huyết khối thuyên tắc và suy tĩnh mạch mạn chi dưới. Thuyên tắc huyết khối tĩnh mạch là bệnh thường gặp nhưng rất khó chẩn đoán. Khởi phát thường không đoán trước được và tỷ lệ tái phát sau khi hoàn tất quá trình điều trị kháng đông lại cao.
Thuyên tắc phổi và huyết khối tĩnh mạch sâu đều có chung yếu tố nguy cơ, phần lớn các trường hợp thuyên tắc phổi là hậu quả của huyết khối tĩnh mạch sâu. Khoảng 50 - 60% số trường hợp huyết khối tĩnh mạch sâu dẫn đến thuyên tắc phổi, nguy cơ tử vong ở nhóm bệnh nhân thuyên tắc phổi lớn hơn nhiều so với nhóm huyết khối tĩnh mạch sâu. Bên cạnh đó khả năng tái phát trong nhóm thuyên tắc phổi 3 lần so với nhóm huyết khối tĩnh mạch sâu.
Yếu tố nguy cơ của thuyên tắc huyết khối tĩnh mạch chia làm 2 loại: Liên quan đến bệnh nhân (không thể thay đổi được) và liên quan đến hoàn cảnh (thay đổi được). Yếu tố nguy cơ liên quan đến bệnh nhân thường là lớn tuổi, béo phì..., nằm điều trị lâu ngày, phẫu thuật, chấn thương... Theo một điều tra của Health Care Cost and Utilization Project ở Mỹ, trong số 15 triệu bệnh nhân xuất viện có khoảng 7,7 triệu (51%) mang yếu tố nguy cơ của thuyên tắc huyết khối tĩnh mạch. Còn ở bệnh nhân nhập viện, hầu hết đều có một hay nhiều yếu tố nguy cơ.
Các hội chứng lâm sàng của thuyên tắc phổi
Thuyên tắc phổi rất lớn (massive PE) rất dễ bị sốc tim và suy đa cơ quan. Suy thận, suy gan và thay đổi tri giác (ngất, lơ mơ). Huyết khối lan rộng, ảnh hưởng ít nhất một nửa động mạch phổi. Cục máu đông thường ở 2 bên phổi. Khó thở là triệu chứng đáng chú ý nhất, đau ngực lại không thường gặp. Bệnh nhân thường tím tái và hạ huyết áp.
Thuyên tắc phổi trung bình đến lớn (submassive PE) thường khiến thất phải giảm động từ trung bình đến nặng, kèm theo tăng men tim như troponin, pro - BNP, BNP nhưng vẫn duy trì được huyết áp động mạch hệ thống. Thông thường, khoảng 1/3 hay hơn động mạch phổi bị tắc. Nếu không có tiền căn bị bệnh lý tim mạch hay hô hấp thì tình trạng lâm sàng thường ổn.. Phần lớn bệnh nhân sống sót, nhưng vẫn cần vận mạch hỗ trợ và thông khí nhân tạo. Đa số thuộc loại thuyên tắc phổi hình yên ngựa (cục máu đông kẹt ở chỗ phân chia động mạch phổi phải và trái).
Thuyên tắc phổi từ nhẹ đến trung bình huyết áp động mạch hệ thống bình thường, không có sự phóng thích men tim và chức năng thất phải bình thường. Bệnh nhân lâm sàng tương đối ổn định. Điều trị kháng đông đầy đủ cho kết quả rất tốt.
Nhồi máu phổi hội chứng đặc trưng bởi đau ngực kiểu màng phổi dai dẳng hoặc lúc tăng lúc giảm. Viêm màng phổi thường đi kèm ho ra máu. Vị trí thuyên tắc thường nằm ở nhánh động mạch phổi ngoại vi gần màng phổi. Nhồi máu nhu mô phổi thường xuất hiện vào ngày 3 - 7 sau thuyên tắc. Hội chứng thường đi kèm sốt, bạch cầu tăng, tốc độ lắng máu tăng và bằng chứng hình ảnh học của nhồi máu phổi.
Thuyên tắc nghịch thường biểu hiện bởi tình trạng đột quỵ cấp. Nguyên nhân là do huyết khối từ hệ tĩnh mạch sâu đi vào hệ động mạch qua lỗ bầu dục không đóng. Hiếm khi tìm thấy huyết khối tĩnh mạch sâu trên bệnh nhân bị thuyên tắc nghịch do cục huyết khối thường nhỏ, bong ra hoàn toàn từ các tĩnh mạch rất nhỏ ở chân nên không có huyết khối tồn dư để kiểm tra trên siêu âm tĩnh mạch. Sau một cơn đột quỵ không rõ nguồn gốc, siêu âm tim có thể tìm ra còn lỗ bầu dục. Điều trị hiện tại đòi hỏi phải chọn giữa điều trị kháng đông suốt đời và vá lỗ bầu dục, thường là qua da.
Thuyên tắc phổi không do huyết khối ít gặp nhất, nguồn gốc thuyên tắc gồm có mỡ, khối u, khí và nước ối. Thuyên tắc mỡ thường gặp sau chấn thương kín có kèm gãy xương dài. Thuyên tắc khí thường xảy ra khi đặt hay rút catheter tĩnh mạch trung tâm. Thuyên tắc ối là một thảm họa đặc trưng bởi suy hô hấp, sốc tim và đông máu nội mạch lan tỏa.
Xác định thuyên tắc phổi trên lâm sàng
Biểu hiện lâm sàng của thuyên tắc phổi không đặc hiệu, rất giống với nhiều bệnh lý nội khoa khác nhau. Thuyên tắc phổi có thể đi kèm những bệnh này, càng làm cho công tác chẩn đoán thêm khó khăn.
Tỷ lệ mắc bệnh thuyên tắc huyết khối tĩnh mạch ngang nhau ở 2 giới nhưng tăng dần theo tuổi. Tuổi trung bình bị thuyên tắc phổi là trên 60 tuổi. Nhóm từ 60 tuổi - 80 tuổi chiếm khoảng 65%. Nhóm bệnh nhân trên 80 tuổi tỷ lệ bị thuyên tắc phổi cao gấp 8 lần so với nhóm dưới 50 tuổi. Khoảng một nửa trường hợp thuyên tắc huyết khối tĩnh mạch không tìm được nguyên nhân và xảy ra kể cả khi không có chấn thương, phẫu thuật, bất động kéo dài hay bị ung thư trước đó. Thuyên tắc phổi xảy ra trên những bệnh nhân thuộc loại này được gọi thuyên tắc phổi không có khởi phát chiếm tỉ lệ khoảng 20%.
Triệu chứng
Khó thở và nhịp nhanh là hai triệu chứng thường gặp nhất trong thuyên tắc phổi. Khi bệnh nhân khó thở dữ dội thường gợi ý thuyên tắc phổi lớn do huyết khối ở động mạch phổi chính, đau ngực không là triệu chứng thường gặp trong nhóm này, ngất hoặc tím tái gợi ý cho thuyên tắc phổi rộng. Ngược lại thuyên tắc phổi do tắc mạch máu ngoại vi thường biểu hiện lâm sàng với triệu chứng đau ngực kiểu màng phổi, thuyên tắc phổi thường nhỏ, nằm ở các động mạch phổi xa gần màng phổi.
 Ngoài những trường hợp tối khẩn phải phẫu thuật, còn lại, hồi sức tích cực là phương pháp tối ưu
Ngoài những trường hợp tối khẩn phải phẫu thuật, còn lại, hồi sức tích cực là phương pháp tối ưu
Đau ngực sau xương ức kiểu nhồi máu cơ tim có thể là do tổn thương thiếu máu cục bộ thất phải. Đôi khi triệu chứng khó thở có thể tiến triển qua vài tuần, chẩn đoán thuyên tắc phổi khi không tìm được nguyên nhân gây tăng khó thở khác.
Ở bệnh nhân suy tim hoặc có bệnh phổi, tình trạng khó thở nặng hơn có thể là dấu hiệu duy nhất gợi ý thuyên tắc phổi. Theo nghiên cứu của Stein và cộng sự, có đến 32% bệnh nhân huyết khối tĩnh mạch sâu bị thuyên tắc phổi không triệu chứng. Các triệu chứng của thuyên tắc phổi đều không nhạy và không đặc hiệu.
Thuyên tắc phổi phải được nghĩ đến trên bệnh nhân tụt huyết áp khi:
- Có bằng chứng huyết khối tĩnh mạch và các nguy cơ của thuyên tắc huyết khối tĩnh mạch.
- Có biểu hiện lâm sàng của tâm phế cấp (suy thất phải cấp) như tĩnh mạch cổ nổi, gallop T3 bên phải, thất phải dãn to và tăng động.
- Có bằng chứng thất phải dãn và giảm động trên siêu âm hay S1Q3T3 mới, block nhánh phải mới và nhồi máu thất phải trên ECG.
Điều trị
Ngoài những trường hợp tối khẩn phải phẫu thuật, còn lại, hồi sức tích cực là phương pháp tối ưu. Bệnh nhân được xác lập chẩn đoán thuyên tắc phổi cần nhanh chóng đánh giá mức độ nặng và điều trị ngay. Việc điều trị tích cực bao gồm hỗ trợ hô hấp, hỗ trợ huyết động, dùng kháng đông theo kinh nghiệm.
Hỗ trợ hô hấp: cung cấp oxygen khi có tình trạng giảm oxy máu. Giảm oxy máu nặng và suy hô hấp cần phải đặt nội khí quản và thông khí nhân tạo. Cần lưu ý khả năng tụt huyết áp sau khi đặt nội khí quản và thông khí nhân tạo ở bệnh nhân thuyên tắc phổi có kèm suy thất phải. Chiến lược thở máy tương tự như hội chứng nguy kịch hô hấp cấp ARDS.
Hỗ trợ tuần hoàn: thuyên tắc phổi kèm choáng ( HATT < 90 mmHg kéo dài > 15 phút hoặc HATT giảm > 40 mmHg sau với mức bình thường của bệnh nhân), truyền dịch đường tĩnh mạch là điều trị đầu tiên, thường dùng là nước muối đẳng trương, truyền hơn 500 - 1.000ml dịch là đủ, trong một số trường hợp bù dịch đã cải thiện huyết động. Bù quá nhiều dịch có thể gây hại vì làm căng thành thất phải, tăng nhu cầu oxy thất phải, gây thiếu máu cục bộ và làm nặng hơn tình trạng suy thất phải. Sau khi bù đủ lượng dịch như trên mà huyết áp không cải thiện thì thuốc vận mạch là cần thiết.
Không có nghiên cứu lâm sàng về thuốc vận mạch tối ưu cho sốc do thuyên tắc phổi. Dopamin, Dobutamine, Norepinephrine đều có thể có hiệu quả. Noradrenalin tác dụng trên thụ thể alpha mạch máu, tăng huyết áp hệ thống và có thể giúp cải thiện tưới máu mạch vành thất phải nhưng làm tăng nhịp tim. Dobutamine tăng sức co bóp cơ tim, dãn mạch làm giảm hậu tải cho thất phải. Tuy nhiên, vì khả năng giãn mạch nhiều có thể làm nặng thêm tình trạng tụt huyết áp hệ thống. Kết hợp dobutamine với norepinephrine như liệu pháp ban đầu sau đó tác dụng tăng co bóp của Dobutamin vượt qua tác dụng giãn mạch, giảm dần và ngưng Noradrenaline là cách làm được nhiều bác sĩ thực hiện.
Nitric oxide và prostacylin là những chất dãn mạch làm giảm áp lực động mạch phổi và sức cản mao mạch phổi, nhưng chúng cũng làm giảm huyết áp hệ thống. Do đó, sử dụng đường khí dung có thể khắc phục được nhược điểm này. Một số nghiên cứu nhỏ cho thấy NO và prostacylin khí dung giúp cải thiện huyết động bệnh nhân thuyên tắc phổi. Chất đối kháng endothelin và chất ức chế 5-phosphodiesterase (sildenafil) cũng được chứng minh có vai trò làm giảm áp phổi trên động vật thí nghiệm.
Cân nhắc liều kháng đông ban đầu: Kháng đông là hòn đá tảng trong điều trị thuyên tắc phổi và huyết khối tĩnh mạch sâu, đã được chứng minh làm giảm tỉ lệ tử vong và giảm nguy cơ tái phát. Người ta thấy rằng bệnh nhân thuyên tắc phổi lần đầu không đủ gây ra tử vong mà chính những thuyên tắc tái phát sau đó mới là nguyên nhân chính. Hiệu quả của kháng đông tốt nhất khi nồng độ điều trị sớm đạt được trong vòng 24 giờ đầu tiên. Cách tiếp cận liều kháng đông theo kinh nghiệm xuất phát từ mục tiêu này.




