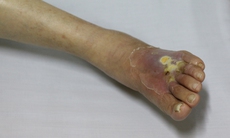
1. Mục tiêu điều trị đái tháo đường type 2 ở người trưởng thành
Điều trị đái tháo đường type 2 cần đạt được các mục tiêu:
- Đưa chỉ số HbA1c về dưới 7%. Tuy nhiên mục tiêu này có thể khác nhau, cần thiết phải cá thể hóa, phụ thuộc tình trạng sức khỏe, tuổi, biến chứng của bệnh, thời gian mắc bệnh…
- Đường huyết mao mạch lúc đói, trước ăn đạt từ 80 - 130mg/dL (4,4 - 7,2 mmol/L).
- Đỉnh đường huyết mao mạch sau ăn 1 - 2 giờ đạt dưới 180 mg/dL(10,0 mmol/L).
Bên cạnh việc kiểm soát đường huyết đạt mục tiêu, điều trị đái tháo đường cần kiểm soát toàn diện đa yếu tố: Kiểm soát huyết áp, lipid máu, cân nặng và các biến chứng cũng như các bệnh lý khác kèm theo.
Các thuốc điều trị đái tháo đường phổ biến hiện nay bao gồm: Metformin, nhóm thuốc SU, nhóm thuốc glinid, pioglitazon, nhóm thuốc ức chế enzym alpha glucosidase, nhóm thuốc đồng vận thụ thể GLP-1, nhóm thuốc ức chế DPP-4, nhóm thuốc ức chế kênh đồng vận chuyển natri - glucose (SGLT2), insulin.
Mục tiêu điều trị đái tháo đường là đưa đường huyết về mức an toàn và hạn chế các biến chứng.
Do bản chất đa dạng của cơ chế bệnh sinh đái tháo đường type 2, chỉ giai đoạn mới mắc bệnh thì dùng đơn trị liệu có thể mang lại hiệu quả kiểm soát đường huyết tốt. Nhưng sau thời gian tiến triển bệnh, việc phối hợp thuốc trong điều trị sẽ mang lại hiệu quả giảm glucose huyết tốt hơn, đồng thời giảm tác dụng phụ khi tăng liều một loại thuốc đến tối đa.
Ngoài ra, viên thuốc phối hợp 2 nhóm thuốc sẽ giúp cho số viên thuốc cần sử dụng ít hơn, làm tăng tính tuân thủ dùng thuốc của người bệnh. Bất lợi của viên thuốc phối hợp là không thể chỉnh liều 1 loại thuốc.
Hiện nay, tại Việt Nam có các thuốc viên phối hợp như: glyburid/metformin, glimepirid/metformin, glibenclamid/metformin, sitagliptin/metformin, vildagliptin/metformin, saxagliptin/metformin dạng phóng thích chậm, pioglitazon/ metformin.
2. Biện pháp dùng thuốc và lưu ý tác dụng phụ khi điều trị bệnh đái tháo đường
- Đơn trị liệu: Metformin là lựa chọn hàng đầu trong điều trị đái tháo đường type 2 trừ khi có chống chỉ định hoặc không dung nạp thuốc.
Thuốc được dùng đơn trị liệu khi bệnh nhân được chẩn đoán mới mắc đái tháo đường type 2 không có triệu chứng lâm sàng của tăng glucose huyết. Mức glucose huyết không quá cao với HbA1c cao trên mức mục tiêu không quá 1,5%.
Lưu ý: Thận trọng khi dùng metformin ở bệnh nhân trên 80 tuổi, những bệnh nhân có nguy cơ nhiễm acid lactic như suy thận, nghiện rượu mạn.
Ngưng dùng metformin 24 giờ trước khi chụp hình với thuốc cản quang phẫu thuật. Bệnh nhân cần uống đủ nước hay truyền dịch để phòng ngừa suy thận do thuốc cản quang.
Ngưng sử dụng metformin 48 giờ trước thời điểm thực hiện chiếu chụp có sử dụng thuốc cản quang chứa iod ở người bệnh có mức lọc cầu thận nằm trong khoảng 30-60 mL/phút/1,73 m2. Người bệnh có tiền sử suy gan, nghiện rượu, suy tim hoặc sẽ sử dụng thuốc cản quang chứa iod theo đường động mạch. Đánh giá lại mức lọc cầu thận 48 giờ sau khi chiếu chụp và sử dụng lại metformin nếu chức năng thận ổn định.
- Phối hợp thuốc: Phối hợp thuốc từng bước được ưu tiên lựa chọn khi kiểm soát glucose huyết.
Khi metformin đơn trị không đạt mục tiêu HbA1c sau 3 tháng, phụ thuộc vào các bệnh lý đi kèm như: Bệnh tim mạch do xơ vữa, bệnh mạch vành, bệnh mạch máu não, bệnh động mạch ngoại biên; suy tim; bệnh thận mạn… thì đưa ra lựa chọn phối hợp thuốc. Tùy từng trường hợp bệnh mắc kèm mà phác đồ phối hợp thuốc sẽ được bác sĩ chuyên khoa nội tiết - đái tháo đường cân nhắc lựa chọn thuốc hợp lý.
Chẳng hạn, đối với bệnh nhân đái tháo đường type 2 có có bệnh tim mạch do xơ vữa, ưu tiên sử dụng các thuốc ức chế SGLT-2 và đồng vận thụ thể GLP-1 có bằng chứng bảo vệ tim mạch như empagliflozin, canagliflozin, dapagliflozin, liraglutid, semaglutid. Đối với trường hợp bệnh tim mạch do xơ vữa kèm theo suy tim, khuyến cáo nên ưu tiên sử dụng thuốc ức chế SGLT-2…
Nhóm thuốc ức chế SGLT-2 và nhóm thuốc đồng vận thụ thể GLP-1 được khuyến cáo sử dụng trên những bệnh nhân đái tháo đường type 2 cần giảm cân. Nhóm thuốc ức chế DPP-4 có thể sử dụng trong trường hợp cần hạn chế tăng cân.
- Insulin: Sử dụng insulin khi điều trị bằng các thuốc hạ đường huyết khác mà không đạt mục tiêu điều trị, thường bắt đầu bằng thêm insulin nền (tác dụng kéo dài). Khi không đạt mục tiêu điều trị với insulin nền và thuốc uống, có thể phối hợp thêm đồng vận thụ thể GLP-1, ức chế SGLT2, hoặc các mũi insulin nhanh (insulin bữa ăn) hoặc chuyển sang insulin trộn sẵn 2 hoặc 3 lần/ngày. Tuy nhiên cần lưu ý nguy cơ hạ đường huyết và tăng cân.
- Lưu ý tương tác thuốc
Thông thường, bệnh nhân đái tháo đường phải sử dụng nhiều thuốc. Ngoài thuốc kiểm soát đường huyết, bệnh nhân có thể phải điều trị đồng thời các bệnh lý mắc kèm và phòng ngừa biến chứng tim mạch bằng các nhóm thuốc khác bao gồm: Thuốc điều trị rối loạn lipid máu, thuốc điều trị tăng huyết áp, thuốc kháng kết tập tiểu cầu, thuốc điều trị rối loạn tâm thần...
Các thuốc này có thể ảnh hưởng đến đường huyết hoặc tương tác với các thuốc kiểm soát glucose huyết mà bệnh nhân đang được sử dụng. Giảm thiểu các nguy cơ do tương tác thuốc cũng là một mục tiêu quan trọng trong điều trị cho bệnh nhân đái tháo đường.
Trong số các nhóm thuốc điều trị đái tháo đường, nhóm thuốc SU (glipizid, glyburid, gliclazid, glimepirid) là nhóm có nguy cơ xảy ra nhiều tương tác do có đặc tính liên kết protein cao. Cần thận trọng khi chỉ định cho bệnh nhân và rà soát lại các thuốc trước khi thêm hoặc bớt bất kỳ thuốc nào trong quá trình điều trị.
3. Các biện pháp hỗ trợ điều trị đái tháo đường hiệu quả
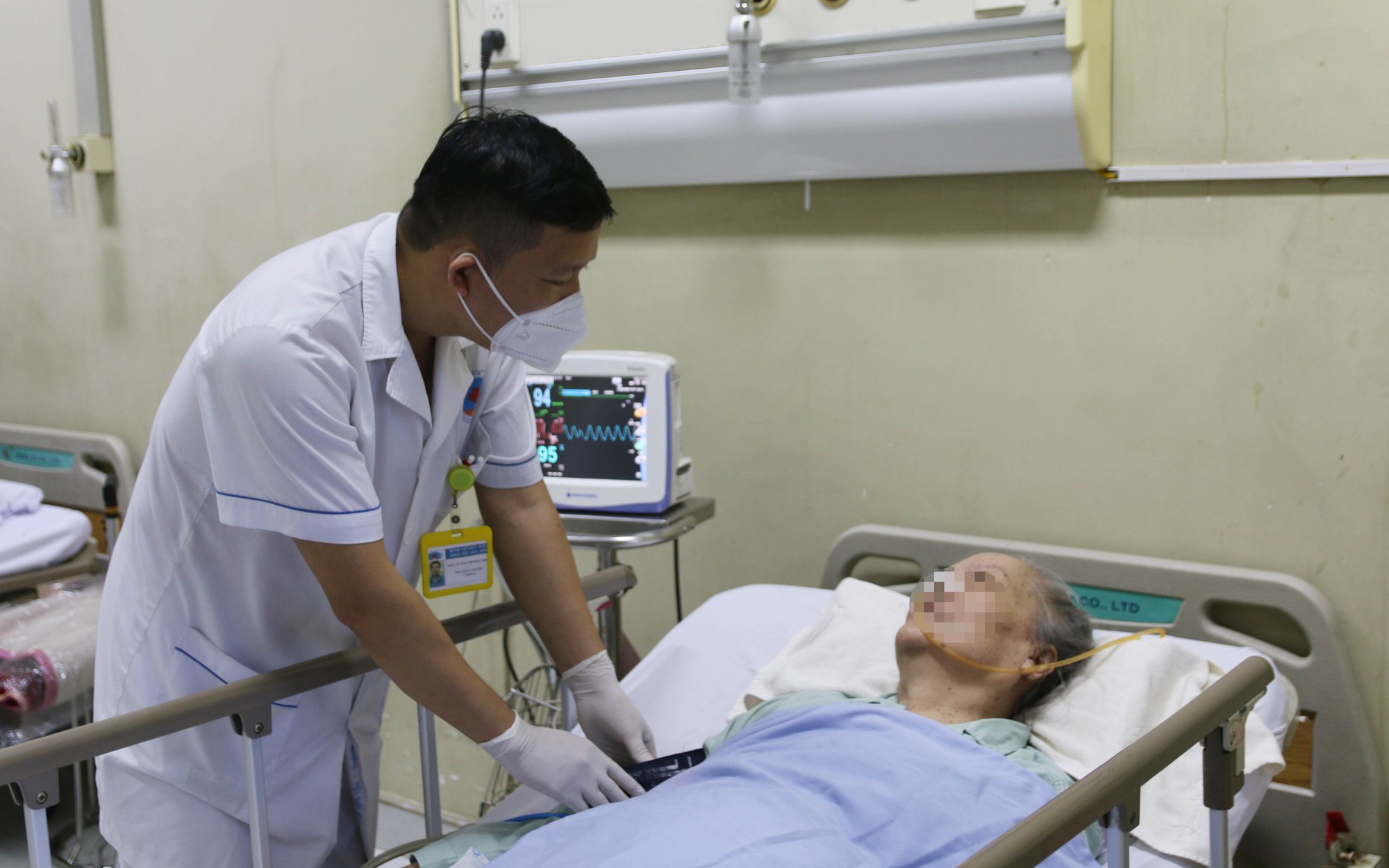
Ngoài việc dùng thuốc, để đạt hiệu quả cao trong việc kiểm soát đường huyết và hạn chế các biến chứng, bệnh nhân cần tích cực thay đổi lối sống. Đây là nền tảng của điều trị đái tháo đường. Theo đó chế độ dinh dưỡng và luyện tập là yếu tố rất quan trọng.
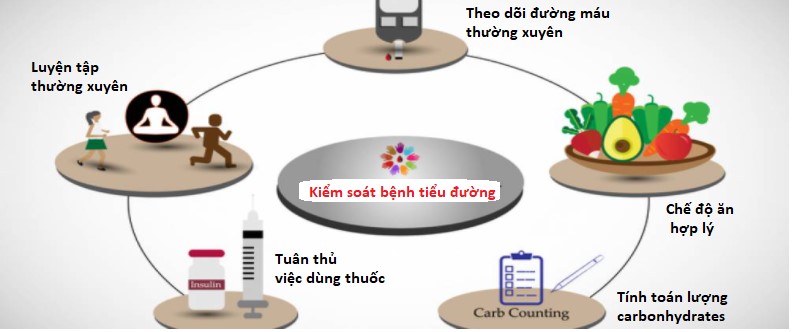
Người bệnh đái tháo đường cần tuân thủ việc dùng thuốc kết hợp chế độ ăn và luyện tập phù hợp
Không có một chế độ dinh dưỡng chung mang lại hiệu quả cho tất cả bệnh nhân. Chế độ dinh dưỡng cần được cá thể hóa, phụ thuộc tình trạng bệnh, tuổi, thói quen ăn uống, phong tục tập quán và điều kiện kinh tế. Cần thiết có sự tư vấn của bác sĩ chuyên khoa dinh dưỡng. Theo đó, thực đơn sẽ được thiết lập cho từng bệnh nhân có biến chứng/bệnh lý đi kèm; bệnh nhân có tham gia và mức độ hoạt động thể lực. Nên theo chế độ ăn nhạt (theo khuyến cáo của WHO); hạn chế tối đa bia, rượu; ngưng hút thuốc lá.
Về chế độ tập luyện, loại hình luyện tập thông dụng và dễ áp dụng nhất là đi bộ tổng cộng 150 phút mỗi tuần (hoặc 30 phút mỗi ngày), không nên ngưng luyện tập 2 ngày liên tiếp. Mỗi tuần nên tập kháng lực 2 - 3 lần (kéo dây, nâng tạ). Mức độ và thời gian luyện tập thể lực thay đổi tùy theo tuổi, mức độ bệnh và các bệnh lý đi kèm.
Mời độc giả xem thêm video:
Bệnh nhân đái tháo đường có nên kiêng hoa quả ngọt hay không?