Kháng sinh là loại thuốc được sử dụng nhiều trong điều trị các bệnh nhiễm khuẩn, đồng thời cũng là loại thuốc dễ bị lạm dụng. Khi vào cơ thể, kháng sinh được thải trừ qua thận và có thể gây hại thận ở các mức độ khác nhau.
Kháng sinh gây hại cho thận ở cả mức độ trực tiếp và gián tiếp (tác hại khi kết hợp với một số thuốc khác). Kháng sinh trực tiếp gây nhiễm độc thận, nhiễm độc ống thận, do gây thương tổn trực tiếp hoặc ở màng nhân tế bào biểu mô, lưới bào tương, ty lạp thể. Trường hợp có nhu mô thận quá mẫn cảm thì việc dùng một số kháng sinh có thể gây bệnh ở ống thận - mô kẽ. Kháng sinh có thể gây suy thận cấp do giảm lưu lượng máu đến thận. Tuy nhiên, tai biến này chỉ xảy ra khi người bệnh có kèm theo các chứng mất nước, mất máu, suy tim, xơ gan mất bù, hay khi dùng thuốc làm giảm prostaglandin sẽ làm giảm lưu lượng máu qua thận, giảm độ lọc cầu thận. Trường hợp người bệnh suy thận mạn phải dùng kháng sinh cũng dễ gặp tai biến do chức năng thận kém, độ lọc của cầu thận giảm làm cho kháng sinh sẽ tích liều gây độc thêm cho thận và gây ra các tác hại ở các cơ quan khác. Những trường hợp có chức năng thận yếu như: người cao tuổi, trẻ nhỏ, người suy thận… khi dùng kháng sinh, chu kỳ bán hủy thuốc kéo dài hơn người bình thường từ 3 - 5 lần. Do lưu lại lâu như vậy nên thuốc tích lại trong các cơ quan gây độc, trong đó gây độc nhiều nhất cho thận.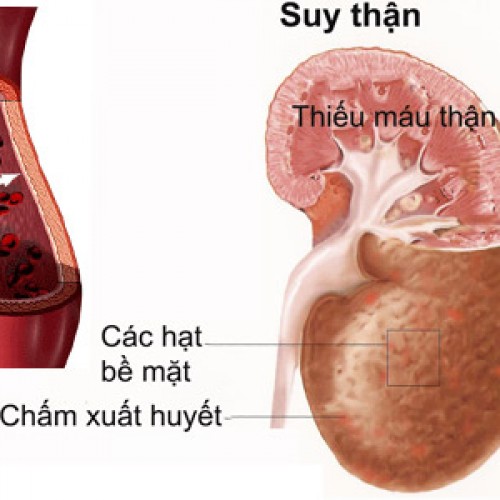
Suy thận là một trong các tai biến do dùng kháng sinh.
Các kháng sinh gây độc thận
Nhóm cephalosporin: Các kháng sinh cephalosporin được dùng khá phổ biến, nhất là với trẻ em. Thế nhưng trong nhóm này, có nhiều thuốc có thể gây hại thận (gây nhiễm độc ống thận), khi thuốc bài tiết qua đường thận dưới dạng không đổi. Các cephalosporin thế hệ 1 đường uống (cephalexin, cefalothin, cephazolin, cephadroxil) gây độc cho thận còn thế hệ 2 - 3 thì an toàn hơn. Thế nhưng ở dạng tiêm, các cephalosporin từ thế hệ thứ hai trở đi thường gây rối loạn chức năng thận nhiều hơn các thuốc thế hệ trước.
Các thuốc sulfamid: Một số sulfamid thường dùng như sulfacetamid, natri sulfamethoxazol, cotrimoxazol… Các thuốc trong nhóm này kết tủa trong ống thận gây tắc thận, nhất là khi dùng liều cao và uống ít nước. Vì vậy, khi dùng các thuốc này cần uống nhiều nước để giúp hòa tan nhanh thuốc và thải trừ dễ dàng hơn, tránh kết tủa gây sỏi thận.
Nhóm aminozid (tobramycin, streptomycin, neomycin…): Tỷ lệ gây suy thận của các thuốc trong nhóm này với tỷ lệ khoảng 10%. Suy thận có thể xuất hiện sau một liều điều trị (từ 7-10 ngày). Trường hợp người tuổi cao, người đang suy thận, xơ gan, bị mất nước…mà dùng các thuốc nhóm aminozid liều cao, kéo dài hoặc dùng với một thuốc gây suy thận khác thì mức độ nhiễm độc càng trầm trọng thêm. Thuốc gây độc nhiều nhất là neomycin nhưng hiện nay neomycin thường chỉ dùng dưới dạng phối hợp trong các dung dịch hay thuốc mỡ (nhỏ mắt, dùng ngoài). Streptomycin gây nhiễm độc nhẹ hơn và hiện chỉ dùng liều xác định trong điều trị lao. Tobramycin gây nhiễm độc trung bình, hiện hay dùng dưới dạng thuốc nhỏ mắt. Gentamycin vừa có thể gây nhiễm độc thận vừa gây nhiễm độc thính giác và có khoảng cách giữa liều điều trị và liều độc hẹp, ít được chuyển hóa, bài tiết chủ yếu qua thận dưới dạng nguyên chất. Đặc biệt, gentamycin bị lạm dụng nhiều (trong điều trị các bệnh nhiễm khuẩn hô hấp cấp ở trẻ em dưới 5 tuổi trở lên) nên tỷ lệ gentamycin gây độc chiếm tỷ lệ cao trong nhóm.
Kháng sinh chống nấm amphotericin B: Tác dụng lên lipid của màng tế bào gây độc. Biểu hiện thường thấy là suy thận cấp, đái tháo nhạt, nhiễm toan do ống thận.
Các thuốc nhóm fluoroquinolon (ciprofloxacin, ofloxacin, levofloxacin, sparfloxacin…): Ít tiềm năng gây độc cho thận nhưng khi dùng cho người suy thận thì cũng có thể gây rối loạn chức năng thận.
Kháng sinh nhóm betalactam: Có thể gây ra bệnh ở ống thận - mô kẽ do miễn dịch - dị ứng cho các trường hợp mô thận quá mẫn cảm với các biểu hiện xuất hiện đột ngột: đái ra máu, thận to ra. Thuốc gây tác hại nhiều và nặng nhất là methicilin, hay gặp penicilin, hiếm gặp hơn là ampicilin, amoxicilin, oxacilin.
Lời khuyên cho người dùng thuốc
Khi dùng các kháng sinh kể trên, người khỏe mạnh cũng có thể có nguy cơ nhiễm độc thận; người có chức năng thận suy giảm do cao tuổi hay trẻ nhỏ, do mắc bệnh thận hay một số bệnh mạn tính kèm theo thì nguy cơ kháng sinh gây hại thận càng cao, dễ xảy ra và nặng. Vì vậy, trước khi dùng các kháng sinh này phải xem xét chức năng thận, đặc biệt là với trường hợp có nguy cơ cao (tăng huyết áp, mắc bệnh gan…). Để an toàn dùng thuốc, mọi người cần dùng thuốc theo đúng chỉ định, không được tự ý sử dụng các kháng sinh có khả năng gây hại thận. Đồng thời phải thông báo cho bác sĩ loại thuốc mình đang dùng để tránh các tương tác thuốc có thể gây hại thận khi dùng đồng thời với kháng sinh.