Tổn thương chi nghiêm trọng
Loét bàn chân là một biến chứng quan trọng của bệnh ĐTĐ với tỉ lệ mới mắc hàng năm là khoảng 2% tổng số bệnh nhân. Tỉ lệ này tăng từ 5-7.5% ở những bệnh nhân có biểu hiện bệnh lý thần kinh ngoại biên. Điều đáng lo ngại là có đến 15% bệnh nhân ĐTĐ sẽ bị loét tại một thời điểm nào đó trong toàn bộ cuộc đời của họ. Biểu hiện nhiễm khuẩn là một dấu hiệu quan trọng và báo cáo cho thấy khoảng 60% các ca cắt cụt chi khởi phát do vết loét nhiễm khuẩn. Tỉ lệ tử vong sau 5 năm của bệnh nhân bị cắt cụt chi dưới là 50-60%.
Một số yếu tố nguy cơ được xác định gồm có tổn thương thần kinh ngoại biên, bệnh lý mạch máu ngoại vi và nhiễm khuẩn. Một số yếu tố nguy cơ khác bao gồm: Vi chấn thương, dị dạng cấu trúc, giới hạn vận động khớp, xuất hiện các vết chai, tăng đường huyết kéo dài, tăng đường huyết không kiểm soát được, tiền sử loét bàn chân hoặc cắt cụt chi.
Tổn thương thần kinh ngoại biên là một biến chứng thường gặp của bệnh ĐTĐ, xuất hiện ở khoảng 50-70% bệnh nhân ĐTĐ. Các bệnh lý thần kinh do ĐTĐ làm ảnh hưởng đến các sợi thần kinh cảm giác, vận động và tự chủ. Tổn thương bệnh lý tại các sợi cảm giác khiến bàn chân không còn nhạy cảm với những kích thích đau thông thường, vì vậy các vết loét thường xuất phát từ những chấn thương nhỏ. Tổn thương các sợi vận động gây yếu cơ, teo cơ và liệt nhẹ. Từ đó gây nên sự biến dạng bàn chân, xuất hiện những điểm tăng áp lực gây chai chân, chai dày kết hợp với đi nhiều dẫn đến tổn thương rách, viêm tổ chức lâu dần dẫn đến loét chân.
Một vấn đề nữa của tổn thương thần kinh làm giảm tiết mồ hôi và gây thay đổi ở da làm giảm tính chất tự vệ của da đối với sự xâm nhập của vi sinh vật từ ngoài vào, da khô nứt nẻ tạo điều kiện nhiễm khuẩn bàn chân.
Mặc dù được chăm sóc có hệ thống nhưng các vết thương này thường chậm liền, nguy cơ cắt cụt rất cao nếu không kiểm soát được hoại tử và màng biofilm. Các hành động phòng bệnh cấp 2 sau khi loét rất quan trọng vì các vết thương này thường bị tái phát ở 30% trường hợp trong năm đầu tiên sau khi khỏi vết thương cũ.
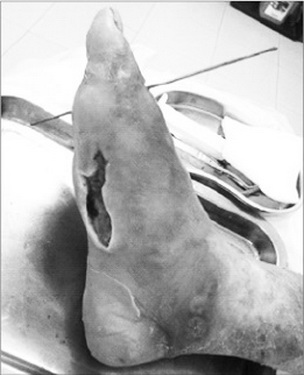
Loét bàn chân ở người bệnh đái tháo đường.
Hoại tử chi do tắc mạch gây thiếu máu
Bệnh lý mạch máu ngoại vi được ghi nhận ở hơn 30% các trường hợp có loét bàn chân. Ở bệnh nhân ĐTĐ, sự thay đổi mạch máu biểu hiện nhiều nhất ở vi tuần hoàn, có đặc điểm là những thay đổi điển hình của chứng xơ vữa mạch. Mặt khác, trong khi vi tuần hoàn xuất hiện các thay đổi về cấu trúc, đặc biệt là sự dày lên của lớp màng đáy thì những thay đổi chức năng lại xuất phát từ các bất thường của màng trong và lớp cơ. Sự xuất hiện của màu đỏ tại chỗ trên da, một mặt là yếu tố nguy cơ xuất hiện các vết loét, mặc khác nó cũng là yếu tố làm vết loét dễ biến chứng và khó điều trị.
Các vết loét bàn chân ĐTĐ tạo điều kiện cho nhiễm khuẩn tại chỗ hoặc toàn thân, gây ra nguy cơ lớn cho những bệnh nhân này do suy giảm đáp ứng miễn dịch. Nhiễm khuẩn là nguyên nhân quan trọng khiến bệnh nhân phải nhập viện và là một yếu tố nguy cơ của cắt cụt chi dưới. Việc cắt cụt chi không những gây tổn thất về mặt sức khỏe cho bệnh nhân mà còn gây ra các tổn thất về mặt kinh tế và xã hội đối với bệnh nhân và ngành y tế.
Xử trí bệnh bàn chân do ĐTĐ
Nhìn chung, cách xử trí bệnh nhân ĐTĐ có loét bàn chân thường là: Kiểm soát chuyển hóa, làm rộng vết thương, loại bỏ các áp lực tại chỗ, điều trị nhiễm khuẩn bằng kháng sinh và kiểm soát nhiễm khuẩn tại chỗ như băng gạc bất hoạt vi khuẩn, plasma lạnh diệt vi sinh vật, đặc biệt kiểm soát màng biofilm, kiểm soát dịch tại vết thương, kiểm soát biểu bì hóa đặc biệt khiểm soát các đường hầm tạo ra do sự mất tổ chức, có thể sử dụng các yếu tố phát triển và các phương pháp tái tạo mạch nếu có chỉ định.
Sau khi kiểm soát nghiêm ngặt chuyển hóa, việc làm rộng vết thương là bước quan trọng nhất trong quá trình điều trị vết loét ĐTĐ và cần được tiến hành trước bất kỳ hoạt động điều trị tại chỗ nào. Bước này bao gồm lấy bỏ toàn bộ tổ chức chết và nhiễm khuẩn (bao gồm cả xương) tại vùng loét cũng như các mô xung quanh. Nên chẩn đoán và điều trị sớm nhiễm trùng. Việc chẩn đoán cần dựa vào những đặc điểm lâm sàng của nhiễm khuẩn như các dấu hiệu về huyết học và hóa sinh; nuôi cấy vi khuẩn và dùng chẩn đoán hình ảnh để phát hiện viêm tủy xương. Trường hợp nghi ngờ nhiễm khuẩn thì cần nuôi cấy vi khuẩn từ phần sâu nhất của ổ loét sau khi đã loại bỏ hoại tử và cách xử trí bao gồm loại bỏ hoại tử có thể làm rộng vết thương hoặc tiểu phẫu cắt bỏ các mô hoại tử sau đó điều trị kiểm soát vi sinh vật tại chỗ và toàn thân bao gồm cả kháng sinh phù hợp. Liều kháng sinh điều trị thường phụ thuộc vào kinh nghiệm và được điều chỉnh dựa vào đáp ứng và kết quả nuôi cấy vi khuẩn. Những bệnh nhân này thường là bội nhiễm cả vi khuẩn ưa khí và kị khí vì vậy thường kết hợp các loại kháng sinh có phổ rộng. Nếu triệu chứng nhiễm khuẩn nhẹ thì khuyến cáo dùng kháng sinh đường uống, trường hợp nhiễm khuẩn trung bình hoặc nặng thì bệnh nhân cần được kiểm soát chặt chẽ kịp thời có thể phải phẫu thuật mở vết thương và điều trị kháng sinh đường tiêm truyền.



