Chinh phục kỹ thuật khó với 108 ca ghép gan thành công
Theo GS.TS.Mai Hồng Bàng - Giám đốc Bệnh viện TWQĐ 108: Tại Việt Nam, số người mắc các bệnh lý về gan như: Ung thư gan, xơ gan giai đoạn cuối, suy gan cấp do nhiều nguyên nhân khác nhau. Ở người mắc bệnh lý gan giai đoạn này, các biện pháp điều trị mang lại hiệu quả rất thấp, hầu hết đều có nguy cơ dẫn đến tử vong cao. Lúc này, ghép gan là biện pháp duy nhất để cứu sống bệnh nhân. Do đó, nhu cầu ghép gan trên thực tế là rất lớn.
Kỹ thuật ghép gan đã được thực hiện tại Việt Nam từ năm 2004, nhưng đến nay cả nước mới có 09 trung tâm ghép gan và thực hiện ghép gan được 300 bệnh nhân. Đây là con số quá ít so với nhu cầu ghép gan rất lớn.
Sở dĩ, trong gần 20 năm mới thực hiện được con số ghép gan khiêm tốn đó, theo GS.TS.Mai Hồng Bàng, là do kỹ thuật ghép gan rất phức tạp. Đây là một kỹ thuật rất khó, đòi hỏi trình độ chuyên môn của phẫu thuật viên cao, quy trình nghiêm ngặt và trang thiết bị y tế hiện đại, đồng bộ.
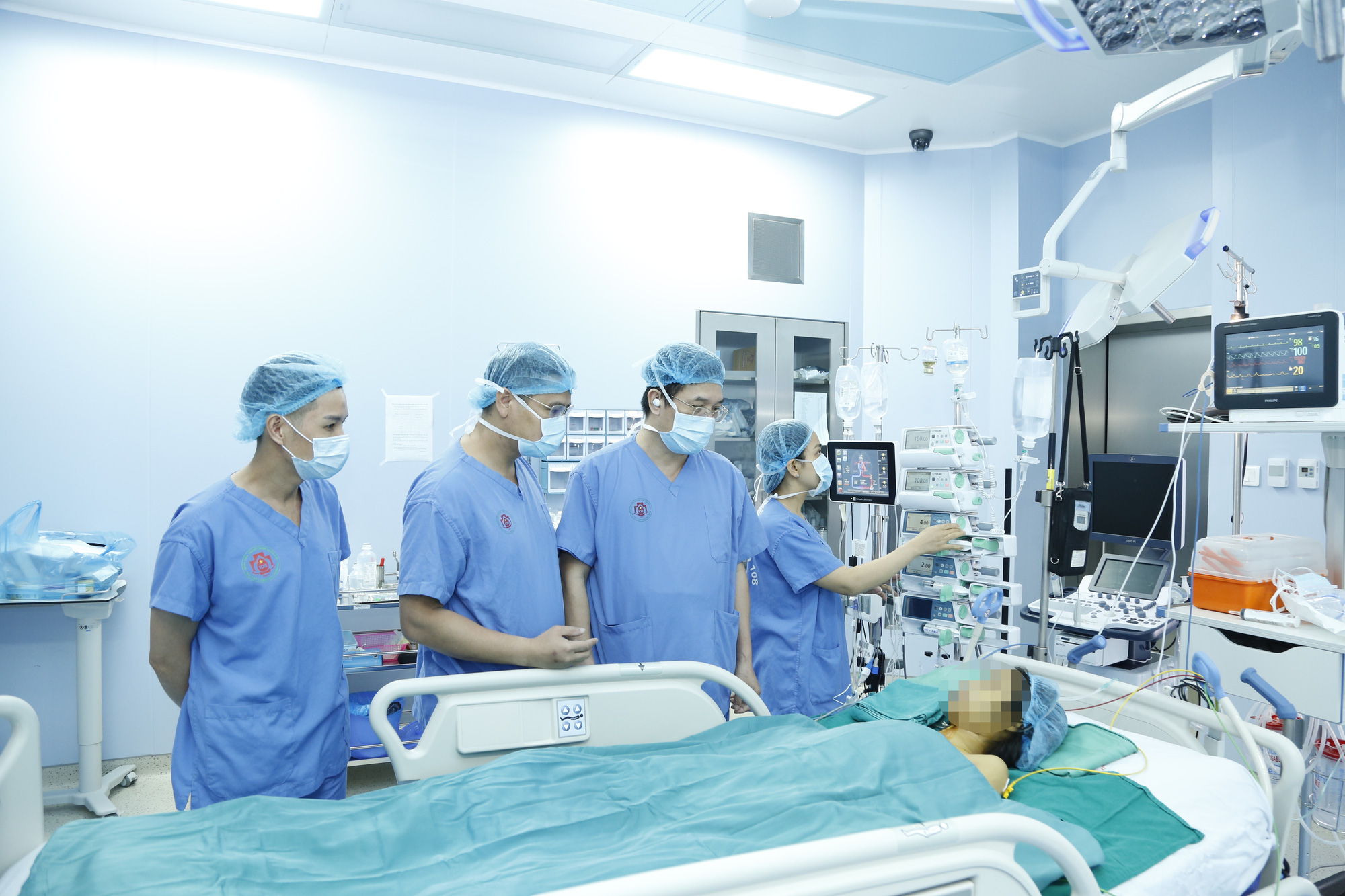
Một bệnh nhân nữ đang được theo doxii sau phẫu thuật ghép gan.
Bệnh viện TWQĐ 108 là đơn vị tiến hành ghép gan muộn so với các trung tâm ghép tạng khác trên cả nước. Ca ghép gan đầu tiên tại bệnh viện được thực hiện vào tháng 10/2017, đó là ca ghép gan cùng huyết thống từ người cho sống.
Nhưng đến nay, sau hơn 4 năm triển khai kỹ thuật này, Bệnh viện TWQĐ 108 đã thực hiện thành công 108 ca ghép (trong tổng số 300 ca của 9 trung tâm) và trở thành trung tâm ghép gan lớn nhất toàn quốc. Đồng thời cũng là đơn vị ghép gan từ người cho sống nhiều nhất cả nước, với 105 ca.
Nói về điều này, GS.TS.NGND.Phạm Gia Khánh - Chủ tịch Hội ghép tạng Việt Nam cho rằng, đây là một kỳ tích, đáng kinh ngạc. Bởi vì xuất phát về ghép tạng của Bệnh viện TWQĐ 108 rất mới và muộn so với các bệnh viện khác. Nhưng chỉ sau 4 năm, bệnh viện đã đuổi kịp trình độ ghép tạng của các bệnh viện lớn trong nước, thậm chí là quốc tế; và chính thức trở thành thành viên của Hiệp hội phẫu thuật Hoàng gia Anh. Đây là một mốc đánh dấu sự phát triển của chuyên ngành ngoại khoa của Bệnh viện TWQĐ 108.
Riêng về lĩnh vực ghép gan, bệnh viện đã triển khai thực hiện trong nhiều tình huống và nhiều loại hình ghép khác nhau: Ghép gan cấp cứu, ghép gan theo kế hoạch, ghép gan lấy từ người hiến chết não, ghép gan lấy từ người cho sống, ghép gan cho người lớn, ghép gan cho trẻ em, lấy ghép gan tại chỗ và tổ chức điều phối lấy ghép gan xuyên Việt.
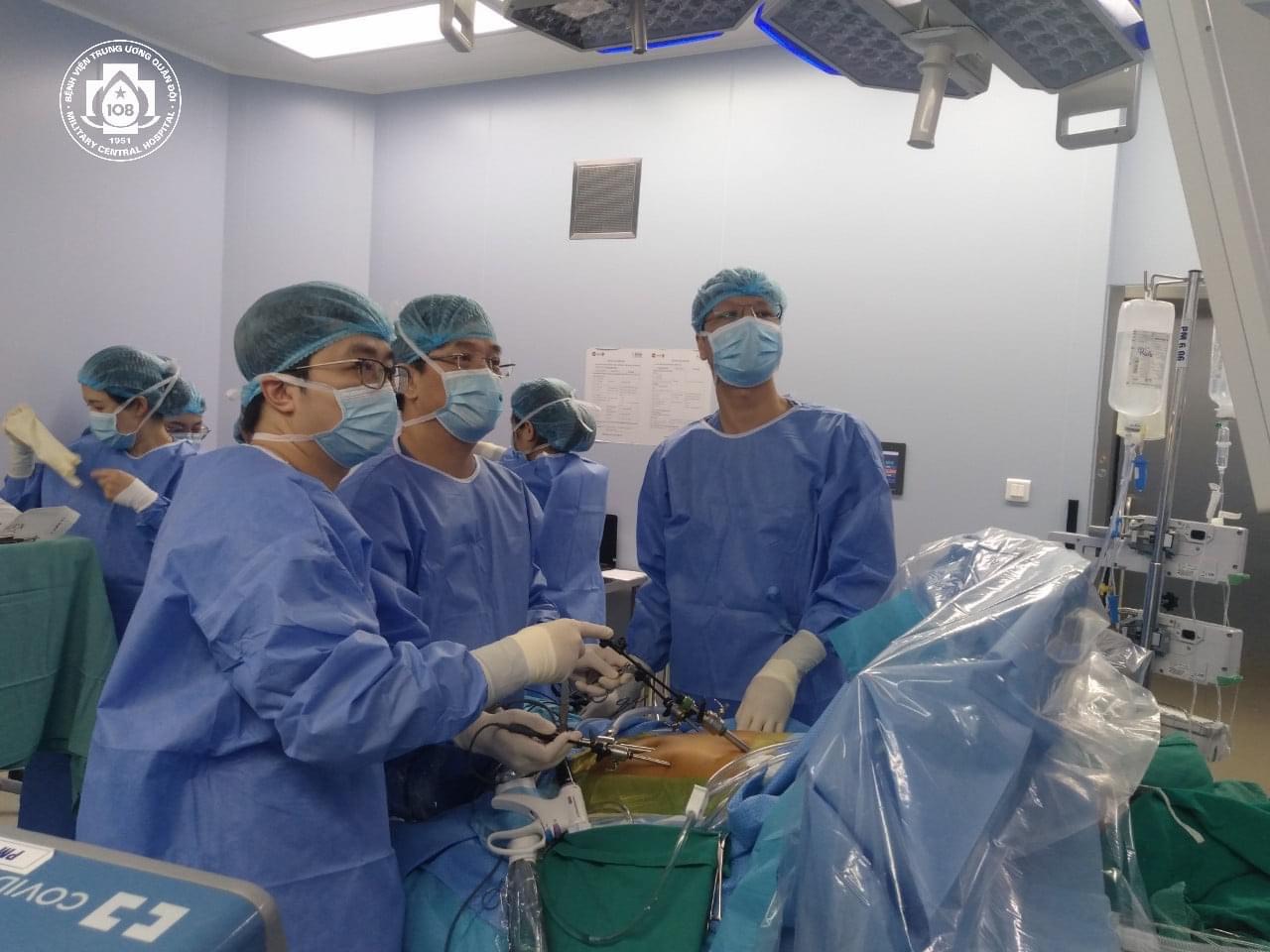
Phẫu thuật nội soi lấy mảnh gan ghép của người hiến sống.
Đặc biệt, tháng 11/2021, bệnh viện đã thực hiện thành công kỹ thuật: Lấy mảnh gan ghép (bên phải) bằng phẫu thuật nội soi từ người hiến sống. Đây là một trong những kỹ thuật ngoại khoa phức tạp bậc nhất đòi hỏi trình độ tay nghề cao, trang thiết bị dụng cụ máy móc hiện đại, đồng bộ. Trên thế giới hiện nay mới chỉ có một số ít các trung tâm ghép gan tại các quốc gia có nền y học phát triển như Mỹ, châu Âu, Nhật Bản, Hàn Quốc mới có thể thực hiện được.
Theo TS.BS. Lê Văn Thành – Phó Viện trưởng Viện phẫu thuật tiêu hóa – Chủ nhiệm khoa Phẫu thuật gan mật tụy, Bệnh viện TWQĐ 108: Hiện tại, mỗi năm Bệnh viện TWQĐ 108 thực hiện từ 40 - 50 ca ghép gan. Trong những năm tới phấn đấu đạt 100-150 ca/mỗi năm. Chi phí ghép gan tại Việt Nam thấp hơn rất nhiều so với các nước khác nên rất có ý nghĩa đối với bệnh nhân ung thư gan và suy gan mạn tính giai đoạn cuối ở nước ta.
Tuy nhiên, việc thực hiện được các ca ghép gan nhiều hay ít, ngoài đòi hỏi phẫu thuật viên giỏi và trang thiết bị y tế hiện đại, thì còn phụ thuộc rất lớn vào người hiến tạng. Đây chính là bài toán khó giải đối với tình hình ghép tạng nói chung và ghép gan nói riêng hiện nay tại Việt Nam.
Cũng theo TS.BS.Lê Văn Thành, chỉ khi người dân thay đổi nhận thức về vấn đề hiến tạng sau khi mất - "Cho đi là còn mãi" thì 1 người hiến tạng sẽ có 8 bệnh nhân được cứu sống nhờ được ghép tạng.
Sau ghép gan, cả người cho và người nhận đều có chất lượng sống hoàn toàn bình thường
TS.BS.Lê Văn Thành cho biết, trên thế giới, việc thực hiện kỹ thuật ghép gan đã có từ lâu. Thống kê cho thấy, tỉ lệ bệnh nhân sau ghép gan sống trong vòng 1 năm là 90%; sau 3 năm là 80% và sau 5 năm là 70%. Đây là một tỉ lệ khá tốt.
Còn tại Bệnh viện TWQĐ 108, với 108 bệnh nhân được ghép gan được theo dõi đến nay, thời gian sống sau 1 năm là 95%. Tỉ lệ này có thể còn cao hơn nếu nhiều trường hợp bệnh nhân đến không quá muộn (trong 108 ca có tới 34 ca cấp cứu với tình trạng suy gan rất nặng). Sau 3 năm, tỉ lệ sống của tất cả các bệnh nhân là 90%.
Ghép gan là một chỉ định cho những bệnh nhân điều trị bằng các phương pháp khác không còn hiệu quả. Tức là, nếu không được ghép gan, chất lượng sống của bệnh nhân rất thấp và cuối cùng là tử vong.
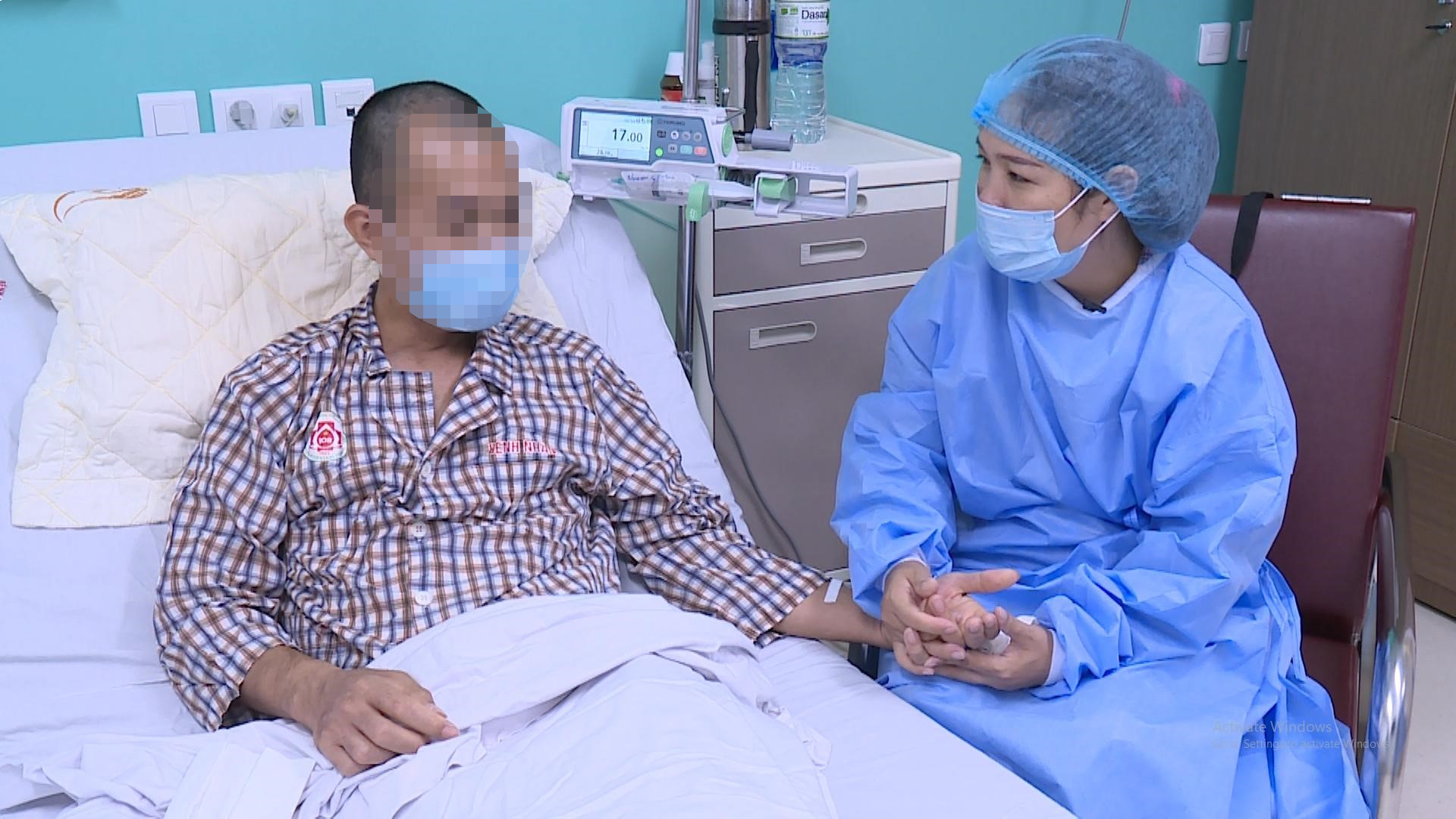
Bệnh nhân hồi phục sau ghép gan.
TS.Thành chia sẻ: Mục tiêu của ghép gan là để cho bệnh nhân có cuộc sống trở lại bình thường. Do vậy, sau khi được ghép gan, bệnh nhân có thể có một cuộc sống khỏe mạnh, thậm chí là không phát hiện ra đó là bệnh nhân được ghép gan.
Cũng theo TS. Thành: Ở bệnh nhân được ghép gan do ung thư gan tại một số trung tâm ghép gan lớn trên thế giới cho thấy, tỉ lệ bệnh nhân sống sau 5 năm đạt tới 90% và 70% bệnh nhân sống khỏe mạnh không có ung thư tái phát sau 5 năm.
Về nguy cơ tái nhiễm virus viêm gan B sau ghép, TS. Thành chia sẻ: Ở bệnh nhân ghép gan do viêm gan, xơ gan giai đoạn cuối do virus viêm gan B, trước và trong quá trình ghép gan phải dùng thuốc kháng thể kháng viêm gan B. Sau đó trong vòng 1 năm bệnh nhân sẽ phải sử dụng thuốc này mỗi tháng 1 lần. Sau đó, bệnh nhân cần tiếp tục sử dụng thuốc ức chế virus viêm gan B suốt đời như những bệnh nhân nhiễm virus viêm gan B khác, theo chỉ định của bác sĩ chuyên khoa. Hiện nay, các loại thuốc điều trị viêm gan B đều khá tốt và không ảnh hưởng tới việc ghép gan.
Về theo dõi tình trạng sức khỏe bệnh nhân sau ghép gan, TS.Thành cho hay: Bệnh nhân sau ghép gan cần dùng thuốc chống thải ghép suốt đời. Giai đoạn đầu mới được ghép, bệnh nhân có thể dùng thuốc liều cao và được theo dõi định kỳ trong những tháng đầu tiên sau khi ra viện 1 tuần 1 lần, để điều chỉnh liều thuốc ức chế miễn dịch phù hợp. Sau đó lịch tái khám sẽ thưa dần 1 tháng 1 lần. Sau đó bệnh nhân sẽ được giảm liều thuốc đến liều duy trì, ổn định và tái khám theo lịch.
Tác dụng phụ của thuốc ức chế miễn dịch có thể gây ngứa, run tay… Nhưng các triệu chứng này ít gặp và sẽ hết dần sau đó. Ở một số rất ít bệnh nhân có thể gặp phải tình trạng suy thận sau thời gian dài dùng thuốc ức chế miễn dịch (khoảng 3% bệnh nhân sau ghép gan). Bệnh nhân cần uống nhiều nước để giảm tác dụng phụ này.
Về sức khỏe của người hiến gan, TS.Thành cho biết: Trên thế giới ghi nhận có tỉ lệ 3/1000 ca gặp biến chứng, tử vong. Còn tại Bệnh viện TWQĐ 108, đến nay chưa ghi nhận ca nào gặp biến chứng. Người hiến gan, chỉ sau 1 tuần đến 10 ngày phẫu thuật là được ra viện. Sau 4-6 tuần có thể trở lại làm việc, tùy theo mức độ và cường độ của công việc. Về phần gan được hiến đi, chỉ sau khoảng 1 tuần, gan đã phì đại khoảng 60%. Sau 1 năm thì khối lượng và trọng lượng gan tăng lên 100-120%.
Giải thích về "khả năng phì đại" của gan, GS.TS. Mai Hồng Bàng cho biết: Trong tất cả các mô tạng của cơ thể, thì duy nhất gan là một tạng có thể tự tái tạo sau khi bị tổn thương, hoại tử, mất đi. Chính vì vậy khi gan bị cắt đi một phần, thì phần còn lại do nguyên tắc tự bù để phục hồi chức năng, đã tự sinh ra các tế bào mới, tức là tự tái tạo ra chính các tế bào gan đang bị thiếu hụt. Khi tế bào gan được tái tạo nhiều gan sẽ to dần. Chính vì thế chỉ sau 6 tháng đến 1 năm người hiến gan sẽ có lá gan được bù đủ để duy trì chức năng hoàn toàn bình thường.
Mời độc giả xem thêm video:
Phục hồi chức năng cho người nhiễm COVID 19 thể nhẹ và không triệu chứng