Trước khi nhập viện khoảng 3 tháng, bệnh nhân Nguyễn Thị C. Ng. (sinh năm 1989, Vĩnh Long) đã kiểm tra sức khỏe định kỳ và thực hiện xét nghiệm PAP - Smear để tầm soát ung thư cổ tử cung. Kết quả cho thấy bệnh nhân bị dị sản tế bào cổ tử cung độ 3 (CIN 3) tức là tổn thương tiền ung thư và nhiễm HPV (virút gây u nhú ở người) týp 16. Giữa tháng 3 và 4/2018, bệnh nhân đã nhập vào BV. Ung bướu và tiến hành khoét chóp. Kết quả giải phẫu bệnh sau khoét chóp cho thấy bệnh nhân bị carcinom tế bào gai xâm lấn của cổ tử cung. Do đó, bệnh nhân có chỉ định phẫu thuật cắt tử cung tận gốc.
Tuy nhiên, BS. Tiến cho biết, bệnh nhân chia sẻ chị vừa mới 28 tuổi chưa chồng nhưng tha thiết muốn có con. Ở góc độ chuyên môn, điều này có rất nhiều nguy cơ do trong quá trình mang thai, bệnh có thể tiến triển nặng hơn hay thậm chí chưa kịp mang thai, bệnh đã phát triển nghiêm trọng, quá giai đoạn sớm. Bệnh nhân cương quyết nếu không được thà chết chứ không phẫu thuật, vì thế khoa Ngoại I đã tiến hành hội chẩn với ban giám đốc bệnh viện để lên phương án cắt cổ tử cung, bảo tồn thân tử cung.
 Phẫu thuật
Phẫu thuật
Theo TS.BS.CKII. Diệp Bảo Tuấn, Phó giám đốc BV. Ung bướu TP.HCM, về mặt kỹ thuật, đây là một phẫu thuật phức tạp. Các phẫu thuật viên vừa phải bảo đảm lấy rộng chu cung đủ để phần diện tích cắt cổ trong cổ tử cung đủ an toàn về mặt ung thư (phải sinh thiết lạnh tức thì để có giải phẫu bệnh, đánh giá giai đoạn ung thư) và khó nhất là may diện cắt âm đạo vào thân tử cung đúng chuẩn để giữ thai sau này. Tuy nhiên các bác sĩ khó đảm bảo về vấn đề có thai sau.
“Nếu phẫu thuật cắt cổ tử cung tận gốc chừa lại thân tử cung để mang thai và sinh nở, có 2 vấn đề có thể xảy ra. Một, có thể tái phát sau mổ; nếu tái phát sẽ phải mổ lại và cắt tử cung tận gốc. Hai, nếu phẫu thuật bảo tồn thành công, theo ghi nhận của y văn thế giới thì khả năng mang thai theo con đường tự nhiên cũng chỉ có 40 - 50%. Bệnh nhân đã chấp nhận những nguy cơ trên và kiên quyết phẫu thuật cắt cổ tử cung. Chỉ cần 3 tháng sau mổ tại BV. Ung bướu, tình trạng ổn định, bệnh nhân có thể được chuyển sang BV. Từ Dũ hay Hùng Vương để tiếp tục làm theo khát vọng của bệnh nhân”. BS. Tiến giải thích thêm.
Điều may mắn là bệnh nhân được chẩn đoán ở giai đoạn vô cùng sớm khi mới chỉ có dị sản cổ tử cung độ 3 và chỉ có vài vị trí có tình trạng tế bào ung thư xâm lấn ít nên nếu theo đúng phác đồ điều trị bệnh nhân hoàn toàn có thể hết bệnh. Để chắc chắn, sau khi có em bé, bệnh nhân cần theo dõi sát hoặc tiến hành cắt tử cung để giảm nguy cơ bệnh tái phát đến mức thấp nhất.
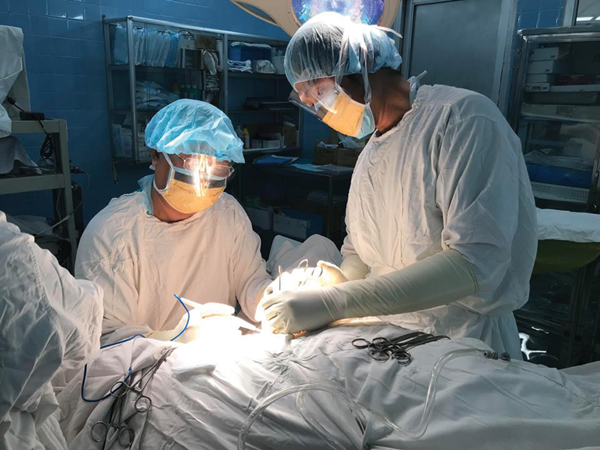
 BS. Nguyễn Văn Tiến đang giải thích cho bệnh nhân trẻ về những nguy cơ chị phải đối mặt nếu muốn phẫu thuật bảo tồn
BS. Nguyễn Văn Tiến đang giải thích cho bệnh nhân trẻ về những nguy cơ chị phải đối mặt nếu muốn phẫu thuật bảo tồn
Ung thư cổ tử cung là ung thư thường gặp đứng hàng thứ hai ở phụ nữ, chỉ sau ung thư vú, với tần suất 28,8/100.000 dân. Bệnh tăng cao ở phụ nữ có hoàn cảnh kinh tế - xã hội thấp, giao hợp sớm, giao hợp với nhiều người, sinh đẻ nhiều. Có mối liên hệ giữa nhiễm HPV với ung thư cổ tử cung. Gen di truyền (DNA) của HPV được phát hiện trong 89% carcinom tế bào gai.
Theo BS. Tiến, điều trị ung thư cổ tử cung rất phức tạp và cần có sự phối hợp đa mô thức tùy theo giai đoạn bệnh. Phương pháp phẫu thuật tiêu chuẩn trong điều trị ung thư cổ tử cung là phẫu thuật cắt tử cung tận gốc (triệt để) qua ngả bụng. Hiện nay, cách thức phẫu thuật đã thay đổi nhiều theo sự tiến bộ của các thiết bị hỗ trợ phẫu thuật như nội soi, phẫu thuật robot, bảo tồn thần kinh, bảo tồn tử cung… Nhờ đó, việc điều trị ung thư cổ tử cung hiện nay đã giảm và tránh được những biến chứng, di chứng trên bàng quang, trực tràng và hoạt động tình dục, thậm chí là bảo tồn chức năng sinh sản. Tuy nhiên, tỉ lệ bảo tồn chức năng sinh sản thành công chỉ khoảng 50% vì còn phụ thuộc vào nhiều yếu tố khác như tử cung bị hẹp do quá trình xơ hóa, sẹo sau đó; tinh trùng không lên được để gặp trứng…