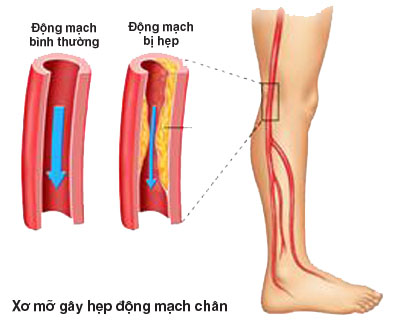
Bệnh động mạch ngoại biên (BĐMNB) xảy ra khi có hẹp đáng kể các động mạch ở phía xa quai động mạch chủ, không bao gồm động mạch vành, các mạch của quai động mạch chủ và các mạch của não. Bệnh phần lớn xảy ra do xơ-mỡ, các quá trình viêm đưa đến hẹp, thuyên tắc hay huyết khối. Bệnh gây ra thiếu máu (thiếu cung cấp máu) cấp hay mạn tính. Các triệu chứng thay đổi từ đau bắp chân khi vận động (từ chuyên môn gọi là “đau cách hồi”) cho đến đau liên tục cả khi nghỉ (giai đoạn “thiếu máu chi nguy kịch”).
Có khoảng 10 triệu người Mỹ (khoảng 12% dân số) mắc bệnh ĐMNB chi dưới, tỉ lệ này tăng lên 20% ở người tuổi trên 70. Mỗi năm có thêm 500 - 1.000 trường hợp mới của thiếu máu chi nguy kịch cho mỗi triệu dân. Bệnh có tiên lượng xấu, tỉ lệ cơn đau tim hay đột quỵ cao hơn 4 - 5 lần so với cộng đồng cùng với nhiều biến chứng nguy hiểm khác như: suy thận cấp, nhiễm trùng nhiễm độc, loạn nhịp tim… Tuy vậy, tỉ lệ bệnh nhân được điều trị ở Mỹ chỉ là 25%, do đa số bệnh nhân không có triệu chứng.
 |
Triệu chứng
Bệnh tiến triển qua nhiều giai đoạn:
Đầu tiên là đau ở mông, đùi và/hay bắp chân, xảy ra khi đi bộ hay tập thể dục và ngồi nghỉ thì hết đau. Triệu chứng khập khiễng cách hồi này sẽ nặng dần theo thời gian, có nhiều mức độ khác nhau từ khó chịu chút ít cho đến gây tàn tật thực sự. Năm dấu hiệu thực thể (tiếng Anh) đều bắt đầu bằng chữ cái “p”: tê (paraesthesia/ anaesthesia), đau (pain), tái nhợt (pallor), không sờ thấy mạch đập (pulselessness) và liệt chi (paralysis).
Đau cách hồi có thể tiến triển thành thiếu máu chi nguy kịch. Đây là tình trạng nguy ngập nhất của bệnh lý động mạch ngoại biên của chi và được định nghĩa: đau chi cả khi nghỉ do thiếu máu; đau liên tục, nhất là ở bàn chân và về đêm; tiến tới xuất hiện các tổn thương loét hay hoại thư của chi do thiếu máu nuôi (mất mô về phương diện sinh học).
Các yếu tố nguy cơ: tuổi tác, hút thuốc, đái tháo đường, quá cân hay béo phì, sống tĩnh tại, cholesterol-máu cao, cao huyết áp, gia đình có người bị xơ-mỡ hay đi khập khiễng.
Chẩn đoán
Đặt ống nghe dọc theo đường đi các động mạch của chi: nghe thấy tiếng thổi (“whoosing” sound) tại nơi động mạch bị hẹp.
Tương tự như đo chỉ số áp suất động mạch khuỷu - cánh tay như ở chi trên, ở chi dưới người ta đo áp suất động mạch chày sau và động mạch mu bàn chân (gần các mắt cá chân) một khác biệt lớn về áp suất giữa hai vị trí này có thể là báo hiệu đáng tin cậy cho BĐMNB của chi dưới.
Các khám nghiệm cận lâm sàng: siêu âm Doppler, chụp CT mạch máu, chụp động mạch cộng hưởng từ, chụp động mạch cản quang...
Cần phân biệt hai bệnh cảnh hay là hai nguyên nhân chính của tắc động mạch: thuyên tắc động mạch và huyết khối động mạch. Phân biệt được các chứng này ở thời kỳ đầu rất có ý nghĩa đối với việc điều trị thiếu máu chi cấp tính, vì hai chứng bệnh này khác nhau về bản chất và cách điều trị cũng không giống nhau.
Trong thuyên tắc động mạch cấp: 80% các cục thuyên tắc (emboli), đa số trường hợp là các cục máu đông, xuất phát từ tim (huyết khối tâm thất sau nhồi máu cơ tim, huyết khối tâm nhĩ ở các bệnh nhân rung nhĩ) và đi đến các chi, nhất là chi dưới. 20% còn lại là các cục máu đông hay các mảng xơ-mỡ hình thành tại chỗ nơi các động mạch bị tổn thương (từ các phình mạch hoặc từ các tổn thương xơ-mỡ). Các cục thuyên tắc này tách ra và đi đến các chi cùng nhiều nơi khác, thường nằm ở các chỗ hẹp của động mạch thí dụ như nơi có mảng xơ-mỡ, nơi động mạch phân nhánh…
Huyết khối động mạch: hình thành tại chỗ nghĩa là ngay chính tại động mạch, thường là tại vị trí các thương tổn xơ-mỡ của động mạch. Mở đầu và diễn biến không đột ngột và cấp tính như trong thuyên tắc. Nếu thiếu máu không thật nguy ngập cần được can thiệp ngay thì có thể điều trị làm tan cục máu qua đường động mạch.
Chẩn đoán phân biệt
Chẩn đoán phân biệt đau ở chi dưới khi đi bộ với đau thần kinh tọa và hẹp ống sống, huyết khối tĩnh mạch sâu, các hội chứng chèn ép thần kinh của chi dưới và tổn thương cơ hoặc dây chằng.
Phân biệt đau cách hồi do tắc động mạch (vascular claudication) với đau cách hồi do nguyên nhân thần kinh. Tất nhiên cách điều trị hoàn toàn khác nhau. Đau cách hồi do thần kinh gồm một nhóm các triệu chứng gây ra do hẹp ống sống gây chèn ép tủy sống hay do hẹp các đường thoát ra của dây thần kinh gây chèn ép các rễ thần kinh ở vùng thắt lưng. Đau cách hồi do thần kinh chủ yếu gặp ở người lớn tuổi, yếu các đĩa sụn gian đốt sống dẫn đến chèn ép dây thần kinh. Các triệu chứng có thể biến đi chậm hơn so với nguyên nhân mạch máu và đôi khi phải cần đến vật lý trị liệu hay dùng thuốc. Một số trường hợp, ngồi hay cúi ra trước có thể làm giảm áp lực đè lên các dây thần kinh và làm dịu các triệu chứng.
Điều trị
Giảm các yếu tố nguy cơ: bỏ hút thuốc, đi bộ (thường là 30 phút mỗi ngày), dùng thuốc và thay đổi lối sống nhằm giảm cholesterol-máu, huyết áp, đường-huyết.
Dùng thuốc, thí dụ aspirin, để phòng cơn đau tim và đột quỵ.
Dùng thuốc để cải thiện quãng đường đi được, thí dụ cilostazol (Pletal).
Ăn hạn chế các loại mỡ bão hòa.
Điều trị thực thụ trong nhiều năm trước đây là lấy bỏ cục huyết khối hay cục thuyên tắc và làm cầu nối qua chỗ hẹp của động mạch. Gần đây hơn, điều trị làm tan cục máu và các can thiệp nội mạch qua da được lựa chọn.
Điều trị làm tan cục máu qua đường động mạch: đưa một catête vào động mạch đến tận cục máu đông, truyền nhỏ giọt các thuốc thường dùng như: streptokinase, urokinase, TPA (tissue plasminogen activator). Dùng streptokinase, tan cục máu trong vòng 48 tiếng. Dùng TPA, tan trong vòng 24 tiếng. Với TPA phun xịt trực tiếp, tan dưới 6 tiếng. Các chống chỉ định chính: đột quỵ mới, rối loạn đông máu, và mang thai.
Các can thiệp nội mạch: tạo hình mạch, bóng kèm các lưỡi dao cắt làm rộng chỗ hẹp, bóng lạnh làm ngừng phát triển mảng xơ-mỡ, đặt stent các loại, laser cắt bỏ mảng xơ-mỡ (laser atherectomy)…
Phẫu thuật: chỉ định cho những người mà can thiệp nội mạch không thích hợp, thường là làm cầu nối.
Tuy vậy, biến chứng và tử vong cũng như tỉ lệ cắt bỏ chi dưới vẫn còn cao. Do đó, bất chấp phương pháp điều trị ra sao, việc chẩn đoán sớm và bắt đầu điều trị sớm là rất cần thiết để cứu chi bị thiếu máu.
PGS.TS. NGUYỄN HOÀI NAM

