Ông Chấn được truyền 2 đơn vị máu, 2.000 ml truyền dịch nhưng tình trạng xuất huyết nội không cải thiện và ngày càng nặng hơn. Xác định đây là tình trạng cấp cứu vượt khả năng chuyên môn nên bệnh viện tuyến dưới đã chuyển bệnh nhân lên BVĐK Trung ương Cần Thơ.
Bệnh nhân nhập viện trong tình trạng có biểu hiện xuất huyết nội mức độ nặng với niêm nhạt, da xanh, huyết áp thấp... Xác định đây là tình trạng cấp cứu, khó chẩn đoán nên các bác sĩ nhanh chóng hội chẩn với nhiều chuyên khoa: cấp cứu, ngoại tổng quát, can thiệp mạch, chẩn đoán hình ảnh, gây mê hồi sức và thực hiện các xét nghiệm chẩn đoán. Kết quả CT Scan bụng có cản quang cho thấy khối máu tụ vùng hạ sườn trái bao quanh lách và thận trái, hình ảnh thoát mạch.
Ê kíp can thiệp mạch do BSCKI Trần Công Khánh, Phó trưởng khoa Chẩn đoán hình ảnh đã tiến hành chụp mạch máu số hoá nền. Kết quả thấy thoát mạch xuất phát từ động mạch thượng thận dưới trái.
Ê kíp tiến hành luồn chọn lọc vi ống thông vào động mạch thượng thận dưới trái. Xác định đúng vị trí gây thoát mạch và quyết định tắc bằng keo sinh học. Chụp hình kiểm tra sau khi bơm tắc thấy thoát mạch của động mạch thượng thận dưới trái đã được tắc hoàn toàn.
Thời gian thực hiện can thiệp là 30 phút. Đây là phương pháp xâm lấn tối thiểu nhưng cho hiệu quả tối ưu, đặc biệt trên bệnh nhân có tiền sử nhồi máu cơ tim đang dùng Plavix. Mặc dù là xuất huyết khoang sau phúc mạc do thoát mạch nhưng khả năng tự cầm trên bệnh nhân này là rất khó xảy ra do CT Scan bụng có cản quang cho thấy hình ảnh thoát mạch, khả năng phẫu thuật cầm máu trên bệnh nhân này không phải lựa chọn đầu tiên vì bệnh nhân có tiền sử nhồi máu cơ tim đang dùng Plavix nguy cơ phẩu thuật được đánh giá là yếu tố nguy cơ rất cao. Sau can thiệp nội mạch tình trạng bệnh nhân ổn định.
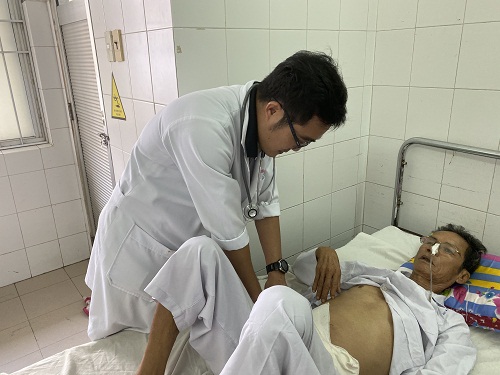 Sức khỏe của ông Chấn đã hồi phục tốt.
Sức khỏe của ông Chấn đã hồi phục tốt.
Sáng ngày 22/10/2019 sinh tồn bệnh nhân ổn định, niêm mạc hồng, bụng mềm, bệnh nhân sinh hoạt gần như bình thường, bệnh nhân tiếp tục được theo dõi, điều trị tiếp tại khoa ngoại tổng hợp.
Theo các bác sĩ, xuất huyết thượng thận tự phát một bên là cấp cứu ngoại khoa không phổ biến, có thể biểu hiện xuất huyết sau phúc mạc với khối lượng lớn và có thể gây tử vong. Được nhận biết là tình trạng tương đối hiếm với tỷ lệ 0,1% trong loạt 2012 bệnh nhân xuất huyết sau phúc mạc và tỷ lệ 0,6% ở nhóm bệnh nhân sử dụng kháng đông. Nguyên nhân gồm stress thực thể nặng, nhiễm trùng, phẫu thuật hoặc xuất huyết do u.
Triệu chứng lâm sàng của xuất huyết thượng thận thường không điển hình có thể đau bụng, buồn nôn, nôn ói, tụt huyết áp, sốt nhẹ, kích thích nhẹ, và có thể gây chẩn đoán nhầm lẫn.
Dù xuất huyết thượng thận hiếm gặp, nó vẫn có khả năng gây tử vong đặc biệt là nếu không được chẩn đoán sớm. Hầu hết tụ máu sau phúc mạc tự phát có thể theo dõi sát, điều trị bảo tồn mà không can thiệp thêm. Phẫu thuật chỉ thực hiện chọn lọc trong một số trường hợp (can thiệp nội mạch không thành công hoặc không thuận lợi) nhưng việc lấy khối máu tụ có thể làm gia tăng tình trạng chảy máu bởi tác dụng chèn ép gây cầm máu đã không còn.
Điều trị thuyên tắc mạch dựa trên tình trạng huyết động của bệnh nhân và mức độ mất máu của bệnh nhân. Thuyên tắc mạch bắt buộc phải thực hiện khi có hiện tượng thoát mạch.
Việc liên tiếp thực hiện thành công nút mạch các trường hợp bệnh nhân nặng nguy kịch, khó chẩn đoán cho thấy sự trưởng thành chuyên môn vượt bậc của đội ngũ can thiệp mạch BVĐK Trung ương Cần Thơ từ đó nâng cao dịch vụ khám chữa bệnh phù hợp với tốc độ phát triển kinh tế, du lịch của thành phố, đáp ứng nhu cầu, niềm tin của nhân dân và du khách vào chất lượng khám chữa bệnh.