Cho đến nay, BV Nhi Ðồng 2 đã tách được 6 ca song sinh dính nhau, với những dụng cụ mổ hiện đại, như kính hiển vi vi phẫu, dao mổ Cusa bằng sóng siêu âm, telemedicine... Việt Nam được thế giới công nhận là một trong những nước rất có kinh nghiệm trong kỹ thuật tách dính song sinh. Ðằng sau những thành công và khen ngợi đó là bóng dáng của một người cao gầy, lúc nào cũng tươi cười vui vẻ, GS. Trần Ðông A. Cũng như cái tên được cha mẹ đặt cho, ông đã mang đến một hào khí “Ðông A” cho chuyên ngành nhi khoa Việt Nam.
Từ khi còn làm lãnh đạo BV Nhi Đồng 2, GS. Trần Đông A vẫn luôn tâm niệm “một bệnh nhân nhi chỉ được chăm sóc tốt nhất trong bệnh viện nhi. Đó là nhân văn và phù hợp với sinh học”, không chỉ là những chuyên khoa hô hấp, tim mạch, gây mê hồi sức và chuyên sâu hơn như ghép gan, phẫu thuật thần kinh nhi... Đây là một động lực để từng thế hệ lãnh đạo của BV Nhi Đồng 2 phát triển toàn diện, mới đủ năng lực và nhân lực để tự tin tách được 6 ca song sinh dính nhau, mà ca sau lại càng đặc biệt khó khăn hơn ca trước.
Hiệp hội tách dính song sinh trên thế giới đã từng nhấn mạnh, từng ca song sinh dính nhau là một trường hợp cá biệt, không ca nào giống ca nào, nên cần phải có nhiều kinh nghiệm hơn nữa. Và ai có ca nào cần phải báo cáo chuyên môn để các nơi học tập.
GS. Trần Đông A trong ngày đón nhận Huân chương Lao động hạng Nhất.
Khi cả phó giám đốc ngành điện cũng phải tham gia ca mổ
Vào tháng 10/1988, sau một thời gian chuẩn bị, ê-kíp bao gồm 70 giáo sư, bác sĩ đầu ngành của Việt Nam, Nhật Bản và một số quốc gia khác đã tiến hành ca phẫu thuật tách rời cặp song sinh Việt - Đức. Hai anh em Việt - Đức dính liền nhau ở phần bụng, có chung hậu môn và bộ phận sinh dục, có hai chân và một chân cụt, cân nặng chỉ 2,2kg. Ca phẫu thuật tách dính này kéo dài 12 tiếng, do GS. Trần Đông A làm trưởng ê-kíp mổ, đã thành công tốt đẹp.
“Sang năm, 2018, ca mổ Việt - Đức tròn 30 năm. Ca mổ Việt - Đức là ca mổ khó không chỉ đối với chúng ta mà còn với cả thế giới, trong hoàn cảnh lúc đó chúng ta không có gì về trang thiết bị, điện còn rất yếu, các thiết bị sinh học thiếu thốn, đèn mổ không có đủ sáng để mổ, bàn mổ không đúng tiêu chuẩn để em bé nằm. Tất cả đều nhờ Nhật Bản viện trợ. Khi nhận được viện trợ, các bác sĩ Việt Nam phải luyện tập ngày đêm để sớm thuần thục trước khi bước vào ca mổ Việt - Đức. Đích thân Ban Giám đốc Sở Điện lực nằm trong ê-kíp mổ để điều hành vấn đề điện. Ca tách dính này đã đi vào lịch sử y học Việt Nam và được y văn thế giới ghi nhận là ca thứ 19 cho kiểu song sinh dính nhau như vậy đã được tách thành công như một kỳ tích”, GS. Đông A tự hào nói.
Cho dù lúc đó, Việt đã hy sinh nhiều phần cơ thể cho em, nhường lại cho Đức tất cả bộ phận có chung. Sau mổ, Việt sống bằng hậu môn nhân tạo, thông tiểu bằng ống, hôn mê do chứng bại não trước đó, nhưng vẫn được các bác sĩ ở làng Hòa Bình - BV Từ Dũ TP.HCM chăm sóc và sống đến năm 2007. Còn Đức đã lập gia đình và có hai con, sống mạnh khỏe cho đến nay. GS Mỹ Rowana Spencer, người đã thực hiện ca tách dính đầu tiên cứu sống được 1 trẻ trong một cặp song sinh dính nhau dạng bụng - chậu và có 4 chân, cũng đã xin phép GS. Trần Đông A được sử dụng tài liệu từ ca phẫu thuật Việt - Đức đưa vào từ điển phẫu thuật tách dính song sinh của Trường ĐH John Hopkins (Mỹ). Ca mổ như một khởi đầu đầy thuyết phục cho tiến bộ và đổi mới của nền y học Việt Nam.
Thế hệ bác sĩ trẻ vững vàng chuyên môn phía sau lưng
Ca tách dính song sinh thứ sáu Điểu Thị Bảo Hân và Điểu Thị Bảo Ân thành công vừa qua thêm một lần khẳng định cho sự thành công của “làm việc nhóm” giỏi nhất của chuyên ngành nhi. Ca mổ tách dính Bảo Hân - Bảo Ân có thể là ca đầu tiên và duy nhất trong cuộc đời cầm dao mổ của nhiều bác sĩ. Và nhóm phẫu thuật thần kinh nhi của BV Nhi Đồng 2 đã làm rất tốt, đóng một trong những vai trò chính trong sự thành công của ca tách dính này. Bởi vì ca này quá đặc biệt, dính thần kinh tủy sống. Ca mổ được đánh giá thành công khi hai đứa trẻ có thể hoạt động tứ chi sau khi tách rời, các chức năng thần kinh khác cũng phải đảm bảo. Bên cạnh đó, phẫu thuật lấy vạt da tạo hình cũng rất quan trọng để giúp cho phẫu thuật thần kinh thành công, nhằm ngăn chặn dịch não tủy rò xì ra ngoài. Chỉ cần hở một tí thôi, dịch não tủy sẽ bị rò là thất bại không chỉ nhiễm khuẩn mà có thể dẫn đến tử vong cho cả hai đứa trẻ. Chuyên ngành nhi Việt Nam đã có những thành công vượt bậc trong nhiều lĩnh vực y khoa, trong đó phải kể đến đóng góp của Khoa Sơ sinh và Khoa Gây mê - hồi sức nhi.
“Đối với ca song sinh Bảo Hân - Bảo Ân, chúng tôi từng có cơ hội gây mê 3 lần để đặt túi giãn da, qua đó đánh giá đường hô hấp, hệ thống tim mạch và các sinh hiệu trước khi chính thức bước vào đại phẫu tách dính. Tuy nhiên, Bảo Ân vốn bị khuyết xương sườn nên thường bị viêm hô hấp. Một ca phẫu thuật đặt túi giãn da kéo dài 2 tiếng đồng hồ, bé đã không chịu được, thì các bác sĩ gây mê chúng tôi phải làm sao trong một ca đại phẫu kéo dài hơn 12 tiếng.
Một cái khó nữa là phải xoay trở được các bé trong ca phẫu thuật này vì các bác sĩ tạo hình sẽ lấy vạt da tự thân phía trước của các bé và các phẫu thuật viên thần kinh lại phải thực hiện ở sau lưng vì phần thoát vị não tủy lại nằm ở phần sau, dính thần kinh tủy sống ở phần cùng cụt. Nghĩa là trong cuộc mổ phải có một tăng thì lật bệnh nhân lại cho các bác sĩ thần kinh làm việc mới kiểm soát được tốt, đánh giá được hết vùng thần kinh dính như thế nào, tách ra làm sao để bảo tồn tốt nhất cho mỗi bé”, ThS.BS. Phan Thị Minh Tâm (nguyên Trưởng khoa Phẫu thuật - Gây mê - Hồi sức, BV Nhi Đồng 2) chia sẻ.
Tư thế nằm ngửa giúp tim, phổi của em bé chịu đựng được. Còn vấn đề nằm sấp, tim phổi bị ép, chỉ cần một tiếng thôi, đã quá sức chịu đựng của một đứa trẻ khỏe mạnh, huống chi trước mắt là hai đứa trẻ vô cùng yếu ớt. Cũng nhờ BV Nhi Đồng 2 được trang bị rất nhiều thiết bị y học hiện đại, vừa học vừa làm, nên các bác sĩ gây mê đã mạnh dạn đặt catheter tĩnh mạch trung ương theo dõi qua đường siêu âm. Nhờ vậy, dù ven của các bé bị xơ cứng, các bác sĩ vẫn có thể theo dõi sinh hiệu trong quá trình mổ, hỗ trợ hồi sức.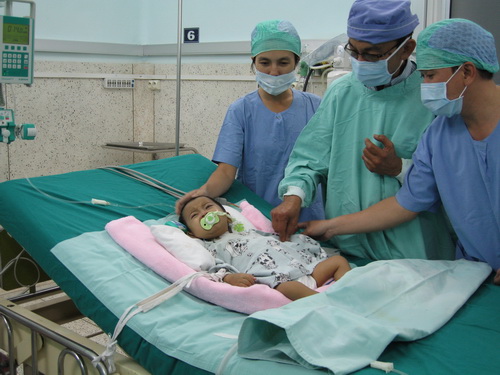
GS. Trần Đông A luôn gắn liền với những ca mổ tách dính song sinh và ghép gan của BV Nhi Đồng 2.
May mắn chỉ đến khi các bác sĩ lo nghĩ đến từng chi tiết
Ngoài yếu tố chuyên môn và tay nghề, liệu có tồn tại may mắn trong từng ca mổ tách dính như vậy không?
“Sự may mắn trong phẫu thuật thực ra là sự biết lo nghĩ đến những chi tiết. Vì vậy, chúng ta phải nói đến chuyển giao cho thế hệ các bác sĩ phẫu thuật trẻ, những người quyết định từng chi tiết của thành công ca phẫu thuật. Tôi từng lên kịch bản, rò dịch não tủy là phẫu thuật viên ngoại thần kinh phải chịu trách nhiệm, phải bịt lại cho kín, dự trù màng căn cơ từ xương đùi sẽ được lấy như thế nào để bịt kín, tăng cường keo sinh học để tránh rò xì dịch não tủy. Phẫu thuật viên nhi cần độ chính xác cao, vì chỉ cần sai một ly, không chỉ đi sai 10 dặm mà còn cả tính mạng của các bệnh nhi bé nhỏ. Trong 28 ca có dính vùng cùng cụt như cặp Bảo Hân - Bảo Ân của Việt Nam, đã từng có ca bị xì rò và thất bại, nên chúng tôi phải rút kinh nghiệm để tìm may mắn”, GS. Đông A tổng kết.
Đồng tình với quan niệm trên của GS. Đông A, BS. Đặng Đỗ Thanh Cần, Trưởng khoa Ngoại - Thần kinh Nhi (BV Nhi Đồng 2), đã chia sẻ rằng: “Không chỉ riêng ca tách dính song sinh này, tất cả các ca phẫu thuật khác, phẫu thuật viên phải chịu trách nhiệm vô hình rất lớn. Chúng tôi phải đảm bảo độ an toàn và thành công gần như là tuyệt đối, dù không bao giờ đạt được con số 100%. Vậy có yếu tố may mắn hay không? Đã là một con người, nói chung chúng tôi ai cũng cần yếu tố may mắn, nhưng nói như GS. Đông A, trong y học, chúng tôi lại cần độ chính xác hơn. Do đó chúng tôi đạt được may mắn, giảm rủi ro bằng cách chuẩn bị từng chi tiết, từng khâu mổ. Trong ca tách dính Bảo Hân - Bảo Ân, riêng về phần dính thần kinh không, chúng tôi dự trù là không chỉ có dính tủy đơn thuần, hoặc một bên tủy thoát vị ra bên ngoài. Vì qua các chẩn đoán hình ảnh, chúng tôi có một khối thoát vị màng tủy nhưng không đánh giá được tủy sống bị thoát vị như thế nào... Chúng tôi còn cầu may là không bị xì rò sau mổ vì tỷ lệ xì rò trên 30% theo y văn. Và nếu có xì rò, ca mổ thất bại”.
BS. Thanh Cần cho biết thêm, ca này lại rơi vào tình huống xấu nhất, nguyên đoạn tủy của Bảo Ân thoát vị vào trong khối thoát vị tủy - màng tủy. Cuộc mổ tách tủy, tạo hình lại ống tủy đã kéo dài hơn 1 tiếng đồng hồ.
“Ca mổ Việt - Đức đóng một vai trò lịch sử nhất định đối với nền y tế Việt Nam. Trong hoàn cảnh hiện nay, nền y học, đặc biệt là chuyên ngành nhi, thiết bị y học hiện đại và đầy đủ không thua gì nước ngoài. Nhưng quan trọng hơn, một thế hệ trẻ các bác sĩ đã tự tin làm chủ các trang thiết bị ấy, các phẫu thuật viên đã sử dụng nhuần nhuyễn một cách chuẩn xác. Thời gian tách dính song sinh do Việt Nam thường chỉ từ 10-12 giờ đồng hồ, ngắn hơn các ca mổ tách dính trên thế giới gần đây, từ 13-16 giờ. Từ những nhận thức đó, khi được yêu cầu, tôi tiếp tục làm cố vấn chuyên môn để các bác sĩ trẻ có được sự hăng hái, được truyền thụ những hiểu biết, kinh nghiệm chuyên sâu, và đứng đằng sau để các bác sĩ trẻ yên tâm thực hiện các ca phẫu thuật, vượt qua chúng tôi sau này. Đó là điều mà tôi mong muốn”, GS. Đông A tâm huyết nói.

