Trong hầu hết các trường hợp, chúng ta rất dễ dàng để đi đến một kết luận: quy kết cho người trực tiếp gây ra lỗi.
Nhưng lỗi ở trình độ và hiểu biết yếu kém của cá nhân gần như chỉ chiếm 1%, còn lại 99% là do hệ thống đã được thiết kế để “sai sót” một lúc nào đó chực chờ xuất hiện (BS. Lucien Leape, Trường Y tế Công cộng, Đại học Harvard, Hoa Kỳ).
Một hệ thống tiềm ẩn sai sót
Nếu chúng ta đứng lùi lại một chút để thấy một bức tranh rộng hơn, chúng ta sẽ thấy rõ “nhân viên đầu chiến tuyến” (trực tiếp chăm sóc bệnh nhân: bác sĩ, điều dưỡng) - gọi là sharp-end (góc dưới cùng bên tay phải của hình 1; những gì diễn ra ở những khâu trước đó - gọi là blunt-end và quan trọng là: sai sót đã xảy ra như thế nào?

Lấy ví dụ vụ tiêm nhầm vaccin (và tin rằng các bạn có thể áp dụng cho bất kỳ trường hợp sai sót nào khác): sharp-end là khi điều dưỡng nào đó tiêm nhầm thuốc do không kiểm tra trước khi tiêm, các lớp bảo vệ đã bị xuyên thủng: do thuốc esmeron vì lý do nào đó được để cùng tủ thuốc với vaccin, do cúp điện, do lọ thuốc esmeron được thiết kế tương đối giống với lọ vaccin...
Đó là những gì chúng ta đã biết. Đó là chưa kể đến khả năng:
Lỗ hổng do môi trường làm việc: quá tải, áp lực, ánh sáng, vệ sinh, an toàn công sở...
Quy trình thiết kế không hợp lý (trùng nhau ở những điểm quan trọng dẫn đến sai sót, ví dụ trùng nhau ở chỗ lưu trữ thuốc, dẫn đến việc lấy nhầm thuốc).
Những sai sót (hiểu lầm) trong giao tiếp giữa nhân viên y tế với nhau...
Văn hóa, chuẩn mực, thói quen của tập thể được truyền đạt và thực thi như thế nào bởi những người quản lý - lãnh đạo.
Chương trình huấn luyện - đào tạo liên tục thế nào, làm sao để duy trì chất lượng nhân lực.
Quản lý nhân lực - khuyến khích, tạo động lực như thế nào, quản lý hành vi, làm sao định hướng nhân lực làm theo tầm nhìn và chiến lược của bệnh viện?
Sửa chữa định kỳ và nâng cấp cơ sở vật chất như thế nào? (làm sao đảm bảo máy móc - dụng cụ luôn hoạt động tốt khi cần thiết).
Chưa tính đến chuyện lên kế hoạch cho tương lai... và rất nhiều thứ thay đổi một cách chóng mặt về kỹ thuật, mô hình bệnh tật, nhu cầu chăm sóc y tế...
Tôi không muốn biện minh cho những sai sót của “nhân viên đầu chiến tuyến”, nhưng theo mô hình Swiss Cheese ở trên, để một lỗi có thể xuất hiện, là do những lớp bảo vệ (từ đầu nguồn phía những người lãnh đạo, thói quen, văn hóa của bệnh viện, cấu trúc hoạt động, quy trình, chính sách, đào tạo, kiểm tra, kỹ thuật, cơ sở vật chất...) bản thân nó đã có sai sót tiềm ẩn (latent error).
Bình thường sai sót chưa xảy ra là do các lỗi đó không xảy ra cùng lúc, nhưng cái hệ thống đó đã được sắp đặt sẵn để xảy ra sai sót (active error). Thử xem ví dụ trong hình 2, các bạn quy trách nhiệm cho ai?
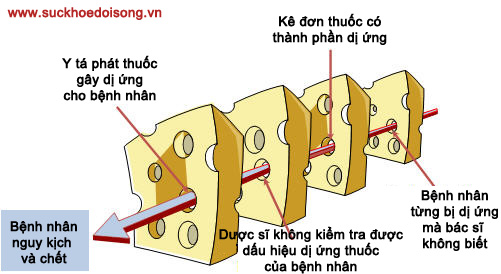
Lỗi hệ thống khi tiêm nhầm thuốc
Để nói rõ hơn về lỗi tiêm nhầm thuốc (medication error), các bạn thử nghĩ xem quy trình đó như thế nào?
Bác sĩ ghi toa -> toa đến nhà thuốc -> nhập thuốc -> phát thuốc -> điều dưỡng nhận thuốc -> lưu trữ thuốc -> kiểm tra bệnh nhân -> tiêm thuốc.
Điều gì xảy ra nếu bác sĩ ghi toa viết tắt, không rõ ràng... (xem hình 3, 4). Trong khi The Joint Commision đã khuyến cáo không sử dụng các chữ viết tắt U, IU, QD, q.d... thì đây vẫn là thói quen rất phổ biến của bác sĩ. Năm 2001, một bệnh nhi 9 tháng tuổi đã tử vong vì quá liều morphine giảm đau hậu phẫu: 5mg IV, thay vì “morphine .5mg IV” (Washington Post, 4/20/2001). Một trường hợp khác: Bệnh nhân tại Viện Ung thư Dana Farber, Boston, được ghi toa “4 gram mỗi m2 ngày 1-4” (nghĩa là 1 gram mỗi m2 mỗi ngày) đã được truyền 4gram/m2 mỗi ngày, dẫn đến tử vong vì quá liều gây ngộ độc tim.

6U hay 60 U

25 units hay 25 mili lít.
Cũng tương tự: Nếu nhà thuốc nhập thuốc sai, phát thuốc sai? Chúng ta đã xem xét tới tất cả các yếu tố ảnh hưởng và hỗ trợ cho nhân viên làm việc đúng chưa?
Điều gì xảy ra nếu điều dưỡng nhìn nhầm 2 loại thuốc tên gần giống nhau, bao bì giống nhau. Các bạn có thể trách cá nhân điều dưỡng thiếu trách nhiệm, không 3 tra 5 đối, không đúng quy trình, có thể đuổi việc, có thể quy trách nhiệm hình sự... nhưng các bạn sẽ không bao giờ ngăn chặn những lỗi tương tự xảy ra, bởi vì... “2 loại thuốc đó” luôn chực chờ để sai sót xảy ra. Vì lý do này mà FDA (Cơ quan Quản lý thuốc và thực phẩm Hoa Kỳ) kiểm tra rất kỹ khả năng tên thuốc gây nhầm lẫn. Họ tập hợp khoảng 120 chuyên gia, kiểm tra khoảng 300 tên thuốc mỗi năm trước khi đưa ra thị trường, thậm chí họ còn có phần mềm chuyên nhận dạng những tên thuốc có thể gây nhầm lẫn: zantac (điều trị viêm dạ dày) - zyrtec (điều trị dị ứng) - zyprexa (điều trị rối loạn tâm thần); hoặc celebrex (kháng viêm) - celexa (điều trị trầm cảm).
Sai sót đã nằm chờ sẵn ở các đóng gói với liều lượng không hợp lý. Tại sao liều thông thường chỉ cần 1mg mà đóng gói 10mg trong 1 lọ. Ngành công nghiệp dược cũng đã có những cải tiến đáng kể trong việc đóng gói thuốc với lượng thấp hơn, do đó khi nào điều dưỡng phải chuẩn bị thuốc từ nhiều lọ thuốc, họ sẽ tự hỏi: có khả năng quá liều không?
Điều gì xảy ra nếu bệnh nhân cùng tên họ, cùng phòng, có khi còn cùng giường một cách ngẫu nhiên? (chúng ta đã gặp rất nhiều tình huống như thế này, nhưng chưa có ai - chính sách - quy trình nào nhằm tránh xảy ra tình huống tương tự, bởi vì chúng ta chưa bao giờ nghĩ: lỗi ở hệ thống!).
Theo bác sĩ Paul Seligman, Trưởng phòng Dược lý - Dịch tễ và Khoa học Thống kê của FDA: Trong hầu hết trường hợp, tiêm nhầm thuốc không thể quy kết cho một cá nhân. Vậy thì giải pháp là gì? Các giải pháp nhằm tự động hóa, giảm vai trò của con người (sử dụng Bar code, hệ thống phát thuốc tự động hóa, hệ thống báo động khi nghi ngờ khả năng phản ứng thuốc, chức năng bắt buộc ghi nhận các thông tin tối cần thiết (dị ứng, tiền sử thuốc...) trước khi ghi toa, toa điện tử để giảm nhầm lẫn, đặt lại tên thuốc, thiết kế bao bì) là những công cụ hỗ trợ, nhưng điều cần nhất là chúng ta có cái nhìn hệ thống hơn để không quy kết trách nhiệm cho từng cá nhân nơi “sharp-end”. Mặt khác, có chính sách khuyến khích tất cả mọi người kể lại tình huống sai sót (ở tất cả các tấm chắn bảo vệ) để biết “lỗ hổng” ở đâu, độ lớn thế nào, phổ biến những sai sót cho mọi người biết và đề ra cách khắc phục. Ngay khi chúng ta quy kết lỗi cho cá nhân nơi sharp-end, chúng ta đã từ chối tất cả khả năng để cải thiện tốt hơn.
Để ngăn chặn lỗi, không phải cứ ra mệnh lệnh, mà còn phải quan tâm đến khoa học hành vi, lãnh đạo, quản lý, cấu trúc, cơ sở vật chất... Sẽ không bao giờ có khái niệm 100% không sai sót, nhưng đừng vịn vào đó hoặc là so sánh nơi này nơi kia để biện minh. Một khi đã có quy trình, mà lúc nào lỗi xảy ra cũng chỉ có 1 kết luận: “không làm đúng quy trình”, thì cần nhìn lại giá trị của quy trình, đào tạo, huấn luyện để thực hiện đúng quy trình, chính sách hỗ trợ làm đúng quy trình, kỹ thuật hỗ trợ quy trình... và “bức tranh lớn hơn” (hệ thống từ blunt-end đến sharp-end) của quy trình đó.
Tóm lại, sai sót “xém chút xuất hiện”, hoặc “đã xuất hiện gây tai biến”... là những cơ hội để cải thiện. Đừng để những tử vong oan uổng!
- Tai biến y khoa qua những câu chuyện ở phòng cấp cứu
- Mời tham gia diễn đàn: Tai biến y khoa
- Bác sĩ treo cổ, tai biến sau sự cố y khoa
- Tai biến trong y khoa là điều khó tránh và không ai mong muốn
- tai biến y khoa
- Tai biến y khoa
- “Đừng vì chặt một cây gỗ mục mà làm héo úa cả khu rừng”
- Sự cố y khoa, cần một cái nhìn chỉn chu của báo chí!
- Ai bảo vệ danh dự cho bác sĩ?
- Bác sỉ sản khoa "bật mí" chuyện mổ lấy thai
- Bác sĩ ngoại khoa, máu lạnh?
- Tôi đã làm "từ mẫu" như thế nào?
- Nghề y không phải là một phương tiện thương mại
- Cấy ghép y khoa thiếu an toàn - Tội của các nhà làm luật EU
- Tử vong sau thủ thuật nội soi dẫn lưu mủ bể thận, vì sao?
- Góc khuất nghề y - Chuyện giờ mới kể
- Lỗ thủng?
- Suýt mất vợ vì..tai biến
- Sai lầm chuyên môn y khoa: Phân xử ra sao?
BS. Phạm Ngọc Trung (từ Boston, Hoa Kỳ)