Hiến tạng có ảnh hưởng đến tính mạng?
GS.TS. Nguyễn Quốc Kính, Trưởng Khoa Gây mê hồi sức, Bệnh viện hữu nghị Việt Đức biết, trong thời gian làm việc của tôi, hầu hết các ca lấy tạng từ người sống để ghép chủ yếu là lấy thận, gan để ghép. Nguyên tắc cơ bản đầu tiên là ưu tiên người cho hơn người nhận. Chúng tôi chọn tạng, ưu tiên để lại bộ phận thận tốt hơn cho người cho, đồng thời không được gây hại cho người cho, người nhận thận. Trên nguyên tắc đó, từ trước đến nay không có một biến chứng nào đối với người hiến thận và hiến gan bởi các chức năng thận và gan thường bù rất tốt. Bản thân tôi cũng gặp rất nhiều chấn thương, người bệnh bị cắt đi 1 phần gan, thận, nhưng sau đó chức năng gan, thận của họ đều hoạt động rất tốt. Còn những bệnh nhân hiến thận hoặc hiến gan phải đảm bảo những tiêu chuẩn y học ngặt nghèo mới được hiến gan hoặc thận để đảm bảo an toàn cho cuộc ghép.
PGS.TS. Hà Phan Hải An, trưởng khoa Thận lọc máu, Bệnh viện hữu nghị Việt Đức nói thêm: Khi hiến hay nhận tạng, đều có nguy cơ vì liên quan đến phẫu thuật. Đó là những nguy cơ thông thường xảy ra với bất cứ ca mổ nào. Đối với người hiến, đáng lo nhất là ảnh hưởng tới tình trạng chức năng gan (nếu là người hiến gan), tình trạng chức năng thận (nếu là người hiến thận) của người hiến.
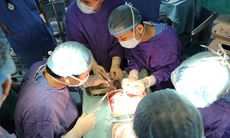
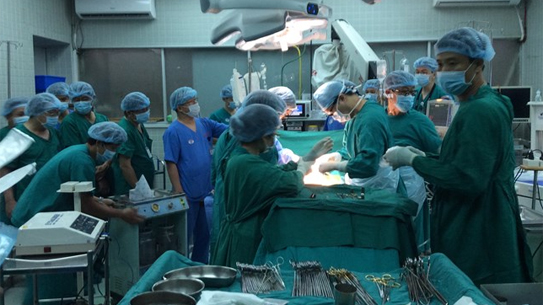 Một ca ghép tạng được thực hiện theo các quy định nghiêm ngặt
Một ca ghép tạng được thực hiện theo các quy định nghiêm ngặt
Chúng ta biết rằng hệ thống y tế ở các nước phát triển có mạng lưới chăm sóc sức khỏe rất tốt, với người hiến rồi được chăm sóc rất đầy đủ, tuy nhiên thực tế ở nước ta vẫn còn một vài điểm chưa hoàn thiện. Ngay cả bản thân người hiến, quan niệm chăm sóc cho bản thân họ đôi khi vẫn còn hạn chế. Nhiều nghiên cứu trên thế giới công bố rất rõ ràng, bằng chứng cụ thể trên quần thể hàng chục nghìn người, nếu về lâu về dài nguy cơ của người hiến nếu là người hiến sống thì nguy cơ suy thận cao hơn nhiều lần so với người không hiến ở cùng tuổi, cùng giới. Vì vậy tiêu chuẩn lựa chọn phải hết sức chặt chẽ.
Tôi lấy ví dụ ca ghép thận đầu tiên trên thế giới là anh em sinh đôi cùng trứng người Mỹ (năm 1954), chính người hiến cũng ra đi vì suy thận giai đoạn cuối. Bản thân ông ấy cũng phải chạy thận rất nhiều lần trước khi mất. Điều đó đặt chúng tôi - những người làm trong lĩnh vực này trước áp lực rất nặng nề, khi chúng tôi làm việc phải lựa chọn kỹ càng, hạn chế tối đa rủi ro dành cho người hiến.
Không đạo nào không ủng hộ việc hiến tạng
ThS. Nguyễn Hoàng Phúc - Phó Giám đốc Trung tâm điều phối Quốc gia về ghép bộ phận cơ thể người kể: Tôi xin chia sẻ câu chuyện từ chính bản thân tôi. Ngay sau khi Luật hiến ghép ra đời, năm 2006, BV Mắt TW có tổ chức tuyên truyền về Luật và tổ chức đăng ký hiến giác mạc cho cán bộ của BV. Tôi cũng đã đăng ký hiến giác mạc. Tuy nhiên tôi suy nghĩ nếu hiến đi giác mạc thì sang thế giới bên kia không nhìn được. Nhưng sau đó tôi tiếp xúc với nhiều nhà sư nhận ra, trong giáo lý của đạo Phật không có tư tưởng nào chết là toàn thân, mà hành động hiến tạng, hiến giác mạc đó là nghĩa cử cao đẹp, là hành động nên làm.
Các nhà tâm linh cũng đều khẳng định việc hiến tạng là phù hợp với giáo lý đạo phật và là nghĩa cử cao đẹp. Không có đạo nào cho rằng “chết không toàn thây” là phải xuống địa ngục. Trên thực tế đã có rất nhiều nhà tu hành đã đến Trung tâm để đăng ký tình nguyện hiến tạng sau khi chết não, thậm chí ngay cả khi còn sống.
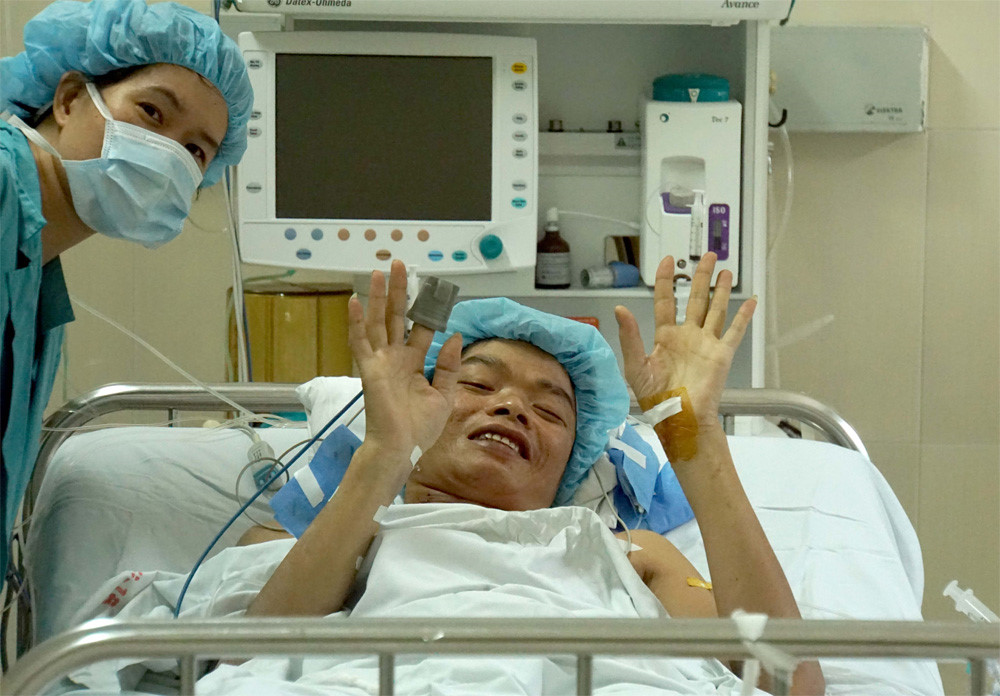 Nụ cười hạnh phúc của người bệnh được ghép tạng.
Nụ cười hạnh phúc của người bệnh được ghép tạng.
GS.TS. Nguyễn Quốc Kính cũng chia sẻ: Tôi cũng tham khảo rất nhiều đạo, không có một đạo nào không ủng hộ việc hiến tạng và nhận tạng. Vấn đề tâm linh không ảnh hưởng nhiều. Tôi cho rằng ở Việt Nam, vấn đề rào cản gia đình là có. Để khắc phục được điều này, chúng ta cần phải tuyên truyền đầy đủ, có chế độ chính sách phù hợp cho người hiến tạng.
Tôi xin kể một câu chuyện thế này cho thấy rào cản của gia đình ảnh hưởng tới chính gia đình của người hiến tạng và nhận tạng. Năm 2010, chúng tôi có một bệnh nhân trẻ bị chấn thương sọ não đã chết não. Qua khai thác chúng tôi được biết em của người chết não đang chạy thận. Mẹ và con (học lớp 12) của người chết não đồng ý cho thận, nhưng ông bố đẻ của 2 anh em không đồng ý nên chúng tôi không thể ghép được và 2 bệnh nhân đó đã qua đời rất đáng tiếc. Chính rào cản ngay trong gia đình đang là một vấn đề. Cùng truyền thống Á Đông, đạo Phật như ở Hàn Quốc chẳng hạn, họ hiến tạng rất tự nguyện. Một cô gái địa phương không quen biết kể rằng rất tự hào là người hiến thận.
Liệu có chẩn đoán chết não nhầm?
GS.TS. TTND. Trịnh Hồng Sơn - Giám đốc Trung tâm điều phối Quốc gia về ghép bộ phận cơ thể người, Phó giám đốc Bệnh viện hữu nghị Việt Đức cho biết, thứ nhất, tôi khẳng định chết não thì chắc chắn là chết, tiếp theo là hôn mê sâu, phản xạ thân não không còn, không tự thở được. Ở Việt Nam có thêm một bước là chụp mạch não hoặc điện não đồ… Thứ hai là cho đến nay ở Việt Nam và cả trên thế giới chưa có trường hợp nào chẩn đoán chết não mà nhầm cả. Từ khi chẩn đoán chết não đến khi chết chưa bao giờ kéo dài đến 3 ngày.
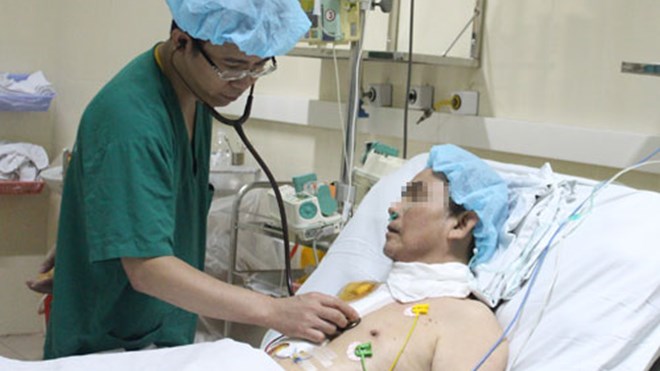 Một bệnh nhân chết não tình nguyện hiến tạng
Một bệnh nhân chết não tình nguyện hiến tạng
GS.TS. Nguyễn Quốc Kính phân tích, chết có 2 loại, chết sinh học và chết lâm sàng. Chết lâm sàng là ngừng tim, ngừng hoạt động phổi, sau đó bằng các biện pháp hỗ trợ của y tế, tim phổi người bệnh hoạt động lại cung cấp máu cho não, bệnh nhân tỉnh lại.
Chết sinh học chia 2 loại, chết tim (tim ngừng đập), và chết não (não không hoạt động, nhưng hoạt động tim vẫn còn). Chết não dù được hồi sức bao nhiêu trong 1 vài ngày tim vẫn ngừng đập, vậy chết não thực ra là chết sinh học và là chết. Tuy nhiên chết não khác với chết do ngừng tim là người chết não tim vẫn đưa ôxy đến các tạng cần ghép, vậy người chết não lấy tạng tốt hơn là chết do ngừng tim. Tốt nhất từ lúc chẩn đoán chết não đến lúc lấy tạng càng sớm càng tốt, trong vòng 36 tiếng.
Chết não không thể nhầm lẫn với chưa chết não hay chưa chết. Để chẩn đoán mất não, mất thân não có rất nhiều biện pháp. Ngoài ra có các biện pháp cận lâm sàng chứng minh không có hoạt động của não nữa, người nhà có thể tin tưởng hoàn toàn kết luận chết não của bác sĩ.