Trong vòng 40 năm trở lại đây, ghép tủy xương và ghép tế bào gốc tạo máu ngày càng được thực hiện thường xuyên hơn để điều trị nhiều bệnh lý ác tính và không ác tính.
 |
Năm 1968, điểm mốc quan trọng đầu tiên về ghép tủy xương diễn ra với những trường hợp dị ghép thành công được thực hiện trên một trẻ suy giảm miễn dịch thiếu lympho bào liên kết với nhiễm sắc thể X (X-linked lymphopenic immune deficiency) và một trẻ khác bị hội chứng Wiskott-Aldrich. Các thành công này được tiếp nối bởi những báo cáo về cấy ghép hiệu quả đối với thiếu máu bất sản tủy (aplastic anemia) và kế đến là cho bệnh ung thư bạch cầu. Các tiến bộ về kiểm tra tính thuận hợp mô học (histocompatibility testing) và sự phát triển của việc đăng ký hiến tủy, như Chương trình hiến tủy quốc gia Mỹ (National marrow donor program = NMDP) chẳng hạn, đã tạo điều kiện dễ dàng cho việc dùng tủy của những người hiến tặng không có quan hệ gia đình với người nhận, do đó, số bệnh nhân được ghép tủy ngày càng tăng.
Năm 1988, ghép tủy thành công được thực hiện trên một bé trai bị chứng thiếu máu Fanconi bằng cách dùng máu dây rốn của một người em lấy được ngay sau khi sinh. Bệnh nhân này đến nay vẫn sống khỏe mạnh. Năm 1992, một bệnh nhân được ghép thành công với máu dây rốn thay vì tủy xương để điều trị ung thư bạch cầu. Trong thập kỷ vừa qua, việc dùng máu dây rốn đã được sử dụng rộng rãi hơn; hơn 2.000 ca cấy ghép đã được thực hiện dùng máu dây rốn là nguồn tế bào gốc. Máu dây rốn đã được dùng để cấy ghép cho bất cứ tình trạng bệnh lý nào cần dùng đến tủy xương.
Tỷ lệ sống sót 5 năm không ung thư bạch cầu ở 503 trẻ em bị ung thư bạch cầu cấp dòng lymphô được cấy ghép bằng máu dây rốn có 1 hoặc 2 antigen bạch cầu người không phù hợp tương tự với tỷ lệ sống sót ở 282 trẻ được ghép bằng tủy xương. Số lượng tế bào hạn chế trong máu dây rốn đã giới hạn việc sử dụng nó ở trẻ em và thiếu niên. Nghiên cứu để làm tăng lượng máu dây rốn và việc truyền nhiều đơn vị cho một bệnh nhân sẽ khiến nguồn cung cấp tế bào gốc này trở nên thường quy hơn và sẵn sàng để cung ứng cho mọi người bệnh.
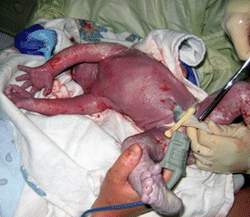 Máu dây rốn - Nguồn cung cấp tế bào gốc. |
Ngoài tủy xương và máu dây rốn, tế bào gốc ở máu ngoại biên cũng đã được biết đến như một nguồn cung cấp tế bào gốc từ những năm 1980.
Trọng tâm nghiên cứu hiện nay chủ yếu hướng đến việc làm giảm độc tính và bệnh mô ghép tấn công ký chủ trong khi vẫn làm sao để tăng số lượng người hiến tặng có tiềm năng bằng cách phát triển những kỹ thuật để vượt qua được rào cản bất tương hợp mô học HLA truyền thống một cách hiệu quả hơn. Các cấy ghép sẽ được thực hiện với những độ bất thuận hợp tăng cao hơn. Các nỗ lực để giảm độc tính và tỷ lệ tử vong liên quan đến cấy ghép đang được thực hiện bằng cách dùng những chiến lược như điều trị không diệt tủy với tăng cường ức chế miễn dịch quanh giai đoạn cấy ghép và ức chế miễn dịch sau cấy ghép để đạt được cấy ghép cục bộ. Sau đó sẽ tiếp tục truyền bạch cầu của người hiến tặng để đạt được sự lai ghép di truyền hoàn toàn. Ngoài ra, việc truyền bạch cầu của người hiến tặng cũng đã được dùng với tần số tăng dần để điều trị các bệnh nhân ung thư bạch cầu tái phát sau cấy ghép.
Máu dây rốn vẫn là một nguồn tế bào gốc tạo máu đầy hứa hẹn. Việc dùng nhiều đơn vị máu dây rốn để ghép cho những bệnh nhân to lớn hơn tiếp tục được nghiên cứu trong các thử nghiệm mang tính toàn quốc ở Mỹ về ghép tủy xương - mạng lưới thử nghiệm làm tìm hiểu về hiệu quả của việc cấy ghép máu từ 2 dây rốn. Tiềm năng tạo hình của tế bào gốc trong máu dây rốn hứa hẹn tái tạo lại nhiều loại tế bào đa dạng như tế bào tim, nội tiết, và thần kinh mà không đi kèm những bất đồng về mặt đạo đức y học như đối với các tế bào gốc từ bào thai.
Hiện đang tiếp tục nghiên cứu để mở rộng các chỉ định cấy ghép. Các dữ liệu sơ bộ cho cho thấy, khả năng của cấy ghép trong việc điều trị các bệnh tự miễn như Lupus, đa xơ cứng hệ thống và viêm khớp dạng thấp ở người trẻ. Ngoài ra, việc cấy ghép trong lòng tử cung mang lại triển vọng cho việc điều trị can thiệp sớm các bệnh di truyền, và một số thành công bước đầu đã được chứng minh đối với các hội chứng suy giảm miễn dịch.
Việc sử dụng liệu pháp gen với mục tiêu là máu dây rốn có thể đem đến những hứa hẹn về điều trị các bệnh di truyền. Gần đây, các tế bào gốc tạo máu và các týp tế bào nguyên thủy khác cũng cho thấy có khả năng biệt hóa thành những tế bào trưởng thành đa dạng khi nhận được những tín hiệu phân bào tương ứng. Điều này đem đến hy vọng phục hồi lại các chức năng của cơ tim bị bệnh hoặc tái tạo lại những mô thần kinh bị tổn thương. Việc cấy ghép các tế bào gốc tạo máu tiếp tục là lĩnh vực tiên phong trong việc điều trị các bệnh của loài người.
BS. Đồng Ngọc Khanh




